经颅多普勒超声联合直立倾斜试验对直立性脑低灌注综合征的诊断价值
王佳玉 吴越阳 张佳 刘杰昕
直立不耐受是指直立时出现的一系列症状和体征,平卧后症状缓解;常见的临床症状包括晕厥、头晕、头痛、黑矇和视力模糊等。直立不耐受可增加老年人跌倒风险[1],增加心血管疾病的患病风险,是心血管疾病死亡率升高的潜在重要原因[2]。直立不耐受与自主神经功能障碍相关[3],不同类型的直立不耐受表现为不同的血流动力学反应,而直立倾斜试验(head-up tilt test,HUTT)是评估直立不耐受的标准方法[4]。经颅多普勒超声(transcranial Doppler,TCD)能够实时观察脑血流速度的变化,结合体位改变进行脑血流监测,对诊断神经系统疾病有重要作用[5]。直立性脑低灌注综合征(orthostatic cerebral hypoperfusion syndrome,OCHOs)是直立不耐受的常见病因,在血流动力学监测中常漏诊此类患者。由于该病表现为直立性脑灌注下降而没有血压下降和心律失常[6],因此,结合TCD和HUTT探索平卧位和倾斜直立位的脑血流变化,对OCHOs的诊断和鉴别诊断有重要意义。本研究旨在探讨TCD联合HUTT对OCHOs的诊断价值。
1 资料与方法
1.1 一般资料
本研究为回顾性研究,选取2020年12月至2021年6月因晕厥或直立不耐受而就诊、病因考虑为OCHOs的患者。所有患者均完成TCD联合HUTT和直立不耐受调查问卷。入选标准:①能完成TCD联合HUTT;②神志清楚,能完成直立不耐受调查问卷;③直立不耐受病因考虑为OCHOs。排除标准:①不能通过任何一侧颞窗完成TCD;②直立性心动过速;③直立性低血压;④直立性高血压;⑤神经介导的反射性晕厥;⑥阵发性窦性心动过速;⑦先天性卵圆孔未闭;⑧脑血管疾病。设立健康对照组,该组人群均完成TCD联合HUTT。
研究方案符合《赫尔辛基宣言》的伦理准则,并经医院伦理委员会批准。临床资料的使用均获得患者本人及其家属或法定监护人的知情同意。
1.2 资料收集
收集病例组和对照组的一般资料,包括年龄、性别、身高、体重。TCD脑血流指标包括平卧位和倾斜直立位的收缩期、舒张期末和平均血流速度及搏动指数和循环阻力指数。HUTT血流动力学指标包括平卧位和倾斜直立位的收缩压、舒张压、平均动脉压、心率、每搏输出量、心输出量和系统血管阻力。
1.3 直立不耐受评分
通过直立不耐受症状问卷评估患者的直立不耐受程度[7]。2003年,WINKER等[8]提出直立不耐受症状问卷,对10个直立不耐受症状(即头晕、头痛、头昏、胸闷、心悸、恶心、手抖、大汗、视物模糊、注意力集中困难)进行评估,对每个直立不耐受症状的发作频率打分:0分表示无症状,1分表示该症状平均每月发生1次,2分表示平均每月发生2~4次,3分表示平均每周发生2~7次,4分表示每天多次出现;10个症状得分相加,最终得到的总分用以评估患者的直立不耐受程度。WINKER等[9]研究表明,利用直立不耐受症状问卷来评估受试者的直立不耐受程度是有效和可靠的。
1.4 直立倾斜试验
在09:00—13:00、保持室温相对稳定于(23±1)℃的情况下完成HUTT。试验前4 h禁食,停用可影响自主神经功能和心血管活性的药物至少5个半衰期,不饮用酒、浓茶和含咖啡因的饮料。HUTT采用Westminster方案[10],即受试者在动态心电监测、无创连续血流动力学监测下,首先平卧5 min,继而开始45 min无药物激发70°被动倾斜直立。HUTT终止条件:受试者出现同既往类似的直立不耐受症状或晕厥先兆反应(如面色苍白、出汗、黑矇、视力模糊、胸闷、呼吸急促、反应减慢等)。当病例组患者达到HUTT终止条件时试验终止,记录其实际倾斜直立时间;健康对照组均完成45 min倾斜直立。
使用无创连续逐搏血压监测仪(Finometer Model 1,Finapres Medical System,荷兰),采用指动脉红外光电容积描记法采集血流动力学指标:手指夹置于右手中指第二指节,高度传感器分别固定于手指夹和患者心脏水平位置,并在试验开始前使用设备内置的上臂袖带血压测量仪校正连续血压数据。获取患者血压的逐搏变化数据后,脱机后使用BeatScope 1.1a软件(内置modelflow算法)计算收缩压、舒张压、平均动脉压、心率、每搏输出量、心输出量、系统血管阻力的逐搏数据。分别计算上述各指标在5 min平卧位的平均值,作为病例组和对照组平卧位血流动力学指标;在病例组中,计算上述各指标在实际倾斜直立时间内的平均值,作为病例组患者倾斜直立位血流动力学指标;在对照组中,计算经45 min倾斜直立后上述各指标的平均值,作为对照组倾斜直立位血流动力学指标。
1.5 经颅多普勒超声
使用TCD(EMS-9D,德利凯医疗)分别监测平卧位和倾斜直立位的无创连续脑血流指标。将两个2 MHz的TCD探头置于头架上,通过双侧颞窗,在50~60 mm深度监测双侧大脑中动脉血流情况,记录收缩期、舒张期末和平均脑血流速度,及搏动指数和循环阻力指数。分别计算上述各指标在5 min平卧位的平均值,作为病例组和对照组平卧位脑血流指标;在病例组中,计算上述各指标在实际倾斜直立时间内的平均值,作为病例组患者倾斜直立位脑血流指标;在对照组中,计算上述各指标在45 min倾斜直立位的平均值,作为对照组倾斜直立位的脑血流指标。
1.6 统计学方法
采用SPSS 23.0软件进行统计学分析。符合正态分布的计量资料以±s表示,两组间比较采用t检验。计数资料用n(%)表示,两组间比较采用χ2检验。绘制受试者工作特征曲线(receiver operator characteristic curve,ROC曲线)并根据曲线下面积(area under curve,AUC)分析脑血流指标对OCHOs的诊断价值。计算约登指数(敏感性+特异性-1),其最大值对应的脑血流指标数值即该脑血流指标的诊断阈值,并评估其特异性和敏感性。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较
本研究共纳入OCHOs患者56例(病例组),对照组21例。两组人群在年龄、性别、身高、体重以及体重指数方面比较,差异无统计学意义(P均>0.05)。见表1。
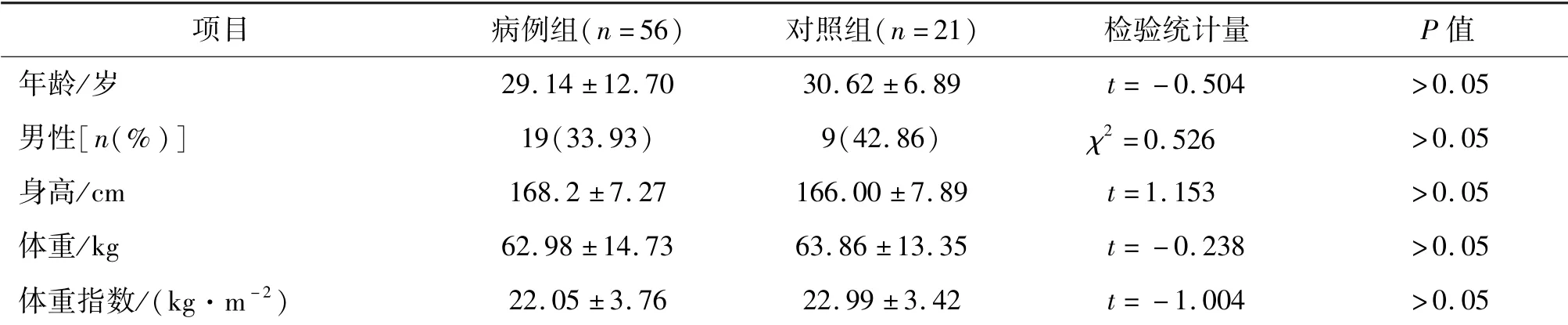
表1 两组一般资料比较
2.2 两组直立倾斜试验血流动力学指标比较
病例组患者实际倾斜直立时间为(1 535.39±647.71)s。分别在平卧位和倾斜直立位状态下,比较病例组患者和对照组人群的血流动力学指标,差异均无统计学意义(P>0.05)。从平卧位至倾斜直立位,两组人群血流动力学指标变化的绝对值比较,差异亦均无统计学意义(P>0.05)。见表2。
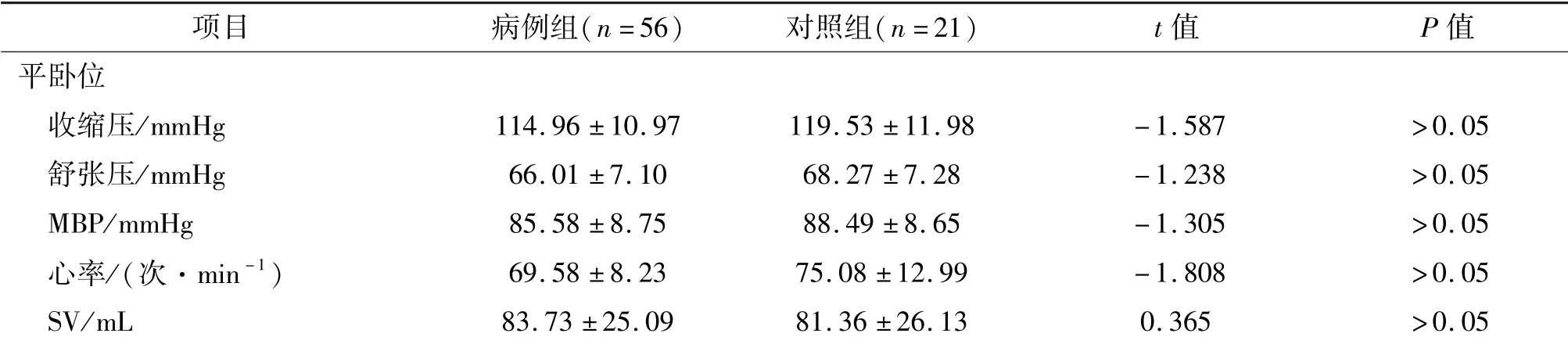
表2 两组直立倾斜试验血流动力学指标比较
2.3 两组经颅多普勒超声脑血流指标比较
在平卧位,病例组患者收缩期、舒张期末和平均血流速度均显著高于对照组(P<0.01),循环阻力指数显著低于对照组(P<0.05);两组的搏动指数差异无统计学意义(P>0.05)。
在倾斜直立位,病例组患者的舒张期末血流速度显著低于对照组,搏动指数和循环阻力指数显著高于对照组(P<0.05)。收缩期和平均血流速度两组之间差异均无统计学意义(P≥0.05)。
从平卧位至倾斜直立位,两组人群的脑血流指标变化绝对值间的差异均有统计学意义(P<0.01)。与对照组相比,病例组患者从平卧位至倾斜直立位,收缩期、舒张期末和平均脑血流速度下降绝对值,及搏动指数和循环阻力指数增加的绝对值均显著增大(P<0.01)。见表3。
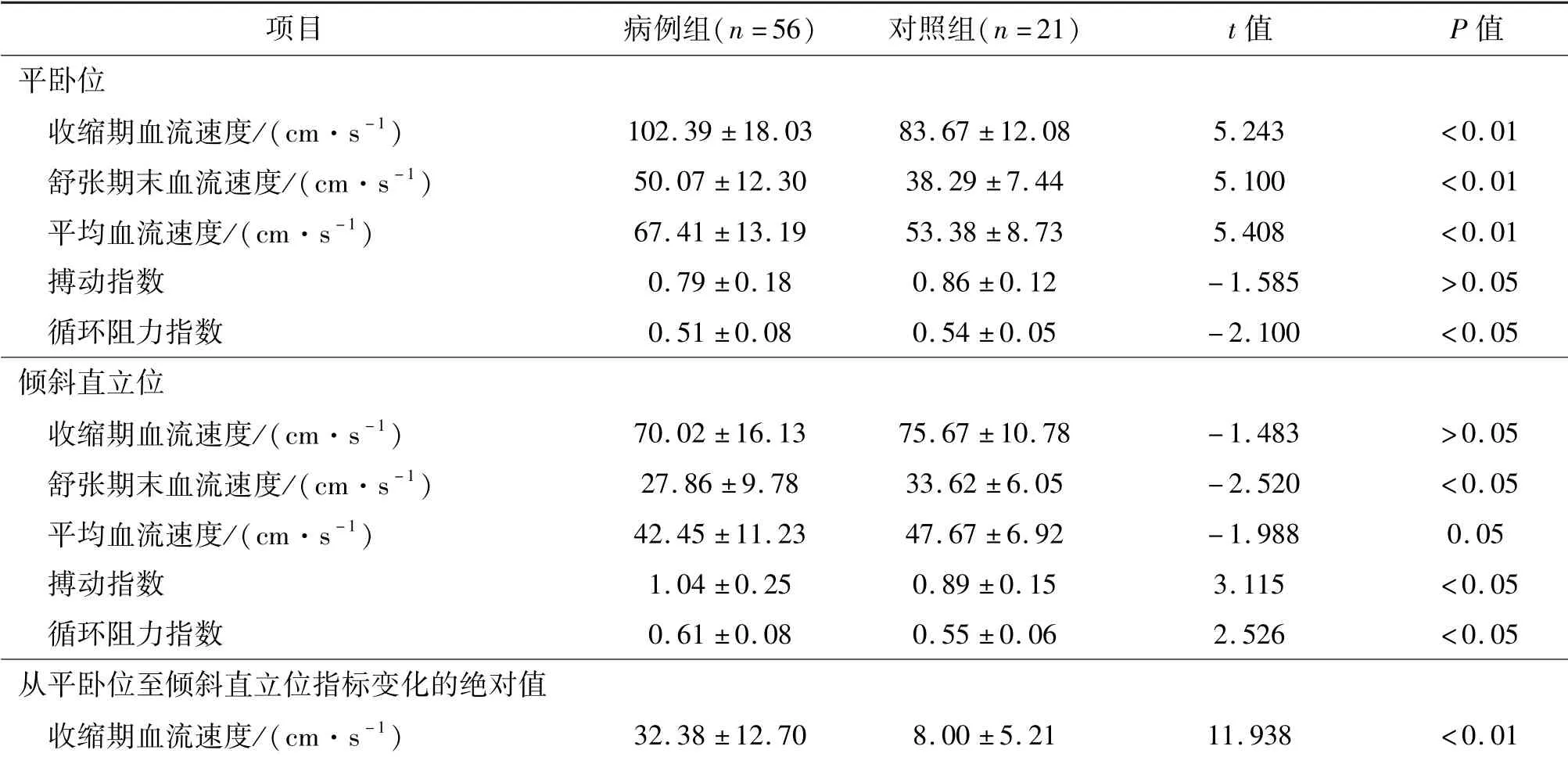
表3 两组经颅多普勒超声脑血流指标比较
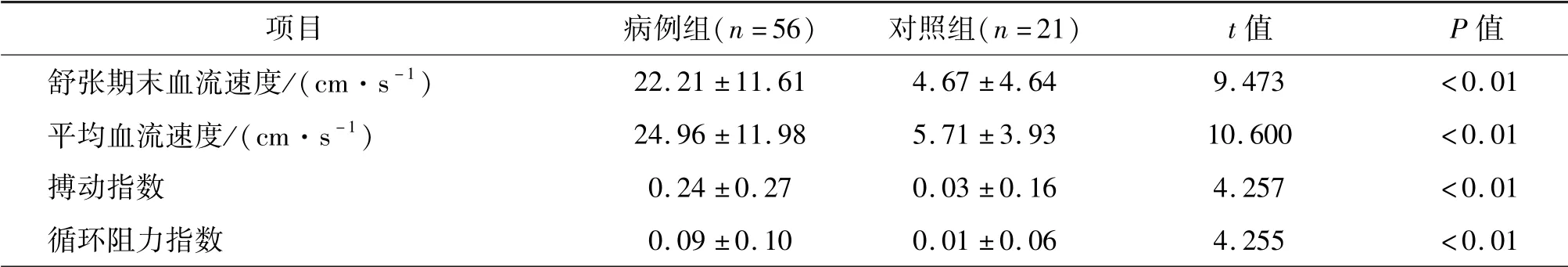
续表
2.4 经颅多普勒超声脑血流指标对直立性脑低灌注综合征的诊断效能
绘制ROC曲线,分别计算收缩期、舒张期末及平均血流速度的AUC值,及其诊断OCHOs的敏感性和特异性。TCD联合HUTT时,同平卧位相比,在倾斜直立位,病例组患者的收缩期、舒张期末及平均脑血流速度分别下降14.5、9.5和13.5 cm/s,其诊断OCHOs的敏感性分别为94.6%、87.5%和91.1%,特异性分别为95.2%、85.7%和95.2%(P<0.01)。见表4。

表4 经颅多普勒超声脑血流指标对直立性脑低灌注综合征的诊断效能
3 讨论
直立不耐受是指患者在直立时出现晕厥、头晕、心悸、黑矇或视物模糊等症状,临床分型包括直立性低血压、直立性心动过速、阵发性窦性心动过速、直立性高血压和OCHOs等[11]。临床工作中常使用HUTT来评估不同类型的直立不耐受患者,但由于其仅采用血流动力学模式评估,因此当HUTT结果阴性或直立倾斜反应正常时,常将OCHOs患者归为非特殊性疾病或精神心理因素导致的临床症状,从而延误诊治[12]。TCD联合HUTT对OCHOs的诊断和鉴别诊断有重要意义。
OCHOs常表现为直立性头晕,女性患者多见(约占60%),且35%的患者合并偏头痛[11]。本研究表明,在56例OCHOs患者中,66.07%(37/56)为女性,与NOVAK[11]的报道一致。本研究还进行了脑和脑血管磁共振、TCD增强试验和TCD微栓子监测,除外先天性卵圆孔未闭和脑实质及脑血管疾病所致的头晕、头痛。
SHIN等[6]研究认为,直立不耐受症状的出现与脑低灌注有关,但一直以来并未将脑血流速度变化纳入直立不耐受的诊断标准。NOVAK[13]将脑血流速度纳入直立不耐受的诊断标准,引入了OCHOs的定义,即直立状态下脑血流速度下降,而血压、心率等血流动力学参数正常,未出现直立性低血压或心律失常。NORCLIFFE-KAUFMANN等[14]研究发现,在此类患者中脑血流速度可下降20%;本研究再次证实,OCHOs患者从平卧位至倾斜直立位后,收缩期、舒张期末脑血流速度和平均脑血流速度下降达30%~45%,显著高于对照组(约10%),且搏动指数和循环阻力指数显著增加,而HUTT血流动力指标变化与对照组相比差异无统计学意义。
OCHOs患者脑灌注下降可能有多种机制参与。首先,脑血流自动调节通过调整血压和脑血流的关系来实现,通过调节脑血管阻力,可在血压发生较大波动时保持脑血流速度恒定。因此,OCHOs患者在倾斜直立位血压及心率相对稳定时出现脑血流显著下降,提示可能存在脑血流自动调节功能受损[15-17]。在本研究中,OCHOs患者的搏动指数和循环阻力指数增加更为显著,提示患者可能存在脑血管异常收缩,导致血管阻力增加、脑血流量减少。其次,NOVAK[13]研究指出,OCHOs患者可能存在直立应激的无效代偿,血管顺应性增加,从而导致循环血流量显著减少,回心血量减少,在一定程度上造成心输出量下降。虽然交感神经激活可造成外周血管阻力增加,能够部分代偿心输出量的减少并维持血压,但这种代偿并不能维持直立状态下的脑血流,仍会引发相应的临床症状。
卧立位转换过程中的脑血流调节机制相对复杂,主要包括脑血流的自动调节和自主神经功能调节两方面。在由平卧转为直立后的30 s内,由于血液的重新分布,血压和脑血流下降,继而激活压力感受器,反射性引起心率加快和外周阻力血管收缩,从而导致血压升高,脑血流回调,此后血压与脑血流达到平衡。脑血流回调不全提示存在自主神经功能障碍或脑血流自动调节受损[18]。这种回调在TCD脑血流监测中表现为卧立位脑血流变化形成的W波[19]。NOVAK[20]根据各类型直立不耐受患者脑血流回调的特点,对其进行临床分类,这是本研究所欠缺的。在今后的研究中,可尝试探讨OCHOs患者和健康对照组人群W波回调的特点,进而寻找脑血流自动调节异常的发生机制;同时,还可以结合Valsalva试验评估自主神经功能。
鉴于本研究为回顾性研究,病例组和对照组样本量偏少,可能存在选择偏倚,从而影响ROC曲线的诊断效能。在今后的研究中,可进一步增加样本量,或在直立不耐受的不同临床分型中比较血流动力学和脑血流指标,从而探讨其不同特点和发生机制。
综上,本研究结果提示TCD联合HUTT对OCHOs患者的诊断有重要意义,使用收缩期脑血流速度下降程度诊断OCHOs的敏感性和特异性更高。

