结核性胸膜炎患者胸腔镜下表现与病程的相关性研究
田江华 涂军伟 盛怡俊 陈慧君
结核性胸膜炎(tuberculous pleurisy,TBP)是由于结核分枝杆菌(mycobacterium tuberculosis,Mtb)直接感染和(或)胸膜对Mtb 菌体成分产生迟发型变态反应而发生的炎症[1]。TBP 是最常见的肺外结核之一,同时也是造成胸腔积液的主要病因[2-3]。在发展中国家,结核性胸腔积液约占所有胸腔积液的30%~80%[4]。由于其胸腔积液病原学检测阳性率较低及临床特点不典型[5],TBP 的确诊仍较为困难。目前,内科胸腔镜直视下活检因其阳性率较高,广泛用于不明原因胸腔积液的诊断。但是,如果病原学检测呈阴性,病理类型不典型,临床医生尚需根据患者临床特点凭经验进行研判,存在一定主观性。本研究以浙江大学医学院附属金华医院经内科胸腔镜检查的TBP患者为对象,总结TBP 患者相关临床资料、病理类型、内科胸腔镜下表型特点,探讨TBP 患者年龄、病理及内科胸腔镜下表型与病程的相关性,为提高TBP 诊断水平提供依据。
1 资料与方法
1.1 一般资料 回顾性分析2014 年1 月至2022 年1 月因不明原因胸腔积液在浙江大学医学院附属金华医院行内科胸腔镜检查并确诊为TBP 患者131例。纳入研究患者均签署了知情同意书,本研究经医院医学伦理委员会审核通过(16 伦审第97 号)。
1.2 纳入及排除标准 纳入标准[6]:符合TBP 诊断标准:(1)胸腔积液检测到Mtb,和(或)在胸膜活检样本发现胸膜结核典型病理改变者,干酪样坏死和干酪样肉芽肿为典型结核病理改变;(2)根据Light 的标准胸腔积液若符合渗出液性改变,抗结核治疗1个月,胸腔积液吸收,并且临床症状缓解;符合以上一项并除外其他原因即可诊断。排除标准:(1)自身免疫性疾病;(2)合并肺癌的TBP 患者,其他部位肿瘤转移至胸膜的患者;(3)孕妇;(4)出现严重的非氧疗不能纠正的低氧血症;(5)合并有糖尿病、高血压病、肺动脉高压及心脏和血流动力学不稳定患者;(6)既往有肺结核病史。
1.3 胸腔镜检查 内科胸腔镜检查在局部麻醉下使用LTF.240 型软硬结合可曲式电子胸腔镜(日本OLYMPUS 公司)。术前检查包括血常规、生化、凝血功能、输血前检查、心电图、肺功能检查。患者取侧卧位,患侧朝上。超声引导下,在第6~7 肋间隙水平的腋中线或腋后线上标记进入点。用2%利多卡因做局部浸润麻醉。然后用手术刀在皮肤上切开1.0~1.5 cm切口,用止血钳钝性分离肋间肌层。垂直插入TROCAR 8 mm 套管,以允许插入胸腔镜。抽吸胸腔积液以方便观察脏层胸膜。详细检查壁层胸膜、纵隔胸膜、膈胸膜、脏层胸膜以及肺和膈肌的运动。活检钳钳取8~10 块组织进行病理活检。胸腔镜检查后,清除胸腔内的胸腔积液和气体,并在伤口闭合前放置胸腔闭式引流管。
1.4 统计学方法 应用SPSS 23.0 统计软件进行分析。采用Shapiro-Wilk 法对计量资料进行正态性检验,符合正态分布的计量资料以均数±标准差()表示,不符合正态分布的以中位数(四分位间距)[M(P25,P75)表示;计数资料以[例(%)]表示。计量资料根据分布情况采用Oneway ANOVA 或Kruskal-Wallis秩和检验进行组间比较,并采用All pairwise 进行两两比较;计数资料采用χ2检验或Fisher 精确概率法进行分析,组间两两比较采用Bonferroni 法;采用Spearman 相关分析对各变量间的相关性进行分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 四组TBP 患者一般资料比较 131 例TBP 患者,病程2~90 d,中位病程15 d,均在入院后3~5 d行内科胸腔镜检查。按起病病程分成四组:A 组(病程≤7 d)18 例(13.74%),中位年龄29 岁;B 组(7 d<病程≤14 d)35 例(26.72%),中位年龄50 岁;C 组(14 d<病程≤28 d)40 例(30.53%),中位年龄52 岁;D 组(病程>28 d)38 例(29.01%),中位年龄60 岁。四组间性别、胸腔积液量、胸腔积液位置、胸腔积液颜色差异均无统计学意义(P 均>0.05)。临床表现中,咳嗽、胸痛症状组间比较差异无统计学意义(P 均>0.05),而发热、胸闷症状组间比较差异均有统计学意义(P 均<0.05)。组间比较,A 组的发热症状发生率显著高于D 组,B 组的胸闷症状发生率显著低于C 组(P 均<0.05)。四组间的年龄差异有统计学意义(P<0.05),两组间比较,A 组患者较D 组患者年龄小,差异有统计学意义(P<0.05)(见表1)。采用Spearman相关分析对各组中病程与年龄的相关性进行分析,结果提示TBP 患者病程与年龄呈低度正相关(r=0.324,P<0.01)。

表1 四组结核性胸膜炎患者一般资料比较
2.2 四组TBP 患者胸腔镜下表现 131 例行内科胸腔镜检查的患者,经胸腔镜直接视觉诊断TBP 112例(85.50%)。胸腔镜下表现如下(见图1):充血、水肿型19 例,中位年龄50 岁,中位病程10 d。粟粒样结节型28 例,中位年龄39 岁,中位病程10 d。大小不等结节型52 例,中位年龄54 岁,中位病程15 d。胸膜粘连、胸膜增厚型32 例,中位年龄52 岁,中位病程30 d。各镜下表型之间病程差异有统计学意义(H=38.828,P<0.001),组间年龄比较差异无统计学意义(H=5.696,P>0.05)。充血水肿型、粟粒样结节型、胸膜粘连肥厚型四组间比较差异均有统计学意义(P均<0.05),两组间比较,A 组充血水肿型发生率高于D 组,B 组粟粒样结节型发生率显著高于D 组,D 组胸膜粘连肥厚型发生率显著高于其余三组(P 均<0.05)。见表2。

图1 结核性胸膜炎内科胸腔镜下表型

表2 四组结核性胸膜炎患者内科胸腔镜下表型[例(%)]
2.3 TBP 患者病程与胸腔镜下表型相关性 采用Spearman 相关分析对各组中病程与胸腔镜下表型的相关性进行分析,结果提示TBP 病程与胸腔镜下表型呈中度正相关(r=0.532,P<0.001)。
2.4 病理学类型对比 本研究经胸腔镜检活检131例,干酪样肉芽肿、坏死、纤维组织慢性炎四组间比较差异均有统计学意义(P 均<0.05),两组间比较,B组和C 组患者干酪样肉芽肿均多于D 组,A 组患者纤维组织慢性炎多于B 组和C 组患者,差异均有统计学意义(P 均<0.05)(见表3)。四种胸腔镜下表型组间比较所检出的病理学类型,差异无统计学意义(P 均>0.05)。典型结核病理改变占75.57%(99/131)。见表4。

表3 四组结核性胸膜炎患者病理学类型[例(%)]
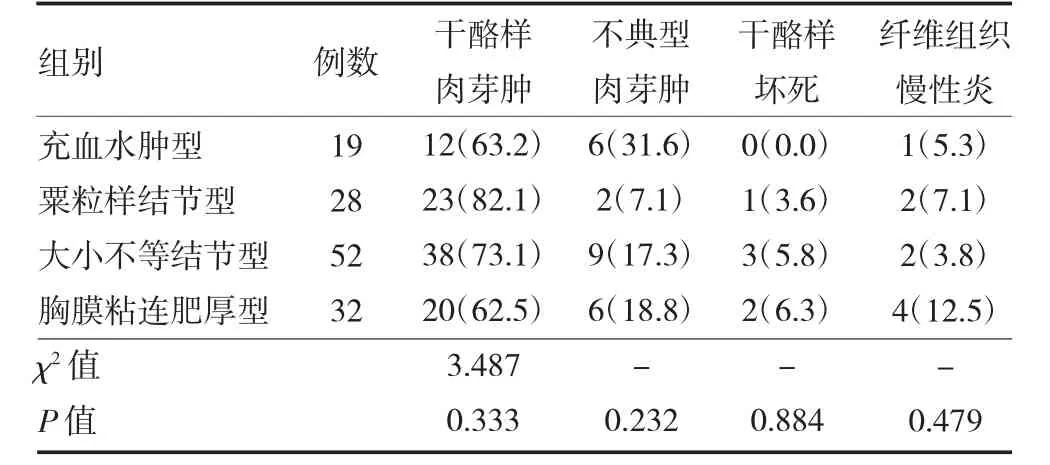
表4 不同胸腔镜下表型结核性胸膜炎患者病理学类型[例(%)]
2.5 并发症 131 例患者内科胸腔镜术后均未出现大出血、心律失常、低血压、心力衰竭、窒息、复张性肺水肿、空气栓塞等严重不良反应。出现切口疼痛124 例(94.7%),多为轻中度,大多持续1~2 d,予止痛治疗或胸引管拔管后缓解;局部皮下气肿42 例(32.1%),未予特殊处理,拔管2~3 d 后完全吸收。1例患者术中出现胸膜反应,3 例患者术后发热,予对症处理后均缓解。
3 讨论
结核病是威胁人类健康的主要公共卫生及社会问题,是世界上因传染病而死亡的主要原因之一。据WHO 报道,2020 年确诊580 万新结核病例,30%肺结核患者合并TBP[7]。我国住院胸腔积液患者中50%为TBP[8]。因发病早期症状常不典型,影像学检查特异性低,其诊断主要依赖于实验室检查,因进入胸腔的Mtb 数量较少,也很难在胸腔积液中发现细菌学的直接证据[9],故TBP 的诊断仍然是一个急需而尚未解决的瓶颈问题。
随着内科胸腔镜广泛应用于不明原因胸腔积液的诊断,TBP 的诊断率几乎可以接近100%[10]。也有研究认为胸腔镜下胸膜活检的确诊率并不高。Amer等[11]报道,TBP 中仅有53.8%的患者病理学表现为典型的结核性肉芽肿及干酪样坏死。Lee 等[12]认为,大小不等结节、胸膜粘连、粟粒样结节这三种内科胸膜镜下表现中的任意两种对TBP 的阳性和阴性预测值分别为100.0%和93.7%,胸膜镜下表现可作为TBP的预测指标。所以,对TBP 病变演变的不同病程进行分期能更好地认识疾病进程,并评估预后。本研究中经胸腔镜直视下诊断率达85.50%(112/131),结核典型病理表现占75.57%(99/131)。
Sugiyama 等[13]将TBP 患者胸腔镜下表现按疾病病程分为充血水肿期、结节形成弥散期、纤维沉着期和胸膜肥厚期,提示TBP 镜下表现与疾病进展时间密切相关。Casalini 等[10]研究显示,TBP 患者胸腔镜镜下的主要表现是胸膜粘连及充血,其次为胸膜结节状病灶。本研究发现,131 例TBP 患者胸腔镜下表现按病程进展主要为四种形态:充血水肿,粟粒样结节,大小不等结节,胸膜粘连、胸膜增厚,且胸腔镜下四种形态学类型其平均病程依次递增。相关性分析显示,胸腔镜下表型与病程呈中度正相关。同时本研究发现,TBP 患者不同病程的发病年龄逐次递增,通过Spearman 分析显示患者发病年龄与病程呈低度正相关。考虑与老年结核性胸膜炎患者起病隐匿、临床表现不典型、基础疾病掩盖病情、发现较晚有关系。
国内有研究报道,胸腔积液存在时间等多样因素均与胸膜粘连有相关性[14]。而本研究发现,胸膜粘连、增厚患者中位病程为30 d,长于其他镜下表型患者。在病程超过28 d 的患者中,有21 例(55.3%)出现胸膜增厚、粘连及包裹。也有研究认为,内科胸腔镜下表现为以结节为主的类型时,较胸膜粘连增厚在胸膜病理检查中更容易出现典型结核病理表现[15]。本研究发现,不同内科胸腔镜下表现的病理类型却并无差异,但病程在7~28 d 的患者干酪样肉芽肿病理改变多于病程超过28 d 的患者,典型结核病理改变占75.57%,与Asnaashari 等[16]的研究结果相似。这也证实了TBP 患者尽早进行内科胸腔镜检查,以及胸腔镜下直接视觉诊断对非典型结核病理改变患者的诊断价值。
综上所述,通过分析TBP 胸腔镜下表型与病程的相关性,观察各分期胸膜改变及病理类型,为提高TBP 诊断水平提供依据。内科胸腔镜联合活检是诊断TBP 的一种准确、安全的方法。

