COPD患者脑微出血发病率
王龙龙 张明 许淑娣 马洪鸽 曹亚娟 成莎 李娜 王警建
(1西安交通大学第一附属医院医学影像科,陕西 西安 710061;2西安市第九医院)
慢性阻塞性肺疾病(COPD)是一种多系统疾病,与肺部对有害颗粒或气体的异常炎症反应有关,主要表现为持续的气流受限,呈慢性进行性发展,其发病率和流行率呈上升趋势〔1,2〕。 COPD 不但累及肺脏,而且可引起全身不良反应。近来COPD肺外系统病变也得到了广泛的重视〔3〕,中枢神经系统是其中广泛关注的一个。与其他组织器官不同,脑组织一直处于活跃状态,虽然占人体体重不到2%,但耗氧量占到全身的25%,其血流量占心脏输出的15%,因此,脑组织对缺氧极其敏感,不可逆的气流受限可引起动脉血氧饱和度降低,进一步引起脑部供氧不足。COPD造成脑部长期慢性缺氧,最终会导致脑细胞损伤;此外,其全身系统性炎症也会加剧神经损伤〔4〕。目前尚不明确COPD是否并发脑小血管疾病。对照研究表明COPD会增加脑微出血(CMBs)的风险〔5〕,但是,文献检索发现极少关于COPD患者脑病理活检的相关研究。
脑小血管疾病在老年人中很常见,CMBs是一种评估脑血管病相对较新的指标,是指微量出血后,以含铁血黄素为主要成分的血液裂解产物在脑微小血管周围间隙沉积,在磁共振的磁敏感加权成像(SWI)序列上表现为可见的低信号小区域(直径≤10 mm)〔6〕。CMBs很少消失,使其成为累积脑血管损伤的合适标志物〔7〕。CMBs最常见的危险因素为高血压,CMBs的位置似乎与其潜在的疾病机制有关,深部或脑室周围部位的微出血提示高血压或动脉硬化性微血管病,而那些弥漫性分布于脑叶的微出血提示脑淀粉样血管病变(CAA)〔8〕。检测COPD患者的CMBs发病情况并研究其位置可能会大大增加对脑小血管病的病理分析。本研究调查COPD患者CMBs的发病率。
1 资料与方法
1.1研究对象 前瞻性选择自2018年1月至2020年5月于西安市第九医院神经内外科及呼吸科行头颅磁共振成像(MRI)检查患者为研究对象,根据患者临床资料将患者分为COPD组、单纯高血压组与正常组。纳入标准:(1)符合2013年《慢性阻塞性肺疾病全球倡议》的COPD诊治指南患者纳入COPD组,有高血压病史且无COPD患者纳入单纯高血压组,其余无COPD及高血压患者纳入正常组;(2)自愿配合本次研究,意识清楚,能正确表达自己的意愿者。排除标准:(1)有其他系统严重疾病,如严重糖尿病、严重肝肾功能不全、严重血液系统疾病、恶性肿瘤。(2)合并呼吸系统其他疾病:支气管哮喘、重度支气管扩张、肺结核等;(3)精神障碍性疾病,如老年性痴呆、严重认知障碍、智力障碍;(4)存在头颅MRI检查禁忌证。记录患者年龄、性别、疾病类型、高血压时间、血压最高值、糖尿病、是否合并脑梗死、脑出血、第1秒末用力呼气容积(FEV1)实测值占预计值的百分比(FEV1%)、FEV1占用力肺活量(FVC)的百分比(FEV1/FVC)、吸烟史等。本研究得到西安市第九医院医学伦理委员会批准。对收集患者临床资料医师采用盲法(不清楚MRI检查结果)。
1.2脑MRI检查 利用飞利浦3.0T MRI采集3D-T1WI序列、T2液体反转恢复(T2-FLAIR)序列、SWI评估脑白质损伤、检测CMBs。3D-T1WI序列参数为:重复时间(TR)=8.2 ms,回波时间(TE)=3.8 ms,层厚1 mm,间隔0,激励次数(NSA)1,扫描范围(FOV)为240×240×140 mm,扫描矩阵240×222×140,体素1×1×1,回波链长222;T2-FLAIR序列参数为:TR=11 000 ms,TE=120 ms,回波链长42,反转时间(TI)=2 800 ms,层厚6 mm,间隔-1,NSA1,FOV为230×184×125 mm,扫描矩阵368×294×18,体素0.96×1.19×6.0;SWI参数为:TR=3.1 ms,TE=7.2 ms,层厚2 mm,间隔0,FOV为219×177×150 mm,扫描矩阵368×294×150,体素0.6×0.6×2.0,NSA 1。
1.3CMBs评价 根据SWI影像结果,相位图与强度图均为低信号,评估为出血灶,强度图低信号,相位图高信号评估为钙化灶。依据CMBs的总数将其严重程度分为4级:0级:无,1级(轻度):1~4个,2级(中度):5~9个,3级(重度):10个及以上;按照CMBs解剖评分(MARS)量表的标准图谱将CMBs的部位分为脑叶(额叶、顶叶、颞叶、枕叶、岛叶)、深部(基底节、丘脑、外囊、内囊、胼胝体、深部及脑室旁白质)、幕下(脑干、小脑),统计各部位CMBs的发生率。影像结果的判读由2名经验丰富的影像科医师完成,意见不一致时由主任医师审核,对MRI图像分析医师采用盲法(不清楚患者临床资料及分组)。
1.4统计学分析 采用SPSS24.0软件及Rversion3.5.3进行H检验、χ2检验。采用Spearman相关性分析方法分析双变量间的相关性。
2 结 果
2.1各组一般资料及CMBs影像学表现比较 3组年龄及性别差异无统计学意义(P>0.05),COPD组和单纯高血压组BCMs及3级CMBs发生率显著高于正常组(P<0.05)。单纯高血压组CMBs及3级MBCs发生率显著高于COPD组(P<0.05)。见表1。3组CMBs均好发于深部脑实质,CMBs分布见表2。各组典型CMBs影像见图1。

表1 各组一般资料及CMBs影像学表现比较〔M(P25,P75〕
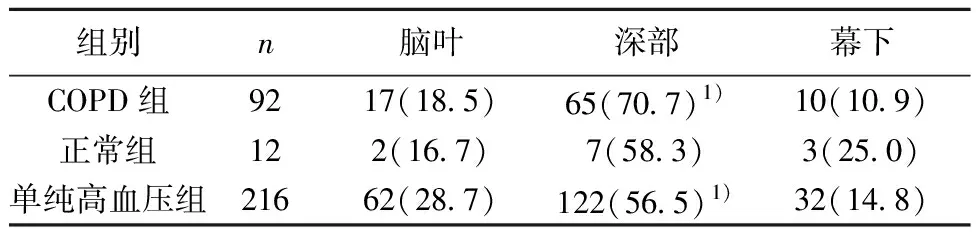
表2 CMBs脑内不同部位分布数量〔n(%)〕

男,78岁,COPD 20年,无高血压及糖尿病,深部白质3个CMBs

女,88岁,高血压10年,无糖尿病及COPD,深部白质及脑叶多发CMBs>10个

女,57岁,无高血压、COPD及糖尿病,右侧深部白质(脑室枕角旁)1个CMBs图1 3组典型MRI
2.2COPD患者是否合并高血压组CMBs比较 COPD合并高血压组CMBs〔88.9%(8/9) vs 63.6%(7/11)〕及3级CMBs发生率〔33.3%(3/9) vs 0.0%(0/11)〕显著高于COPD不合并高血压组(P<0.05)。
2.3CMBs不同分级与COPD病程、FEV1、FEV1/FVC、收缩压相关性分析 CMBs不同分级的临床资料见表3。COPD病程与CMBs分级的Spearman相关性分析显示,COPD病程与脑内CMBs未发现统计学相关性(r=-0.034,P=0.885);FEV1%、FEV1/FVC%与脑内CMBs未发现统计学相关性(r=-0.114、0.083,P=0.652、0.751);高血压组中,收缩压与CMBs数量及分级呈正相关(r=0.531、0.514,P=0.003、0.004)。高血压病程及舒张压与CMBs分级无统计学相关性(r=0.253、0.249,P=0.178、0.193)。

表3 CMBs不同分级的临床资料
3 讨 论
近年来,COPD的中枢神经系统相关临床表现,情绪障碍(抑郁、焦虑)及认知障碍(记忆力、注意力及执行功能等)得到越来越多的重视,神经影像学研究逐渐发现了COPD患者神经系统脑结构和功能的变化,这些研究结果为相关的神经病例机制研究和理解提供了依据〔9〕。然而,对于影响这些症状较多的CMBs相关研究较少,很大原因在于以往研究中多采用梯度回波T2自由衰减加权成像(GRE T2*WI)检测,该序列层厚较厚,部分小的CMBs不能检出〔10〕。SWI是近年来发展起来的新技术,采用长TE的高分辨三维梯度回波序列,磁共振信号经过傅里叶转换包含强度图和相位图,相位图通过高通滤波技术去除大范围磁场不均匀性,可以得到局部体素的磁场不均匀性信息,T2自由衰减(T2*)效应明显放大,提高了CMBs与周围组织的对比,更容易显示CMBs〔11〕。
对于CMBs引起脑实质损伤的机制,不同于急性脑出血形成局部占位性血肿,以压迫周围脑组织为主导致的急性神经组织损害〔12〕,CMBs是血浆慢性渗入脑实质,导致持续的局限性炎性反应,进而出现以巨噬细胞浸润和小胶质细胞增生为特征的炎症表现,最终引起神经元功能障碍和细胞死亡〔13〕。
由于导致脑内微出血的影响因素较多,因此本研究排除影响CMBs的主要影响因素(脑出血、大面积梗死、严重糖尿病、淀粉样血管变性患者),此外,高血压作为CMBs的最常见独立影响因素,且COPD患者多合并高血压〔14〕,因此,本研究设立高血压无COPD患者和无COPD及高血压患者为对照组,探索COPD患者脑微出血的发病率与相关性。对于CMBs的数量与分级,有研究表明CMBs数量≥10个,脑出血的发病风险会显著增加〔15〕,因此,设立3级CMBs(CMBs数量≥10个)作为相关分析变量。
本研究CMBs结果与既往的一项鹿特丹队列研究结果一致〔5〕,提示高收缩压可能是导致CMBs的主要危险因素之一,可能由于较高的压力传入末梢微血管易引发CMBs。既往研究表明年龄是CMBs的危险因素,但是随着年龄增加,高血压发病率也会明显升高〔16〕。本研究3级CMBs发病率结果表明COPD患者与高血压患者较正常人群均有更高的脑出血风险,可能是由于脑叶的CMBs多由脑血管淀粉样变性造成,其主要累及软脑膜和皮层的中小动脉、微动脉及静脉,因此COPD组与高血压组患者较正常组更容易发生脑血管淀粉样变性。本研究中3组CMBs均好发生于深部白质,可能由于深部白质深穿支血管较多,更容易发生脑小血管病〔17〕。
本研究局限性,COPD患者肺外合并疾病复杂,疾病等因素都可能影响CMBs的发病率,虽然本研究排除了大面积梗死、脑出血、严重糖尿病及血液系统疾病等患者,但是对于轻症患者、高血压及年龄等混杂影响因素不能完全排除,希望通过严格的大样本量试验进一步研究明确;对于COPD合并CMBs相关的机制方面,传统观点认为主要有COPD全身炎症反应造成神经血管组织的损伤及长期慢性缺氧造成的脑组织损伤〔18~20〕,本研究发现COPD患者合并的高血压也是CMBs的主要危险因素之一,但是有较少相关的病理学研究,期望有更多相关的病理解剖学研究进一步证实。

