动脉瘤性蛛网膜下腔出血后迟发性脑缺血的影响因素及预测模型的构建
陈昶春,柯志通,钟晖东
动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoid hemorrhage,aSAH)是脑动脉管瘤破裂,血液流入蛛网膜下腔引起的临床综合征[1]。迟发性脑缺血是aSAH的主要并发症之一,多发生于出血后3~14 d,主要原因为颅内血压增高、脑血管痉挛导致脑血流减少继而引发[2]。aSAH后迟发性脑缺血是导致病人死亡或残疾的主要原因[3]。虽然,目前临床上已有研究采用Logistic分析影响aSAH后迟发性脑缺血发生的危险因素,可通过高危因素评估迟发性脑缺血发生风险[4],但尚不能个体化精准预测aSAH后迟发性脑缺血风险。而列线图模型可个体化预测某类不良事件发生情况,具有良好的准确度[5]。因此,本研究探讨aSAH后迟发性脑缺血发生的危险因素,并构建个体化预测aSAH后迟发性脑缺血的列线图模型,以早期辅助临床对aSAH后迟发性脑缺血发生风险进行评估和预测。
1 资料与方法
1.1 研究对象
选取2016年6月—2021年1月我院收治的血管介入治疗的aSAH病人242例为研究对象,纳入标准:1)经颅内CT血管造影确诊为颅内动脉瘤,aSAH诊断标准符合《中国动脉瘤性蛛网膜下腔出血诊疗指导规范》[6];2)无其他脏器严重疾病;3)病人临床资料完整。排除标准:1)有严重肝、肾功能异常及自身免疫系统疾病;2)合并颅内感染;3)治疗过程中发生死亡;4)发生脑疝。根据病人术后30 d有无发生迟发性脑缺血分为迟发性脑缺血组(58例)和无迟发性脑缺血组(184例)。本研究获得我院医学伦理委员会批准。
1.2 临床资料收集
收集病人年龄、性别、高血压、糖尿病、脑水肿、低清蛋白血症、低血红蛋白症、低钠血症、世界神经外科医师联盟委员会的蛛网膜下腔出血(the World Neurosurgical Union Committee of the Subarachnoid Bleeding,WFNS)分级、Hunt-Hess分级、改良Fisher分级等一般资料。
1.3 统计学处理
2 结 果
2.1 aSAH后迟发性脑缺血发生风险的单因素分析
242例aSAH后发生迟发性脑缺血58例,发生率为23.97%。迟发性脑缺血组、无迟发性脑缺血组性别、高血压比例、糖尿病比例比较,差异均无统计学意义(P>0.05);迟发性脑缺血组年龄、脑水肿比例、低清蛋白血症比例、低血红蛋白症比例、低钠血症比例、WFNS分级≥Ⅵ级比例、Hunt-Hess分级≥Ⅲ级比例、改良Fisher分级≥Ⅲ级比例高于无迟发性脑缺血组,差异均有统计学意义(P<0.01)。详见表1。
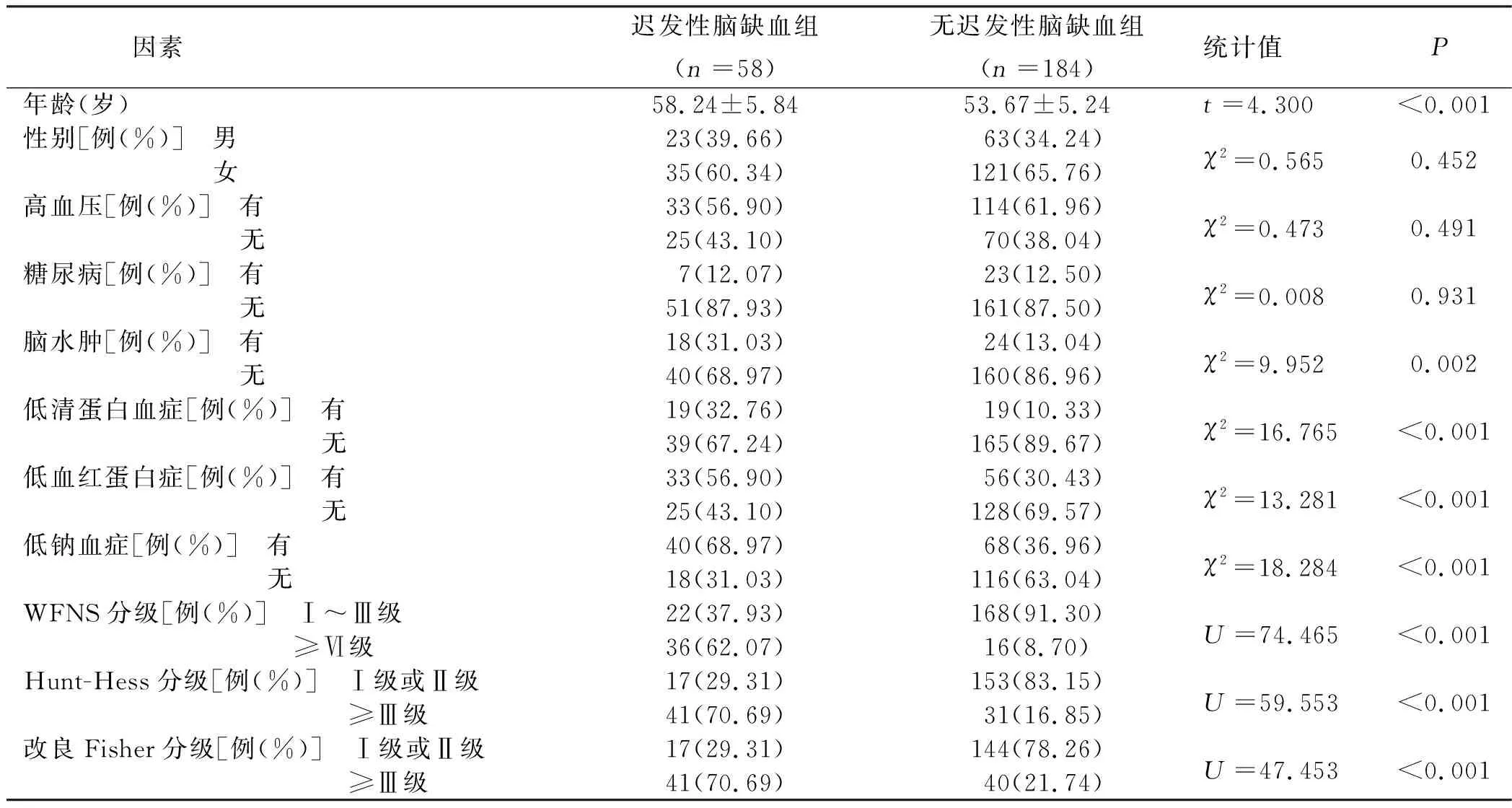
表1 aSAH后迟发性脑缺血发生风险的单因素分析
2.2 aSAH后迟发性脑缺血发生风险的多因素Logistic回归分析
将aSAH后迟发性脑缺血作为因变量(无迟发性脑缺血=0,迟发性脑缺血=1),将单因素分析中有统计学意义的变量(年龄、脑水肿、低清蛋白血症、低血红蛋白症、低钠血症、WFNS分级、Hunt-Hess分级、改良Fisher分级)作为自变量进行分析,变量赋值见表2。多因素Logistic回归分析结果显示,低清蛋白血症(OR=3.699)、低钠血症(OR=3.322)、WFNS分级≥Ⅵ级(OR=3.504)、Hunt-Hess分级≥Ⅲ级(OR=2.109)、改良Fisher分级≥Ⅲ级(OR=2.344)是aSAH后迟发性脑缺血发生的危险因素(P<0.05)。详见表3。

表2 变量赋值情况

表3 aSAH后迟发性脑缺血发生风险的多因素Logistic回归分析
2.3 预测aSAH后迟发性脑缺血发生的列线图模型建立
将上述确定的危险因素低清蛋白血症、低钠血症、WFNS分级、Hunt-Hess分级、改良Fisher分级引入R软件,建立预测aSAH后迟发性脑缺血发生的列线图模型。结果显示,有低清蛋白血症增加100分,有低钠血症增加93分,WFNS分级≥Ⅵ级增加95分,Hunt-Hess分级≥Ⅲ级增加61分,改良Fisher分级≥Ⅲ级增加66分。假如1例病人有低清蛋白血症(100分),无低钠血症(0分),WFNS分级≥Ⅵ级(95分),Hunt-Hess分级Ⅰ~Ⅱ级(0分),改良Fisher分级≥Ⅲ级(66分),即病人总分为261分,于Total Points坐标261分处做垂线,对应的预测概率约为62%,则该病人术后发生并发症的预测值为62%,为高风险病人。详见图1。

图1 预测aSAH后迟发性脑缺血发生的列线图模型
2.4 验证预测aSAH后迟发性脑缺血发生的列线图模型
列线图模型预测aSAH后迟发性脑缺血发生的ROC曲线下面积为0.847[95%CI(0.778,0.916)],区分度较优(见图2)。列线图模型的校准曲线预测值与实际值基本一致(见图3),且Hosmer-Lemeshow拟合优度检验χ2=5.673,P=0.684,一致性较好。

图2 列线图模型预测aSAH后迟发性脑缺血发生的ROC曲线

图3 列线图模型预测aSAH后迟发性脑缺血发生的校准曲线
3 讨 论
aSAH占急性脑卒中发病率的5%,aSAH虽以手术治疗、保守治疗及介入为主,但治疗后会发生迟发性脑缺血、脑水肿、早期出血等不良事件[7-8]。有文献报道,aSAH病人因脑血管痉挛、颅内血管栓塞等会出现迟发性脑缺血[9]。aSAH后迟发性脑缺血病人致残率、致死率较高。但临床上很难通过早期临床症状预估aSAH病人是否发生迟发性脑缺血。本研究发现aSAH病人迟发性脑缺血发生率为23.97%,Abulhasan等[10]研究显示,aSAH病人迟发性脑缺血发生率为37.10%,本研究迟发性脑缺血与之相比发生率较低。因此,早期预警aSAH病人迟发性脑缺血的发生并及早干预是临床研究的重点。
本研究单因素分析显示,年龄、脑水肿、低清蛋白血症、低血红蛋白症、低钠血症、WFNS分级、Hunt-Hess分级、改良Fisher分级是aSAH后迟发性脑缺血的影响因素。多因素Logistic回归分析显示,低清蛋白血症、低钠血症、WFNS分级、Hunt-Hess分级、改良Fisher分级是aSAH后迟发性脑缺血的危险因素。本研究基于低清蛋白血症、低钠血症、WFNS分级、Hunt-Hess分级、改良Fisher分级5项危险因素,构建预测aSAH病人迟发性脑缺血发生风险的列线图模型,有利于有效评估aSAH后迟发性脑缺血情况并进行个体化预防。本研究结果显示,低清蛋白血症、低钠血症分别可对aSAH病人迟发性脑缺血贡献100分、93分的影响权重。人体清蛋白具有脑保护作用,其保护机制是增加一氧化氮合成、抑制中性粒细胞附着细胞壁、减轻炎症反应、减少微血栓循环及改善脑损伤区血流循环,从而接触血管痉挛,降低迟发性脑缺血发生率[11]。有研究报道,电解质紊乱是aSAH并发症之一,低钠血症病人更易出现电解质紊乱,从而引起细胞外液渗透压降低,引发迟发性脑缺血[12]。马修尧等[11]研究报道,低清蛋白血症、低钠血症是aSAH后迟发性脑缺血的独立危险因素。WFNS分级、Hunt-Hess分级可反映病人入院时病情严重程度,分级越高,病情越严重,发生迟发性脑缺血的风险越大。改良Fisher分级可反映aSAH病人脑出血量,其分级越高,脑出血量越大,对脑脊液循环的影响也越大,易出现脑积水,导致颅内压升高,进而造成迟发性缺血[13]。本研究发现,WFNS分级≥Ⅵ级、Hunt-Hess分级≥Ⅲ级、改良Fisher分级≥Ⅲ级的列线图模型评分分别增加95、61、66分。范仕兵等[14]研究报道,Hunt-Hess分级≥Ⅲ级、改良Fisher分级≥Ⅲ级会增加aSAH病人aSAH病人发生风险。张彬等[15]研究报道,改良Fisher分级、WFNS分级、Hunt-Hess分级越高,aSAH病人脑损伤越严重、脑出血量越大,aSAH病人发生迟发性脑缺血概率越大,与本研究报道一致。本研究对aSAH后迟发性脑缺血发生的列线图模型进行内部验证校准曲线显示,预测值与实际值基本一致,Hosmer-Lemeshow拟合优度检验χ2=5.673,表示一致性好,ROC曲线下面积为0.847,表示区分度好,具有一定临床应用价值。
综上所述,本研究基于低清蛋白血症、低钠血症、WFNS分级、Hunt-Hess分级、改良Fisher分级5项危险因素构建的列线图模型,区分度和一致性均较好,为临床制定针对性的个体化防治提供了指导。

