胰岛素泵治疗后转换为德谷胰岛素利拉鲁肽注射液治疗病例分享
林文简,洪天配
1.哈尔滨医科大学附属第一医院,黑龙江 哈尔滨 150000;2.北京大学第三医院,北京 100191
为了交流德谷胰岛素利拉鲁肽注射液(IDegLira)临床使用经验,本文回顾性总结了哈尔滨医科大学附属第一医院内分泌科4 例由胰岛素泵的胰岛素强化治疗转换为IDegLira 治疗方案的病例特征和治疗经验,报告如下。
1 临床资料
1.1 一般资料
本次报告的4 例2 型糖尿病(type 2 diabetes mellitus,T2DM)患者均符合1999 年世界卫生组织(World Health Organization,WHO)的诊断标准,男女各2 例,病程8~14 年,年龄55~60 岁。4 例患者均有超重(身体质量指数≥27 kg/m2),有高血压和高脂血症病史,合并糖尿病大血管并发症,伴有糖尿病周围神经病变。所有患者均因血糖控制不佳来医院就诊,并收治入院。4 例患者既往均未报告低血糖病史,性别、年龄、病程、既往史、个人史、家族史、用药情况等一般资料详见表1。
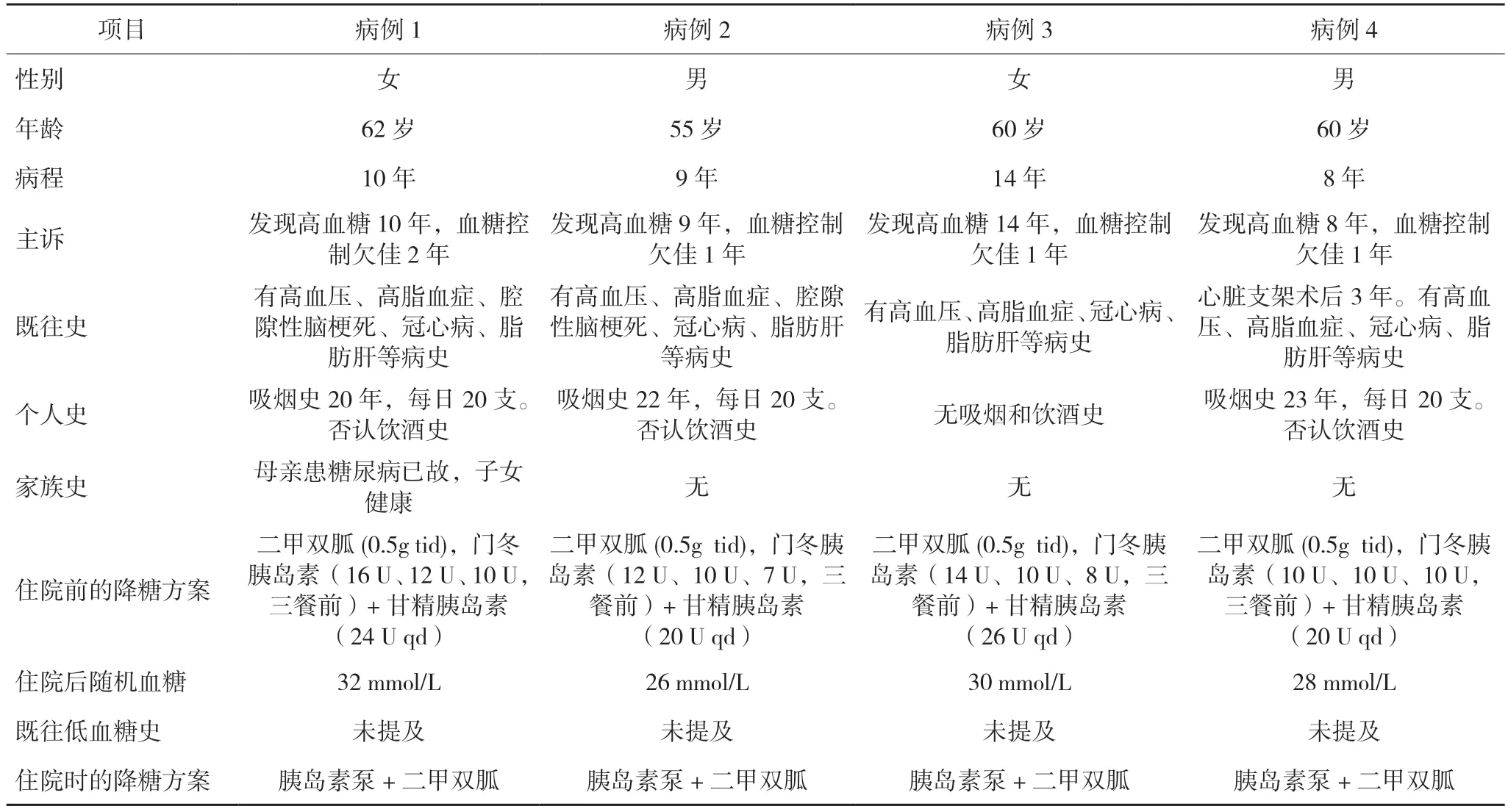
表1 4例T2DM患者的一般资料
1.2 实验室检查和辅助检查
4 例T2DM 患者住院后均评估了代谢相关指标和实验室检测指标,其中包括糖化血红蛋白(HbA1c)、空腹血糖、空腹C 肽、胰岛自身抗体、身体质量指数(BMI)、血压、血脂谱、尿常规、血常规、肝功能、肾功能等,主要评估结果详见表2。所有患者的血常规、肝功能及肾功能未见异常,但并发症及合并症筛查均存在类似的异常。肌电图检查提示,双下肢感觉神经传导速度减慢;眼底照相分析提示,小瞳下眼底未见明显出血和渗出,双眼晶体轻度浑浊。颈动脉彩超检查提示,双侧颈动脉内膜中层厚度(carotid intimal medial thickness,CIMT)增厚并斑块(多发);下肢动静脉彩超检查提示,双下肢动脉内膜增厚并斑块(多发);下肢动脉CT 显像提示,双下肢动脉粥样硬化改变。

表2 4例T2DM患者代谢相关指标和实验室检查结果
1.3 临床特点与治疗经过
4 例患者的病情评估具有以下特点:(1)糖尿病病程较长;(2)空腹血糖、餐后血糖及HbA1c 未达标;(3)体型超重;(4)有高血压、高脂血症、脂肪肝等病史;(5)存在糖尿病大血管并发症;(6)有蛋白尿、糖尿病周围神经病变等糖尿病微血管并发症。因此,所有患者具有相似的诊断,其中包括:T2DM、原发性高血压、高脂血症、冠心病、脑血管疾病或颈动脉粥样硬化病变、下肢动脉粥样硬化病变、糖尿病肾脏病、糖尿病周围神经病变、脂肪肝等。选择治疗方案有下列考量因素:(1)同时有效控制空腹血糖和餐后血糖,促进HbA1c 控制达标;(2)在安全有效降糖的同时,需有助于超重、高血压、高脂血症等代谢异常的综合管理;(3)关注心血管安全性甚或心血管获益;(4)治疗方案简便易行。
在4 例T2DM 患者的治疗方案中,一直保留了二甲双胍,且剂量未进行调整,第1 天到第6天均为500 mg,tid。从住院第3 天起,均添加卡格列净100 mg,qd,直至出院。从住院第4 天开始,于晚餐前添加IDegLira。第5 天起,撤掉胰岛素泵,改为早餐前和午餐前各一针门冬胰岛素联合IDegLira 和口服降糖药,并减少注射次数。4 例患者具体的治疗方案调整和自我血糖监测(selfmonitoring of blood glucose,SMBG)结果详见表3、表4。住院期间对患者饮食热量进行了一定要求,避免食物分量对餐后血糖的影响,并且对有异常结果的生化指标进行药物调整后的检测。
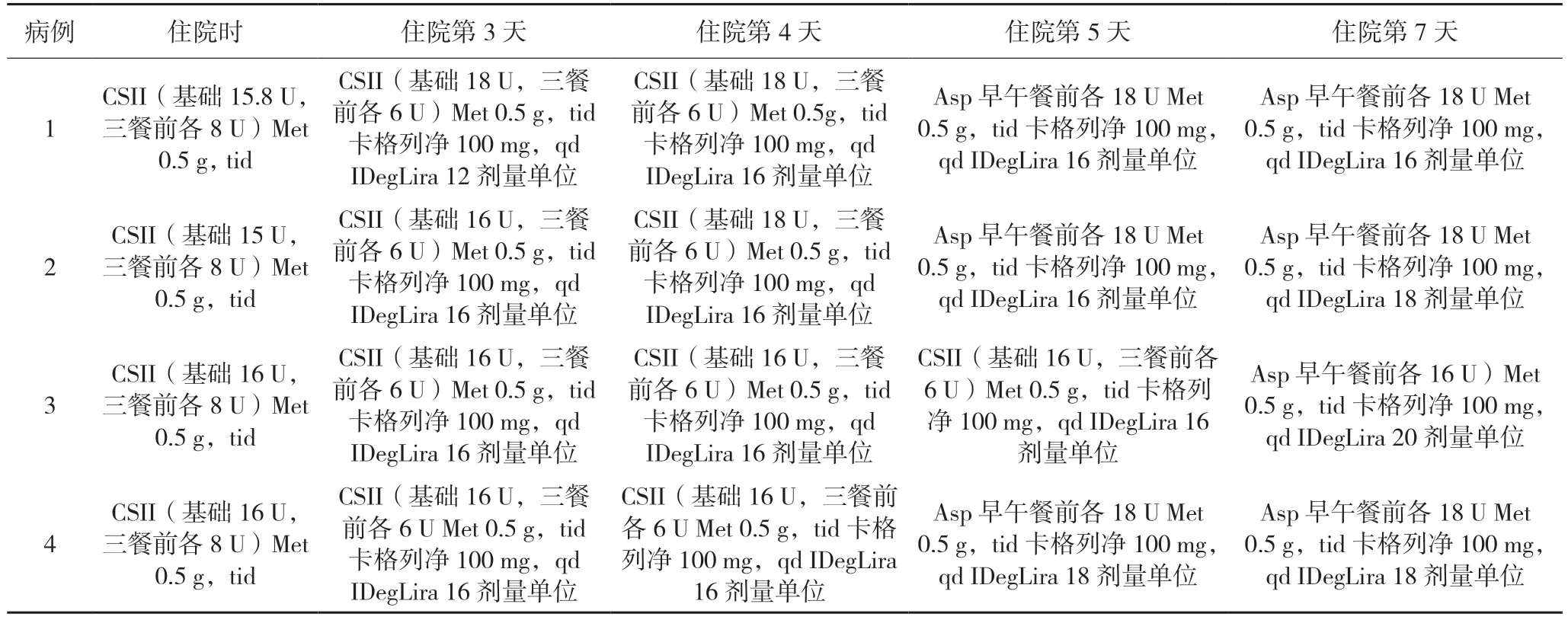
表3 4例T2DM患者住院期间的降糖方案

表4 4例T2DM患者治疗前后SMBG的变化 mmol/L
2 病例点评
本组病例为中老年T2DM 患者,同时均合并超重、高血压、高脂血症、动脉粥样硬化性心血管疾病(ASCVD)、糖尿病肾脏病、糖尿病周围神经病变等合并症或并发症。所有患者的病程较长,但尚残存一定的胰岛β 细胞功能。既往均采用“三短一长”的基础-餐时胰岛素多次注射联合口服降糖药物的治疗方案,但空腹血糖、餐后血糖及HbA1c 控制均很差。本组病例的临床特征和主要关注点如下:(1)中老年的T2DM 患者,糖尿病病程较长(8~14 年不等),空腹C 肽3.2~3.8 nmol/L,提示胰岛素分泌相对不足。(2)患者均有超重,就诊时治疗方案是基础-餐时胰岛素多次注射联合二甲双胍治疗,胰岛素用量较大(每日49~62 U 不等),血糖仍控制不佳(HbA1c 8.6%~9.9%),提示存在胰岛素抵抗。(3)所有病例均合并冠心病,2 例合并腔隙性脑梗死,且均有颈动脉和下肢动脉的动脉粥样硬化病变,证实均存在ASCVD。与此同时,还存在高血压、高脂血症、吸烟等多种ASCVD 的危险因素。(4)应用两种胰岛素制剂的基础-餐时胰岛素治疗方案,注射次数多,不仅患者难以长期坚持,而且容易出现遗漏或错误注射,从而可能导致血糖控制不佳。(5)每日多次胰岛素注射方案的低血糖发生风险较高,这也是血糖波动大、血糖控制不佳的重要因素之一。(6)单纯增加胰岛素剂量可导致体质量增加,进一步增加代谢控制的难度。
本组病例选择IDegLira 治疗的理由:患者糖尿病病程虽然均较长(≥8 年),但空腹C 肽水平仍大致正常,基础-餐时胰岛素多次注射方案经过剂量优化后血糖控制仍较差,提示胰岛素分泌相对不足和胰岛素抵抗同时存在。因此,治疗过程中既需要补充基础胰岛素分泌也需要改善胰岛素抵抗,还需要兼顾高血糖的其他病理生理学机制。IDegLira是第一个基础胰岛素与胰高血糖素样肽-1 受体激动剂(glucagon-like peptide-1 receptor agonist,GLP-1RA)的固定剂量复方制剂,其中德谷胰岛素是新型的基础胰岛素,而利拉鲁肽则是GLP-1RA,两者均为每日一次注射制剂,且均被证实具有良好的疗效和安全性。IDegLira 可通过补充外源性基础胰岛素、增强葡萄糖依赖性(内源性)的胰岛素分泌、抑制胰高血糖素的不适当分泌、延缓胃排空、抑制摄食、减轻胰岛素抵抗等机制,从而改善T2DM 的多重病理生理学缺陷[2-3]。因此,IDegLira 是本文4 例患者的优选治疗用药。
本组病例中,每个患者的胰岛素用量相对较大,治疗过程中除考虑降糖疗效外,还应该关注低血糖和体质量增加的发生风险。2022 年ADA 指南[4]推荐,糖尿病患者管理在血糖控制达标的同时需要制定个体化管理目标,减少低血糖事件和体质量增加,强调了复合终点达标的重要性。3 期临床试验显示,IDegLira 可有效降低HbA1c 达1.3%~2.0%,改善空腹血糖和9 点血糖谱,HbA1c<7%且无低血糖事件的安全达标率为48.7%~85.7%,HbA1c<7%且无低血糖事件无体质量增加的复合终点达标率为20.0%~42.1%[5-8]。
本组病例中,T2DM 患者均合并冠心病、腔隙性脑梗死、下肢动脉粥样硬化病变等ASCVD,并且伴有高血压、高脂血症等多种ASCVD 的危险因素。2022 年ADA 指南[4]强调了T2DM 患者的血糖管理应以改善心血管和肾脏临床结局为导向,调整了T2DM 患者降糖药物治疗的路径,并建议进行ASCVD 多重危险因素综合管理。对于合并ASCVD或高危因素的T2DM 患者,该指南推荐首选具有心血管保护证据的GLP-1RA 或钠-葡萄糖协同转运蛋白2(sodium-dependent glucose transporters 2,SGLT-2)抑制剂进行血糖管理。LEADER 研究显示,在标准治疗的基础上,与安慰剂相比,利拉鲁肽可使主要不良心血管事件(major adverse cardiovascular events,MACE)风险显著降低达13%、心血管死亡风险显著降低达22%,提示利拉鲁肽具有明确的心血管保护作用[9]。IDegLira 是德谷胰岛素和利拉鲁肽的固定剂量复方制剂,虽然该复方制剂没有直接的心血管结局研究数据,但两种组分均有心血管安全性或心血管获益的证据。此外,3 期临床试验证实,IDegLira 除了安全有效降糖外,还具有避免体质量增加、降低收缩压、改善血脂谱等综合代谢益处[10]。CREDENCE 研究[11]显示,卡格列净可显著降低主要不良心血管事件风险。因此,本组4 例T2DM 合并ASCVD 患者可以通过IDegLira 联合SGLT-2 抑制剂治疗而获得多重心血管危险因素的改善。
本组病例中,住院前的降糖治疗方案应用了基础胰岛素和餐时胰岛素两种制剂,每日4 次注射,用药方案复杂。住院后改为胰岛素泵治疗,但其操作的复杂性较高,需要患者具备较高的知识水平和操作技能,故不适合老年T2DM 患者的长期应用。2022 年ADA 指南[4]提出,固定复方的联合治疗可提高患者的依从性,增加患者的复合终点达标率。IDegLira 每日注射1 次,避免基础-餐时胰岛素治疗方案多次注射给药的困扰,有助于提高患者的依从性。DUAL Ⅶ研究[8]显示,IDegLira 可在一天中的任何时间进行给药,注射时间灵活,且不受进餐模式的影响,患者治疗满意度提高。在老年T2DM中,IDegLira 治疗不仅疗效良好、低血糖风险极小,而且还可显著提高生活质量评分[12]。
业已证实,GLP-1RA 与胰岛素联合应用可显著减少胰岛素的用量[4]。在DUAL 系列3 期临床试验中,多项研究[8,12]证实IDegLira 治疗组显著减少T2DM 患者的胰岛素日剂量。例如,DUAL Ⅶ研究[8]显示,在治疗达标的情况下,与基础-餐时胰岛素多次注射方案相比,胰岛素平均日剂量显著降低(40 U 对84 U)。本组4 例T2DM 患者住院前的胰岛素用量较大(49~62 U/d),转换为IDegLira 后胰岛素总量显著降低(16~20 U/d),这不仅可能减少低血糖和体质量增加的风险,还可能提高安全有效的复合终点达标率。
综上所述,在具有适应证的T2DM 患者中,及时启用或转换为IDegLira 治疗,有助于提高HbA1c、无低血糖、无体质量增加的复合终点达标率,同时有助于高血压、血脂异常等ASCVD 危险因素的控制。此外,高效、安全、简单、方便的治疗方案有助于提高患者的依从性,从而促进患者实现长期稳定的血糖达标。尽管如此,目前IDegLira进入国内市场的时间较短,有关中国人群胰岛素泵或基础-餐时胰岛素多次注射方案转换为IDegLira的临床研究证据尚不太充分。本组病例的经验分享旨在起到抛砖引玉的作用,希望同道们关注中国T2DM 人群胰岛素泵转换为IDegLira 的有效性、安全性及可行性,进一步积累临床应用经验,并且开展相关的临床研究。

