髓内复位与撬拨复位结合锁定钢板治疗复杂老年肱骨近端骨折的疗效比较
赵鑫 严俊伟 尹昭伟 史陈 潘少蔚 顾延庆 徐晨阳 杨翁勃 王啸 梁斌
肱骨近端骨折是老年病人常见脆性骨折之一[1],手术是目前主要的治疗方式[2],而肱骨内侧距的复位是手术成功的关键[3]。传统的撬拨复位技术一般能获得满意的复位,但是对于少数复杂的老年肱骨近端骨折,肱骨距难以达到满意的复位效果。鉴于老年骨质疏松病人肱骨近端髓内松质骨量减少,使肱骨发生“蛋壳”样改变[4],本研究提出适用于老年复杂肱骨近端骨折的髓内触摸复位技术,并比较其与撬拨复位技术手术疗效的差异。
1 资料与方法
1.1 一般资料 选择2020年9月至2022年9月本院收治的老年肱骨近端骨折病人为研究对象。纳入标准:(1)符合Neer分型[5]三部分(骨折块包含大结节)、四部分肱骨近端骨折;(2)年龄>60岁;(3)病人及家属对本研究知情,签署知情同意书;(4)影像学证实存在骨质疏松。排除标准:(1)内侧皮质支撑结构广泛破坏;(2)既往有患侧肩关节手术史;(3)病理性骨折;(4)合并同侧肱骨干、肱骨远端骨折或肘关节骨折;(5)骨折前患侧肩关节功能异常;(6)开放性骨折;(7)存在手术禁忌证。最终,共纳入48例病人,并采用随机数表法分为A组(24例)与B组(24例)。2组一般资料比较,差异均无统计学意义,具有可比性(P>0.05),见表1。本研究已通过医院伦理委员会审核批准(KY20200820-01)。
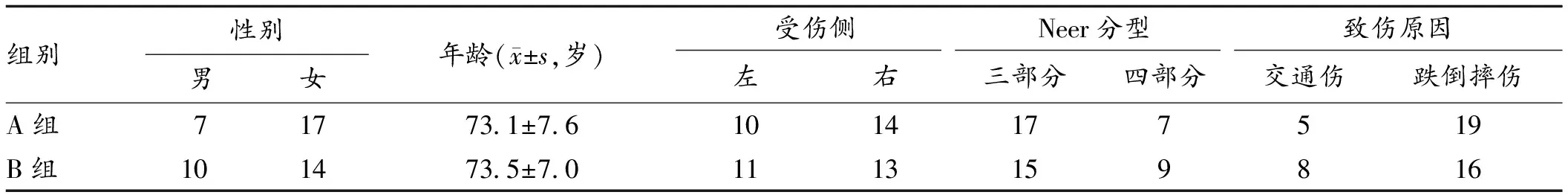
表1 2组一般资料比较(n,n=24)
1.2 手术方法 采用全身麻醉或臂丛神经阻滞麻醉,病人取沙滩椅位,患肩侧垫高,常规消毒铺巾。采用劈三角肌入路,保护腋神经及腋动脉,充分显露肱骨近端,常规肩袖缝线。确认肱二头肌腱长头腱和大、小结节及结节间沟,2组采用不同复位方式进行复位,复位良好后,用克氏针临时固定,按照操作手册使用Philos钢板固定(美国强生公司),取出临时固定克氏针,最后将肩袖缝线固定于钢板上的预留缝线孔内,2组均未使用距螺钉、未进行植骨。
1.2.1 A组:采用撬拨复位(骨撬或Joystick技术),C臂透视下将骨撬或骨膜起子插入骨折断端内行撬拨复位,或近端骨折块打入3.5 mm克氏针进行撬拨复位。
1.2.2 B组:采用髓内复位技术复位,按照建立复位通道→松解→初步复位→环形触摸评估→精确复位→临时固定→结节复位的顺序进行,凭借食指触觉判断矢状面及冠状面的复位质量,复位技术如图1所示。

注:A:适度外翻大结节建立复位通道;B:双手反向牵引,松解嵌插;C:食指在髓腔内推挤远/近端骨折块完成初步复位;D:食指触摸半环形的肱骨距髓内骨表面判断距的复位情况;E:手握上臂远端纠正旋转及成角进行精确复位;F:复位满意后维持,克氏针临时固定;图中黑色箭头表示术者动作方向。
1.3 观察指标 (1)手术相关指标:包括手术时间、透视时间。(2)于术后3 d、12个月进行门诊随访,随访内容主要包括影像学评估、Constant-Murley肩关节功能评分[6]及VAS评分。Constant-Murley肩关节功能评分总分0~100分,分数越高代表病人功能越好;VAS评分0~10分,分数越高代表病人疼痛程度越严重。通过X线片测量颈干角及肱骨头高度,以术后3 d和术后12个月的差值作为角度丢失量及肱骨头高度丢失量。(3)记录2组术后12个月复位丢失发生情况,复位丢失定义为肱骨头高度丢失>3 mm或颈干角差值>5°[7]。

2 结果
2.1 2组手术相关指标比较 B组的手术时间短于A组,透视时间短于A组,差异均有统计学意义(P<0.05或P<0.01),见表2。
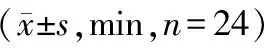
表2 2组手术相关指标比较
2.2 2组术后3 d、12个月时肱骨颈干角、肱骨头高度比较 2组术后3 d复查X线片确认复位良好[8],2组术后3 d、12个月时的颈干角及肱骨头高度差异均无统计学意义(P>0.05),但A组颈干角丢失量及肱骨头高度丢失量大于B组,差异均有统计学意义(P<0.05),见表3。

表3 2组术后3 d、12个月时颈干角、肱骨头高度比较
2.3 2组术后3 d、12个月时VAS、Constant-Murley肩关节功能评分比较 2组术后3 d的VAS、Constant-Murley肩关节功能评分差异均无统计学意义(P>0.05);术后12个月,2组VAS、Constant-Murley肩关节功能评分均较术后3 d显著改善,且B组的Constant-Murley肩关节功能评分高于A组,VAS评分低于A组,差异均有统计学意义(P<0.05)。见表4。
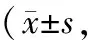
表4 2组VAS、Constant-Murley肩关节功能评分比较分,n=24)
2.4 2组术后末次随访复位丢失发生情况比较 术后12个月,A组发生复位丢失8例,复位丢失率为33.3%,B组发生复位丢失1例,复位丢失率为4.2%,2组复位丢失发生率差异有统计学意义(P<0.05)。
3 讨论
老年人骨质疏松症是一种世界性的骨骼疾病,骨量减少和骨质量下降会增加骨折风险[8]。肱骨近端骨折是三大常见的上肢骨折类型之一,随着全球人口老龄化,肱骨近端骨折的发病率正逐年升高[1]。目前,肱骨近端骨折的治疗以切开复位内固定为主[9]。对于切开复位内固定而言,良好的复位可以显著改善手术效果[10-11]。肱骨距的复位是实现内侧支撑的关键[12],经典的撬拨复位技术包括骨膜起子撬拨及Joystick技术[13-14]。虽然撬拨技术基本可以获得大多数老年肱骨近端骨折满意的复位,但对于少数复杂肱骨近端骨折而言,外科医生只能依靠术中C臂透视来评估复位质量,由于X射线摄像的空间分辨率较差,二维图像不能完全反映内侧距的复位情况,透视所见内侧距的复位情况与实际内侧距的复位情况仍存在一定差异,并不总是能使肱骨距达到令人满意的复位效果。因此,本研究提出了髓内复位技术,因老年病人骨量减少,使术者手指通过髓腔触摸到肱骨距髓腔内表面成为可能,进而能够对肱骨距进行精确复位并判断其复位质量,目前暂无文献对髓内手指复位技术进行报道。
本研究结果显示,髓内复位技术可以缩短手术时间,减少医务人员及病人因暴露于射线下而造成的不良影响。相比于传统的撬拨复位技术,髓内复位技术能提高内侧距的复位质量,使内侧支撑达到最佳复位,减小复位丢失的发生率,改善肩关节功能。但本技术仍然存在一定的不足与缺陷,如对于大结节骨折线单一的病例,大结节处无法形成自然的复位通道,术者手指无法触及髓腔内部;骨质良好的老年病人髓腔内松质骨丰富,手指无法触及肱骨距;锋利的骨折线边缘及克氏针临时固定时可能对术者的手指造成锐性损伤等,故应根据病人情况选择合理的手术方案。
综上所述,相比于传统撬拨复位技术,髓内复位技术结合肱骨近端锁定钢板治疗复杂老年骨质疏松肱骨近端骨折可以缩短手术时间,减少病人及医护人员在射线下的暴露时间,提高肱骨距的复位质量,降低术后发生复位丢失的风险,改善术后肩关节功能。受时间、精力、经济等方面限制,本研究为单中心临床研究,样本量较少,研究结果可能存在偏倚,后续可扩大样本量并进行多中心研究来进一步验证。

