基于常规超声联合超声造影的列线图预测临床淋巴结阴性甲状腺乳头状癌中央区淋巴结转移
张晓梅,李巧莉,葛肖艳,石丽楠,康燕飞,李军,2*
1.石河子大学第一附属医院超声科,新疆 石河子 832008;2.国家卫健委中亚高发病防治重点实验室(石河子大学第一附属医院),新疆 石河子 832008;*通信作者 李军 1287424798@qq.com
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是甲状腺癌最常见的病理类型,发病率逐年上升[1-2]。约20%~80%的PTC发生颈部中央区淋巴结转移(central lymph node metastasis,CLNM)[3-4],术前超声检查的总体敏感度仅为28%[5],是否发生淋巴结转移可影响患者的手术方式及预后,是疾病复发的危险因素[6-7]。目前,基于PTC常规超声特征列线图预测颈部CLNM已有相关报道[8-11],而基于临床淋巴结阴性(clinical lymph node-negative,CN0)PTC常规超声特征列线图预测颈部CLNM的研究较少[3,12-13],仅有一项研究分析PTC常规超声及超声造影(CEUS)指标与颈部淋巴结转移的关系并构建列线图预测模型[14]。因此,本研究拟构建基于常规超声联合CEUS指标预测CN0 PTC发生颈部CLNM的风险概率列线图,为临床医师术前直观、可视化地预测CLNM概率提供参考。
1 资料与方法
1.1 研究对象 回顾性分析2015年9月—2022年3月于石河子大学第一附属医院行甲状腺手术及预防性颈部中央区淋巴结清扫的359例单发CN0 PTC临床资料。男82例,女277例,年龄21~77岁,平均(49.53±9.78)岁;结节最大径3~40 mm,平均(10.69±6.44)mm。根据术后病理结果将患者分为CLNM阳性组[CLNM(+)]116例与CLNM阴性组[CLNM(-)] 243例。纳入标准:①单发甲状腺结节;②术前行常规超声及CEUS检查,且资料保存完整;③术后病理确诊PTC。排除标准:①结节行CEUS前接受其他治疗;②术前明确有颈部淋巴结转移;③伴有其他恶性肿瘤。本研究经本院伦理委员会批准(KJX-2021-014-01),已取得患者知情同意。
1.2 仪器与方法 采用Mindray Resona 7S彩色多普勒超声诊断仪,L9-3线阵探头。患者取仰卧位,充分暴露颈部。多切面二维超声观察并记录甲状腺结节的最大径、形态、微钙化、被膜侵犯等特征。CEUS选取可完整显示病灶及附近部分正常甲状腺组织的最大切面,保持探头固定,启动CEUS模式,嘱患者平静呼吸,避免吞咽动作,将1.0~2.5 ml造影剂声诺维快速注入患者肘静脉,随后立即用5 ml 0.9% NaCl冲管,注入造影剂的同时按下计时键及储存键,留存2 min造影剂进入结节的动态图像。
1.3 常规超声图像特征提取
1.3.1 常规超声特征 记录结节最大径、内部回声、内部成分、边界、形态、纵横比、微钙化、被膜侵犯、后方回声衰减、慢性淋巴细胞性甲状腺炎。
1.3.2 CEUS指标 回放CEUS录像,对比周围正常甲状腺实质,记录结节的CEUS指标,包括强化时间、强化程度、消退时间及强化均匀度、强化方式。
以上数据均由2名具有10年以上甲状腺超声及CEUS经验的副主任医师在对患者基本信息及病理结果未知的情况下共同协商完成,意见不一致时与第3位高年资主任医师讨论并记录最终结果。
1.4 统计学分析 采用R 4.0.3软件。符合正态分布的计量资料以±s表示;计数资料以例数或百分比表示,两组比较采用χ2检验。采用多因素逐步Logistic回归分析筛选CN0 PTC患者发生CLNM的风险预测因素。绘制包含CEUS指标的预测模型1及无CEUS指标的预测模型2的受试者工作特征(ROC)曲线,应用Delong检验比较两者的曲线下面积(AUC),构建最佳预测模型的风险概率列线图,绘制列线图模型的校准曲线及决策分析曲线,并对校准曲线进行拟合优度检验。P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析结果 CLNM(+)与CLNM(-)组性别、年龄、结节最大径、微钙化、被膜侵犯、强化方式及消退时间差异有统计学意义(P均<0.05),两组其余指标差异均无统计学意义(P均>0.05),见表1。
2.2 多因素Logistic回归分析结果 以单因素分析中差异有统计学意义的因素为自变量,是否发生CLNM为因变量进行逐步回归分析,结果显示,性别、年龄、结节最大径、被膜侵犯及CEUS强化方式为CN0 PTC发生CLNM的风险预测因素(P均<0.05),见表2。

表2 CN0 PTC发生CLNM风险因素的Logistic回归分析
2.3 预测模型及列线图的构建 将上述5个因素联合构建预测模型1,剔除结节CEUS指标的4个因素构建预测模型2。模型1、模型2预测CN0 PTC发生CLNM的AUC(0.753比0.704;Z=2.473,P=0.013)差异有统计学意义,且CEUS指标可显著提高模型的预测效能。基于预测模型1建立的风险概率列线图见图1,模型的C-指数为0.753,预测效能良好。

图1 模型l预测CN0 PTC发生CLNM的风险概率列线图
2.4 校准曲线及决策分析曲线分析 列线图模型的校准曲线的预测结果与实际CLNM情况几乎无偏差,拟合优度检验差异无统计学意义(χ2=10.913,P=0.207),有较好的一致性,见图2。列线图预测模型的决策曲线见图3,当阈值概率为10.7%~81.5%时,预测模型具有较好的净收益。

图2 列线图预测模型的校准曲线
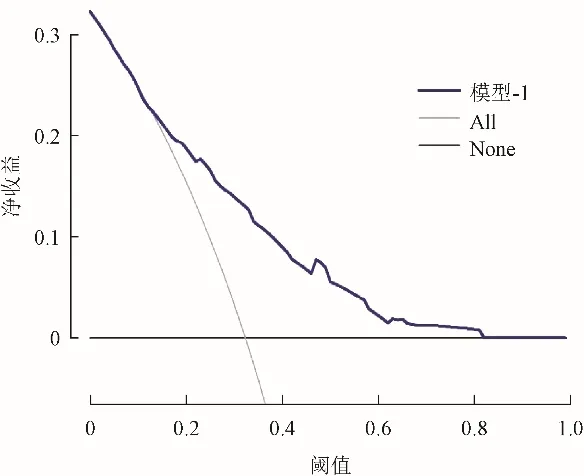
图3 列线图预测模型的决策曲线。All表示假设患者均发生CLNM,None表示假设无任何患者发生CLNM
2.5 临床应用举例 男(82.5分),41岁(76.5分),PTC伴CLNM,结节最大径11.1 mm×7.2 mm(55分),不伴被膜侵犯(0分),回顾分析CEUS视频显示结节从周边开始呈向心性逐渐增强,达峰时期呈明显低增强且增强后面积小于二维面积(100分),总分数约为314分,该患者发生CLNM的概率约为65%,见图4。

图4 男,41岁,PTC伴CLNM。CEUS结节开始增强时期(A)、达峰时期(B)与列线图模型预测患者发生CLNM(C)
3 讨论
目前对于术前检查发现有颈部淋巴结转移的PTC,国内外指南均主张治疗性淋巴结清扫,但对术前CN0 PTC是否需行预防性中央区淋巴结清扫的意见尚未达成一致[15-17]。预防性中央区淋巴结清扫可能会引起甲状旁腺功能损害或喉返神经损伤等并发症[7,13],因此,术前准确判断是否发生淋巴结转移至关重要。CEUS作为一种新型的诊疗技术,可从微血管水平反映甲状腺结节的血流灌注情况,增加图像的对比分辨率,已广泛应用于甲状腺良、恶性结节的鉴别诊断,但CEUS指标与PTC淋巴结转移关系的研究较少[18-20]。本研究重点讨论CN0 PTC患者发生颈部CLNM的风险预测因素,并建立列线图模型,分析CEUS指标对模型预测效能的影响。
3.1 性别、年龄及结节直径与CLNM的关系 本研究结果显示性别是PTC患者CLNM的独立危险因素,男性患者易发生CLNM,但女性PTC的发病率明显高于男性,与多项研究结果一致[10-11,13]。本研究根据美国癌症联合委员会发布的甲状腺癌TNM分期系统(第8版)[21]选择55岁作为患者年龄的切点值,结果表明年龄<55岁是发生CLNM的风险预测因素,既往研究也表明年轻男性PTC患者更应积极进行预防性中央区淋巴结清扫[13,17,22]。本研究表明,结节最大径>10 mm的PTC患者更易发生CLNM,可能原因是随着结节增长其内部新生血管增加,而新生血管的基底膜仍不完整、管壁相对薄弱且具有较高的通透性,可沿局部淋巴管发生转移[20,23-24]。
3.2 常规超声特征与CLNM的关系 本研究常规超声指标中被膜侵犯是CN0 PTC患者发生CLNM的预测因素,在列线图预测模型中发挥重要作用,与Li等[13]研究结果一致。被膜侵犯是PTC的侵袭性特征之一,多项研究表明PTC患者BRAFv600E基因突变可能与被膜侵犯有关,但其与淋巴结转移的关系尚未明确[10-11,16,25]。微钙化是诊断PTC的重要超声特征之一,在组织病理学检查中表现为砂粒体聚集,可反映癌细胞的生长速度[3,15]。本研究中微钙化在CLNM(+)组中发生率更高,但它不是CLNM的风险预测因子,与Huang等[17]研究结果一致;Feng等[10]研认为微钙化与PTC淋巴结转移无关;而Dai等[8]研究表明微钙化是CLNM的最强预测因子。因此,微钙化是否可预测PTC患者CLNM尚需进一步深入研究。
3.3 CEUS指标与CLNM的关系 CEUS结节向心性强化是CN0 PTC患者发生CLNM的独立危险因素,可能原因是恶性结节中央区血管相对稀疏,边缘区血管相对密集,这种血管分布特点使其在CEUS上多表现为向心性增强,更有利于肿瘤向周围组织侵犯和蔓延,且有淋巴结转移的PTC患者的外周微血管密度明显高于无淋巴结转移的患者[20,24,26]。本研究中CEUS结节强化时间、强化程度、强化均匀度与CN0 PTC患者发生CLNM无关,与部分研究结果一致[14,19,25-26]。甲状腺恶性结节CEUS图像可表现为低增强、等增强及高增强,关于结节CEUS强化程度与CLNM的关系尚存在较大争议,可能原因是结节内的血液供应在其进展过程中发生变化,而不同研究者纳入的结节数量、大小不同且处于不同的生长时期,导致结节强化程度不一致。因此,关于PTC患者CEUS指标与CLNM的关系仍需大样本量多中心研究进一步验证。
3.4 列线图模型的预测效能 列线图是一种直观、可视化及实用性强的工具,可为临床诊疗工作提供便利。Gao等[3]、Kim等[22]、Wang等[27]分别建立基于PTC患者常规超声特征预测颈部CLNM的列线图模型,AUC分别为0.715、0.721、0.711。本研究构建CN0 PTC常规超声联合CEUS指标预测CLNM列线图模型的AUC为0.753,高于以上研究结果,而剔除CEUS指标的预测模型2的AUC为0.704,表明CEUS指标显著提高了预测模型的预测效能。
3.5 本研究的局限性 ①为回顾性研究,且纳入的均为单发PTC患者,存在选择偏倚;②CEUS指标均为定性参数,尚需定量分析;③样本数量有限,仅建立了列线图预测模型,尚需进行大样本量研究对模型进行内部及外部验证。
总之,本研究构建了一个基于性别、年龄、结节最大径、被膜侵犯及CEUS结节强化方式联合预测CN0 PTC患者发生CLNM的风险概率列线图,可为临床医师术前对患者CLNM情况进行个体化预测提供帮助,评估患者行预防性中央区淋巴结清扫的必要性。

