67例Ⅰ期双侧人工髋关节置换术的疗效分析
舒泽忠,张 峡,郝 勇
(1.贵州省赤水市人民医院骨科 564700;2.第三军医大学新桥医院骨科,重庆400037)
双侧股骨头无菌性坏死、类风湿关节炎、强直性脊柱炎引起的双侧髋关节僵直是临床上常见的病症,晚期病变常导致患者关节功能丧失,使用人工髋关节置换术治疗已不可避免。近年来,随着人工关节治疗的普及,手术技术的普遍提高,采用双侧全髋关节置换手术不仅大幅度节约患者治疗费用,同时还能明显缩短患者的康复时间,是治疗晚期双侧髋关节疾病有效的治疗方法。作者从1996年2月至2009年3月对67例双侧髋关节疾病引起的疼痛、行走困难的患者,采用Ⅰ期双侧全髋关节置换术,取得满意疗效。现报道如下。
1 临床资料
1.1 一般资料 67例(134髋)双侧髋关节病变患者中,男52例,女15例;年龄22~74岁,平均57.4岁。病程为 1年4个月至6年7个月。双侧股骨头缺血坏死49例,双侧髋关节类风湿关节炎11例,强直性脊柱炎引起的双侧髋关节僵直7例。术前Harris评分平均为(59.47±7.26)分。
1.2 手术方法 54例采用蛛网膜下腔麻醉联合硬膜外麻醉;强直性脊柱炎患者及部分腰椎严重退变患者或有凝血功能异常患者采用全身麻醉。如髋关节有明显的内收畸形影响髋关节外展者可先取平卧位行内收肌切断。所有患者均采用髋关节后外侧入路,采用完全的侧卧位将骨盆固定。所有病例均同期一次性完成双侧全髋关节置换。术中在关节脱位前,作两定点间长度测量,并行后关节囊切除;同时进行髋关节周围充分松解。如果髋关节已融合或者脱位困难者可先在保证一定股骨距长度的基础上锯断股骨颈,而后根据髋臼横韧带的位置找出真臼并在真臼处安放人工臼。
手术成功的关键在于臼杯应安置在外倾40°~45°,股骨假体前倾10°~15°,股骨距要保留11~15 mm。假体安装好后,检查假体稳定性,即双下肢等长,中立位牵引分离小于3~5 mm,在屈曲大于90°、完全伸直、外旋 40°、内旋45°的情况下,均不脱位[1]。正确选择假体型号,本组 42例(84髋)选用Depuy人工全髋,其余25例采用Smith-Nephew人工全髋。根据患者的年龄和骨质疏松情况,选用骨水泥固定型假体11例(22髋),其余为生物固定型假体。
1.3 术后处理 术后当天双下肢间放三角枕,患肢穿防旋鞋置于中立位。患者从麻醉状态恢复后即时行肌肉收缩训练,以防下肢深静脉血栓形成。术后24~48 h酌情拔除引流管。人工全髋置换术后3 d扶双拐下地站立,并在医生保护下练习行走。如患者年龄较大或身体条件较差,无法下地负重站立及行走时可以应用下肢关节康复器(CPM)进行关节功能锻炼及各项康复训练。术后14 d拆线,3周后脱去防外旋鞋。术后6~8周可酌情弃拐行走。采用Harris评分标准评定疗效。
1.4 统计学处理 采用SPSS11.0统计软件包进行分析。数据以±s表示,组间比较采用配对t检验,以 P<0.05为差异有统计学意义。
2 结 果
2.1 双侧髋关节置换效果 双侧髋关节置换手术时间80~160 min,平均105 min,术中输血400~1 200 mL,术中无并发症发生。全部病例术后2年内均获得门诊随访。随访时间最长者为术后6年,最短为3个月,平均为2年3个月。术后均无感染、肺栓塞、深静脉栓塞、假体松动、下沉及脱位等并发症发生。按Harris评分标准:优66例;良1例。所有患者均未再服用止痛药,生活和工作质量明显改善。术后Harris评分平均为(92.16±11.53)分明显高于术前(59.47±7.26)分,差异有统计学意义(P<0.01)。
2.2 典型病例 患者,女,54岁,双侧髋关节疼痛、活动受限8~9年,进行性加重 2年,在持续硬膜外麻醉下行Ⅰ期双侧髋关节置换术(图1、2),取得满意疗效。

图1 同期双侧髋关节置换术前
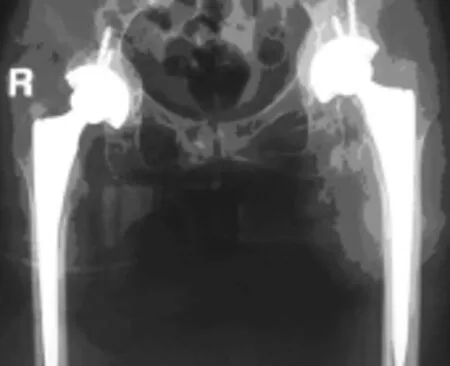
图2 同期双侧髋关节置换术后
3 讨 论
临床工作中经常可以见到双侧髋关节病变患者,而且病变程度相当严重,这主要是由于一侧关节功能不佳可以通过对侧进行部分代偿,最终导致双侧髋关节均发生严重病变,此时患者生活质量严重下降,造成的痛苦远超过单个关节病变[1]。Ⅰ期双侧全髋关节置换是改善关节功能的最佳选择,它不仅能明显降低手术费用,更能缩短患者术后康复时间。近年来随着人工髋关节技术的发展和不断提高及完善,为临床治疗此类疾病提供了可能。它在解除患者痛苦、恢复关节功能方面具有明显的优越性。与分期两次手术治疗双侧髋关节病变的术式相比,同期双侧髋关节人工置换术有以下优点:(1)采用一次麻醉和一次围手术期用药治疗,避免了重复检查、重复围手术期处理和用药;使医疗费用明显降低,减轻了患者经济负担。(2)双侧全髋关节疾患Ⅰ期置换,既便于术前设计与评估,又较好地防止了双侧分期置换带来的双下肢不等长等弊端。(3)一次手术同时解决了双侧关节强直畸形,既缓解了关节肿痛,术后两关节又能同步早期进行康复锻炼,缩短了康复周期,节省了时间。
同期双侧人工髋关节置换术并非是十全十美的手术,与单侧人工髋关节置换术相比无疑是明显增加了手术的时间、手术的风险及术后康复的难度。因此术前应对心血管系统、肢体血管状况及相应化验认真检查[2-3]。通过本组67例的手术,作者体会最深的是术前应重点检查患者的心肺功能,如患者有较长的高血压、冠心病史,有较明显心肺功能不全,此类患者最好分次进行双侧人工髋关节置换术。如果患者双侧髋关节病变严重不对称,一侧有明显的畸形时,应对双侧髋关节畸形活动受限范围、髋关节周围肌力特别是屈伸肌和外展内收肌进行客观评估,以便术中能同步调整肌力平衡并使双下肢基本等长。选择假体时,应根据患者年龄、髋关节CT、X线检查综合判断,重视术前模板测量,有助于术者术前决定选择髋臼假体、股骨假体以及股骨头、颈规格尺寸及假体放置高度,设定股骨颈截骨高度。术前仔细阅片还可以判断骨性畸形的程度及部位,有助于术中准确放置人工臼,减少术中误操作。对术中可能出现的差错提前做出预案。
对双下肢不等长患者,术前应仔细测量双下肢绝对长度差值,术中股骨头脱位前,分别在髂前上棘和股骨粗隆部选择两个定位点,用测量器测量两定点距离,利用手术松解技术,适当延长短侧肢体,并与对侧肢体进行比对,是进行Ⅰ期双侧全髋关节置换术,防止术后双下肢不等长置入的一种实用且准确度较高的定位方法,本组采用此法定位,术后双下肢平均不等长小于5 cm。手术松解的要点是切除或切断挛缩的关节囊,部分患者可能需要切断股直肌的起点。
与单侧髋关节置换术相比,同期双侧髋关节置换术的术后处理更为重要。稍有不慎会导致严重后果。术后首要任务是对患者生命体征进行严密监控,重点观察患者循环及呼吸状态。密切注意双侧伤口引流量。对于循环状态不稳定患者可用多巴胺、间羟胺稳定患者血压,配合使用地塞米松或甲基泼尼松,提高患者的应激能力。麻醉期过后即进行肌肉收缩训练,拔除引流管后要及早下地行功能训练,防止下肢深静脉血栓形成。本组所有患者术后3 d下地负重无1例出现假体下沉、松动,与同期接受单侧髋关节置换术患者相比,恢复期未见明显延长。
[1]吕厚山.人工关节外科学[M].北京:科学技术出版社,1998:58.
[2]车彪,王凯,刘俊,等.髋关节骨性关节炎的临床特征与全髋置换术[J].骨与关节损伤杂志,2004,19(7):440.
[3]张勇,杨彤涛,周勇,等.人工全髋置换骨水泥和无骨水泥假体术后疗效及假臼可能生存率比较[J].中国骨与关节损伤杂志,2006,21,(8):600.

