经静脉床旁临时起搏100例临床分析
岳 丽
随着临床医学的迅猛发展,经静脉床旁临时起搏已广泛应用于急救医学及外科手术中保护性心脏起搏,成为重要的治疗技术。本研究对我院2012 年—2014年经静脉床旁临时起搏100 例,进行回顾性分析,并对经股静脉或锁骨下静脉床旁临时起搏进行对照研究。
1 资料与方法
1.1 一般资料 抽取2012年—2014年咸阳市中心医院住院患者中经股静脉或锁骨下静脉床旁临时起搏100例,经股静脉穿刺组66例,男46例,女20例,年龄35岁~78 岁;经锁骨下静脉穿刺组34 例,男19例,女15例,年龄31岁~79岁。100例患者中心内科病区19例,其中急性心肌梗死并发Ⅲ度房室传导阻滞及心脏骤停10例,病态窦房结综合征5例,心肌病并发Ⅲ度房室传导阻滞及心脏骤停2例,重症病毒性心肌炎2例;其他病区心脏骤停5例,外科术前保护性起搏76例,其中包括脑出血、脑梗死、脑肿瘤、白内障、鼻甲切除、甲状腺癌、胸腺瘤、肺癌12例,胃肠、肝胆胰脾切除3 9例,前列腺切除1 4例,骨折1 0例,子宫切除1例。
1.2 方法 床旁心电监护,常规消毒、铺巾,股静脉穿刺点选择在腹股沟韧带下方2cm,股动脉搏动最明显处内侧0.5cm~1cm 处,锁骨下静脉穿刺点选择在锁骨中点外侧1cm 锁骨下2cm,2%利多卡因局部浸润麻醉,穿刺针连接好注射器后负压进针,回抽见有暗红色血液证实进入静脉,经穿刺针植入导丝,撤出穿刺针,经导丝植入6F鞘管,经鞘送入双极心内膜起搏电极(经股静脉约60cm,经锁骨下静脉约30cm),监护出现室性早搏,电极到达预期位置后连接起搏器,频率设置较自身心率快10次/min~20次/min,显示心室起搏图形,微调电极位置及方向至起搏感知功能良好,针线固定电极于皮肤,无菌敷料包扎伤口,设置起搏频率为70次/min,起搏电压为4V[1]。对比两种不同路径临时起搏患者在性别及年龄的差异,比较两种入路静脉穿刺时间、电极植入时间。
1.3 统计学处理 计量资料采用t 检验,计数资料采用χ2检验,以P <0.05为差异有统计学意义。
2 结 果
2.1 两组性别、年龄比较(见表1)
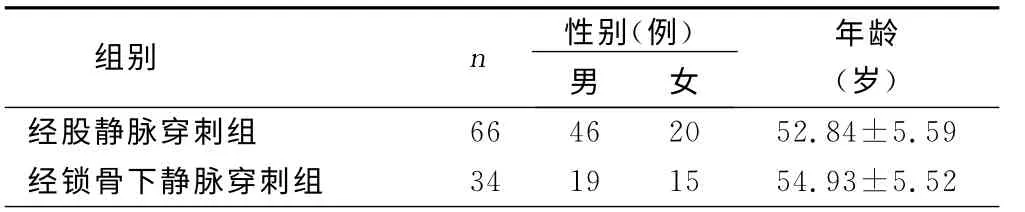
表1 两组性别、年龄比较
2.2 两组静脉穿刺时间、电极植入时间比较(见表2)
表2 两组静脉穿刺时间、电极植入时间比较 min
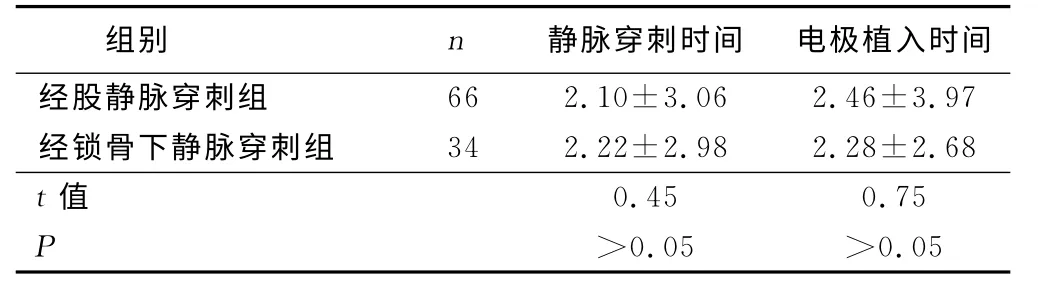
表2 两组静脉穿刺时间、电极植入时间比较 min
组别 n 静脉穿刺时间 电极植入时间经股静脉穿刺组66 2.10±3.06 2.46±3.97经锁骨下静脉穿刺组 34 2.22±2.98 2.28±2.68 t值0.45 0.75 P >0.05 >0.05
2.3 有效性和并发症 所有患者经起搏后均出现心室起搏图形,其中6例心脏骤停患者起搏后显示稳定的起搏心电图形,但无心音,无大动脉搏动,提示电机械分离;1例骨折患者开始心室起搏即出现室性心动过速、心室颤动,电极后撤并立即给予电复律后转复窦律,经观察无室性心律失常后拔除电极。外科手术保护性起搏于外科术后6h内均拔除电极及起搏器,5例病态窦房结综合征患者因起搏器持续依赖改行永久起搏器植入,2例心肌病并发Ⅲ度房室传导阻滞及心脏骤停患者临时起搏抢救后亦植入永久起搏器。两组各有1例患者出现起搏器电极脱位、起搏不良,经重新调整电极位置后起搏良好。1例鼻甲肥大合并窦性心动过缓患者经股静脉临时起搏,术后1周出现股静脉血栓形成,行滤器植入术。经锁骨下静脉临时起搏出现气胸2例,术中误穿锁骨下动脉5例,退出穿刺针后经压迫无出血,重新穿刺锁骨下静脉成功。
3 讨 论
3.1 穿刺成功是先决条件 选择入路需考虑患者病史及外科手术部位,胸廓畸形、锁骨骨折、需胸部手术宜选股静脉,下肢严重静脉曲张、腹股沟疝、泌尿科及妇科手术宜选锁骨下静脉。经股静脉操作不影响心肺复苏,但存在因路径较长,相对而言电极不易进入心室,置管后穿刺下肢需固定等缺点;经锁骨下静脉置管后对患者活动影响较小,经左锁骨下静脉电极不易进入分支,但可发生气胸、血气胸,误扩张动脉时难以压迫止血,易导致大出血[2]。
体表穿刺点定位要准确,穿刺时尽量小针探路,大针穿刺,需连续负压,最好不穿透血管后壁。锁骨下静脉穿刺时针尖指向胸骨上凹,碰到锁骨后略后退穿刺针和注射器,再向下按压穿刺针以进入锁骨下。穿入静脉时压力低,血不喷,色暗红,松手后注射器针栓不后退,穿到动脉要充分压迫止血后再穿刺静脉,确认为静脉后再进鞘。选择术者最熟悉的血管和穿刺方式有利于提高成功率。
3.2 电极到位是根本保证 经右股静脉、左锁骨下静脉到达三尖瓣口的距离分别约为40cm、30cm,插入前可先在体表粗测电极长度。经股静脉推送时为防止电极进入分支血管,可先送电极头方向为后前位推送,估计快到达下腔静脉心房入口时再轻微顺钟向转动利于电极到位指向三尖瓣口。经锁骨下静脉时为保证导丝进入上腔静脉而不上头,进入静脉后穿刺针的斜面方向向下,在送导丝时弯头向下,以保证导丝进入下腔静脉。插入导丝或电极应确保无阻力,切不可暴力猛插,遇到阻力时回撤电极少许,轻微旋转电极,再轻柔前送,边插管边起搏有利于判断电极到位情况。当出现室性早搏和起搏图形表明电极已过三尖瓣到达右心室,微调电极位置及方向、深度,至起搏感知功能良好。插管时应注意观察有无室性期前收缩出现,如果未见到室性期前收缩而出现心室起搏图形,提示导管可能进入冠状窦分支静脉,易造成起搏不稳定或冠状窦破裂,应立即退出电极,重新安置。起搏图形稳定后嘱患者深呼吸或咳嗽,观察电极与心内膜接触良好再固定电极。
3.3 全程需谨慎细致 尽管床旁临时起搏操作简便、成功率高且并发症少,仍需谨慎细致以减少损伤,避免出现严重后果。穿刺过程中应注意回血并观察血液颜色及压力,如果误穿刺锁骨下动脉并放入鞘管,发现后不能立即拔出鞘管,因其解剖特点无法有效压迫止血从而可导致严重出血。电极刺激心室壁时可诱发性室性心动过速,一般及时将电极稍微后撤室速即可消失,如果室速仍频繁出现,应将电极游离在心腔中并停止操作,必要时静脉给予相应的抗心律失常药物,待消失后再继续进行,一旦出现心室扑动、心室颤动立即电复律、胸外按压。术中应严格无菌操作,搬动患者要小心,防止电极脱开或刺破右心室;术后尽量缩短电极及鞘管在体内留置时间以减少血栓形成及感染几率;拔除电极及鞘管后压迫止血,穿刺部位固定4h~6h后尽早活动减少静脉血栓形成。
[1] 杨鼎颐,崔长琮.实用心导管诊疗学[M].西安:西北大学出版社,1990:31-33.
[2] 郭继鸿,张海澄.心脏起搏的最新进展——21世纪的目标[M].北京:北京医科大学出版社,2000:113-147.

