重症急性胰腺炎患者检测降钙素原的临床价值分析
盛桂芳(株洲市第一人民医院检验科,湖南株洲 412000)
约有五分之一的急性胰腺炎患者伴发炎症感染,进而发展至重症急性胰腺炎(SAP)[1]。近年来,随着人们生活水平提高及不注意健康的饮食习惯,SAP发病率居高不下。炎症感染及其所导致的器官功能退化是诱发SAP的主要因素。因此,寻找一种能准确、及时判断SAP患者病情及感染情况的指标,对于SAP的早期诊治及感染的防治均具有重要意义[2-4]。降钙素原(PCT)是反映全身性细菌感染的一种指标。近年来,PCT的临床应用逐渐引起重视,并广泛应用于临床多个领域。本文旨在探讨PCT在SAP患者鉴别诊断中的作用与价值。
1 资料与方法
1.1 一般资料 本院2010年6月至2013年1月收治的SAP患者50例,男性患者42例,占本组资料的84.0%,女型患者8例,占本组资料的16.0%;患者年龄30~67岁,平均年龄为(48.9±12.5)岁。80例患者中,并发感染患者23例纳入感染组,占本组资料的46.0%,无感染患者27例纳入非感染组,占本组资料的54.0%。所有SAP患者均符合国内急性胰腺炎的临床诊断标准。随机选择同期于本院体检健康者30例纳入健康对照组,男性24例,占本组资料的80.0%,女性6例,占本组资料的20.0%;健康者年龄31~66岁,平均年龄为(48.1±13.1)岁。随机选择本院同期收治的轻症急性胰腺炎(MAP)患者30例纳入 MAP组,男性患者23例,占本组资料的76.7%,女性患者7例,占本组资料的23.3%;患者年龄33~65岁,平均年龄为(47.9±14.3)岁。各研究组间受试对象性别、年龄、学历、社会成分等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 所有患者在入院当天及综合治疗1周后(即入院后第8天)、体检健康者在体检当天,采集空腹外周静脉血2 mL,离心分离血清标本,采用VIDAS全自动免疫分析仪及配套试剂(法国生物梅里埃),采用双抗体夹心法检测血清PCT水平[3]。同时检测SAP患者外周血C反应蛋白(CRP)及白细胞(WBC)水平,并同时测量患者体温,根据测量情况判断每日体温的最高值。根据上述指标水平对患者进行急性生理功能和慢性健康状况评分系统Ⅱ(APACHEⅡ)评分。
1.3 统计学处理 采用SPSS17.0统计学软件进行数据处理与分析。计量资料以±s表示,组间比较采用t检验;P<0.05为比较差异有统计学意义。
2 结 果
2.1 SAP患者、MAP患者及健康者PCT水平比较 SAP、MAP患者入院时血清PCT水平均高于健康者,组间比较差异具有统计学意义(P<0.05)。SAP、MAP患者入院后第8天血清PCT水平均较入院时明显降低,组内比较差异有统计学意义(P<0.05),但SAP患者和 MAP患者入院后第8天血清PCT水平组间比较差异无统计学意义(P>0.05),见表1。
表1 SAP患者、MAP患者及健康者血清PCT水平比较±s,ng/mL)

表1 SAP患者、MAP患者及健康者血清PCT水平比较±s,ng/mL)
注:与健康者体检当日检测结果比较,#P<0.05;与组内患者入院时检测结果比较,*P<0.05;-表示无数据。
组别 n 入院时或体检当日 入院后第8天SAP组 50 4.0±2.1# 1.9±0.8*30 0.04±0.02 -MAP组 30 3.0±1.2# 1.6±0.4*健康对照组
2.2 SAP感染组与非感染组各指标比较 感染组PCT水平为(4.8±1.4)ng/mL,非感染组 PCT水平为(2.0±0.4)ng/mL,感染组PCT水平显著高于非感染组,组间比较差异具有统计学意义(P<0.05),但感染组与非感染组患者体温、WBC、CRP及APCHEⅡ评分比较差异无统计学意义(P>0.05),见表2。
2.3 SAP患者治疗转归 50例SAP患者经积极对症支持治疗后,3例死亡,死亡患者PCT水平均超过5.4ng/mL,其余47例SAP患者均好转或治愈出院。
表2 感染组与非感染组患者各项指标比较(±s)
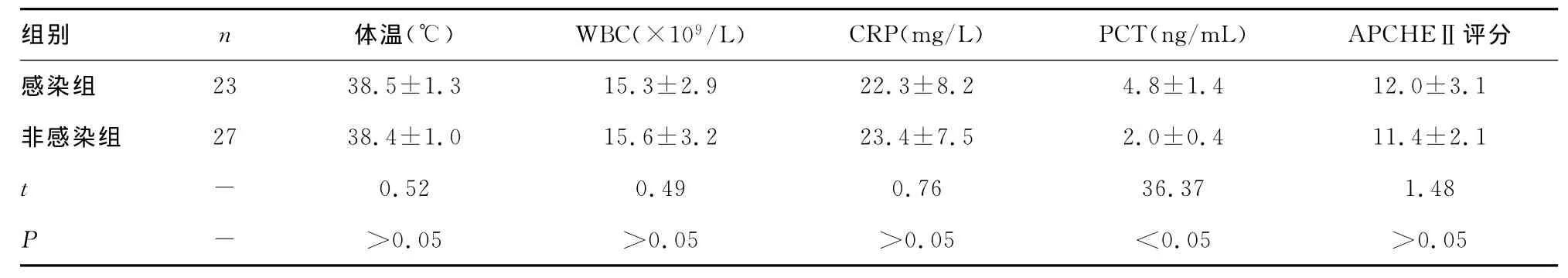
表2 感染组与非感染组患者各项指标比较(±s)
注:-表示无数据。
组别 n 体温(℃) WBC(×109/L) CRP(mg/L) PCT(ng/mL) APCHEⅡ.1非感染组 27 38.4±1.0 15.6±3.2 23.4±7.5 2.0±0.4 11.4±2.1 t-0.52 0.49 0.76 36.37 1.48 P->0.05 >0.05 >0.05 <0.05 >评分感染组 23 38.5±1.3 15.3±2.9 22.3±8.2 4.8±1.4 12.0±3 0.05
3 讨 论
PCT是由116氨基酸残基构成的一种糖蛋白,没有激素类活性,是降钙素的前肽。正常情况下,人体内的PCT主要由甲状腺C细胞合成和分泌,但病理状态下,多种非甲状腺组织中的细胞均可合成和分泌PCT[5-9]。有研究发现,细菌内毒素是刺激人体内PCT水平异常增高的主要因素[10]。PCT可以通过控制人体内中性粒细胞的功能和活性,进而达到抑制或清除人体内感染的大肠埃希菌及白色念珠菌的目的;同时,PCT还能够控制和活化T淋巴细胞。因此,多数学者将PCT归类于一种次级炎症因子[11-14]。
多数急性胰腺炎患者在发病时已存在不同程度的胰腺组织损伤。在病变过程中,患者胰腺中的消化酶代谢异常导致血液指标的异常,若出现合并感染的情况,则外周血中的其他指标水平也会随之出现变化,其中CRP和PCT为比较典型的指标。目前,CRP检测在急性胰腺炎中主要应用于患者病情程度的判断。一般而言,急性胰腺炎患者外周血CRP水平在发病后尚需一段时间才能达到峰值,因此CRP检测通常不适宜用于急性胰腺炎的诊断。然而,急性胰腺炎患者外周血PCT水平一般在发病后4h之内即可较发病前显著增加,且已有研究证实,大约在发病6h时,患者外周邪恶PCT水平即可达到峰值,且该峰值一般能持续12~24h,因此,PCT是可以用于急性胰腺炎诊断的外周血指标[13-14]。已有学者通过临床研究证实,外周血PCT水平可以用于急性胰腺炎早期患者病情严重程度的评价。一项研究显示,SAP与MAP患者入院时所测得的外周血PCT水平存在着明显的不同[15],而且后续研究发现,PCT预测患者继发多器官功能衰竭的灵敏度为94.0%、特异度为73.0%[16]。另有研究者在SAP、MAP患者入院时即刻检查外周血PCT水平,结果显示SAP患者PCT水平较MAP患者呈明显升高的趋势,以1.77ng/mL作为相应的诊断临界值,则其诊断灵敏度与特异度分别为78.9%和76.0%[17]。
本研究结果显示,50例SAP患者在入院时及综合治疗1周后,外周血PCT水平出现明显的改变,入院时PCT水平为(4.0±2.1)ng/mL,综合治疗1周后,PCT水平下降至(1.9±0.8)ng/mL,且比较差异有统计学意义(P<0.05),说明 PCT水平检测对于SAP患者治疗效果的评价具有一定的临床应用价值。若SAP患者发生继发性感染,对患者的预后将产生极为不良的影响。大约有一半的SAP患者有可能出现继发性感染,若治疗效果不理想,患者病情控制不佳,近一半的患者有可能死亡。由此可见,及时鉴别SAP患者是否出现继发性感染,并及时采取相应的治疗方法,对于改善SAP患者预后具有重大意义。WBC水平是用于作判断机体是否处于感染状态的最常用指标,但其特异性较低,无法单独检测以用于患者病情判断。CRP作为炎症的急性时相蛋白之一,在细菌感染机体后,其外周血水平通常出现升高的现象,当病毒感染机体时,也可出现类似的现象。然而,心血管系统疾病及机体受到手术创伤的刺激时,外周血CRP水平亦可出现不同程度的提高。由此可见,以CRP作为诊断感染性疾病的指标,其特异性相对较差,并且CRP水平监测在患者预后判断方面的临床意义也不是大。
一般而言,健康者外周血PCT水平较低,通常小于0.11 ng/mL,但出现细菌所致感染性疾病时,外周血PCT水平即可迅速升高,而且患者感染的程度不同,PCT水平升高的程度也有所差别[18-19]。对于病毒感染性疾病患者或肿瘤患者而言,其外周血PCT水平则不会出现类似于细菌感染也较低。由此可见,PCT水平检测在细菌性感染疾病诊断方面具有较大的临床意义,且外周血PCT水平升高的程度与细菌性感染患者的病情具有很大的相关性。本研究结果显示,继发感染的SAP患者外周血PCT水平较未继发感染的SAP患者明显升高(P<0.05),而继发及未继发感染的SAP患者间,CRP及APACHEⅡ评分比较差异无统计学意义(P>0.05)。这说明外周血PCT水平检测对于SAP继发感染的诊断价值高于其他指标。对于继发感染的SAP患者,需及时进行外科手术处理,对于未出现继发感染的SAP患者,则可以在严密监测下采取保守治疗的措施。
本研究中的SAP患者50例经对症处理后,47例患者恢复正常,有3例患者因治疗无效而死亡。后续分析显示,3例死亡的SAP患者在治疗过程中,外周血PCT水平均超过5.4 ng/mL,而治疗有效的47例患者,其外周血PCT水平却呈明显的下降趋势。由此可见,外周血PCT水平可作为判断SAP患者是否出现继发性感染的标准,且PCT水平监测在患者病情判断及预后评估方面具有极高的应用价值。
综上所述,动态监测SAP患者外周血PCT水平可判断SAP患者病情严重程度,也有助于及时判断患者是否出现继发性感染,从而指导临床医生采取合理的治疗策略及正确判断患者预后。
[1] 董秀云.降钙素原检测和APACHEⅡ评分用于重症胰腺炎的价值[J].中国基层医药,2009,16(7):1287-1288.
[2] 张猛.血清IL-6,IL-8和PCT对急性重症胰腺炎继发感染的诊断价值[D].石家庄:河北医科大学,2008.
[3] 徐宏斌.降钙素原水平在急性胰腺炎并发感染中诊断价值[J].中国实用医药,2013,8(26):68-69.
[4] 赖晓嵘,童华生,林焕建,等.急性胰腺炎患者血清降钙素原检测及其意义[J].广东医学,2013,34(14):2224-2225.
[5] 王琦.降钙素水平在急性胰腺炎并发感染中的诊断价值[J].中国实用医药,2013,8(5):155-156.
[6] 廖彦,苏丹虹,唐维政,等.急性胰腺炎患者血浆降钙素原的变化和意义[J].山东医药,2010,50(40):67-68.
[7] 任丽梅,孟宪梅,王晶吗,等.联合检测IL-6及PCT在急性胰腺炎中的意义[J].内蒙古医学杂志,2012,44(9):1039-1041.
[8] 丁凯宏,班副植,黄承乐,等.急性胰腺炎患者血清降钙素原、超敏C反应蛋白、白细胞介素6水平变化及临床意义[J].国际检验医学杂志,2013,34(17):2241-2242.
[9] 李永毅.急性胰腺炎患者血清降钙素原检测的临床意义[J].中国实用医药,2013,8(10):69-70.
[10]蔡敏捷,赖添顺,郭振辉,等.急性重症胰腺炎患者早期降钙素原与肠道功能之间关系的研究[J].实用医学杂志,2009,25(14):2254-2257.
[11]姚洁.急性胰腺炎患者血清降钙素原测定的临床意义[J].重庆医学,2008,37(21):2468-2469.
[12]林波,李志庆,谭利辉,等.降钙素原对急性胰腺炎诊断价值的研究[J].当代医学,2013,19(14):143-144.
[13]黄尚书,梁伟新,吴远冰,等.血清淀粉样蛋白A、降钙素原及C反应蛋白在急性胰腺炎病程中的变化及意义[J].湖南师范大学学报,2013,10(2):42-43.
[14]杨院平,仝巧云,黄若,等.血清降钙素原测定对重症急性胰腺炎的诊断价值[J].中国老年学杂志,2013,33(12):2795-2796.
[15]保勇,史梦,喻华,等.检测血清降钙素原对感染性疾病及脓毒症的诊断价值[J].实用医院临床杂志,2012,9(1):94-96.
[16]袁鼎山,黄中伟,沈雁波,等.胰蛋白酶原激活肽和降钙素原早期诊断重症急性胰腺炎的价值[J].南通大学学报:医学版,2010,23(1):40-42.
[17]何静,卢卫国.联合测定血清PCT与CRP对感染性疾病的诊断价值[J].检验医学与临床,2012,9(15):1904-1905.
[18]杨莉.细胞因子测定在重症胰腺炎诊断中的价值[J].检验医学与临床,2009,6(8):615-616.
[19]盘毅辉,邓孙林,蒋亚斌.重症急性胰腺炎患者检测降钙素原和C反应蛋白的临床意义[J].中国实用医药,2013,8(2):26-27.

