早发型、晚发型重度子痫前期孕妇产后短期预后比较
钮慧远,孙丽洲,戚婷婷,雷 刚
(1南京医科大学第一附属医院,南京 210036;2淮安市妇幼保健院)
妊娠期高血压是妊娠期常见病之一,发病率为6%~15%。2%~5%的妊娠期高血压孕妇出现蛋白尿及其他相关症状被称为子痫前期[1]。根据孕妇的发病时间不同,分为早发型及晚发型[2]。目前的研究均认为,两种子痫前期的发病机制不同,且对妊娠即时结局的影响存在明显差异[3,4]。但对这两种子痫前期的短期预后及再次妊娠时发生子痫前期的概率研究较少。为此,2013年6月~2014年4月,我们比较了早、晚发型重度子痫前期孕妇的短期预后,旨在为其再生育提供相关指导。
1 资料与方法
1.1 临床资料 选择同期淮安市妇幼保健院收治的重度子痫前期孕妇140例,均符合《妇产科学》[5](第7版)中关于子痫前期的诊断及分期标准,即血压持续升高:收缩压≥160 mmHg和(或)舒张压≥110 mmHg;蛋白尿≥2.0 g/24 h,或随机尿蛋白超过(++);血肌酐 >106 μmol/L;血小板 <100×109/L;血清LDH升高;血清ALT或AST水平升高;持续性头痛或其他脑神经或视觉障碍;持续性上腹不适。排除慢性高血压并发子痫前期及妊娠合并慢性高血压者。根据重度子痫前期发病时间分为两组:早发型重度子痫前期(孕34周前发病)组55例(观察组),年龄(30.20 ±5.37)岁,初产妇 35 例;晚发型重度子痫前期(孕34周后发病)组85例(对照组),年龄(29.50±6.05)岁,初产妇49例。两组年龄、产次具有可比性。
1.2 方法
1.2.1 临床资料收集 采用回顾性分析方法,收集所有研究对象产前检查、住院诊疗及复诊或电话随访资料。观察指标包括:①血压:分别于产前、产后即时(产后3~5 d)、产后42 d、产后3个月测血压。血压超过140/90 mmHg判定为高血压。产后血压仍高于此标准的患者予口服降压药控制血压。②血脂:同期采用AU5800型贝克曼库尔特全自动生化分析仪检测血脂。判定标准:TG:0~1.7 mmol/L,TC:2.83 ~5.17 mmol/L,任何一项超出以上参考范围即为异常。③血清蛋白:采用AU5800型贝克曼库尔特全自动生化分析仪检测血清蛋白。总蛋白用双缩脲法,正常范围:60~80 g/L;白蛋白用溴甲酚绿法,正常范围:35~55 g/L。任何一项低于以上参考范围即为异常。④尿蛋白:采用HT-2000型自动尿液分析仪、尿液干化学法进行尿蛋白半定量检测,尿蛋白含量>0.3 g/L为 +、>1.0 g/L为 ++、>3.0 g/L为+++。⑤妊娠结局:观察两组终止妊娠的时间,即孕周。
1.2.2 统计学方法 采用SPSS18.0统计软件,计量资料以±s表示,结果比较采用t检验;计数资料比较采用秩和检验或χ2检验。P≤0.05为差异有统计学意义。
2 结果
2.1 两组产前血压、尿蛋白、生化指标情况及孕周比较 见表1。
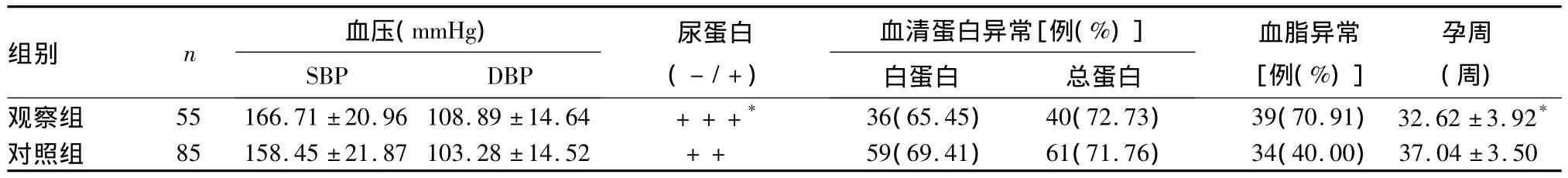
表1 两组产前基本资料及妊娠结局比较
2.2 两组产后即时、42 d、3个月血压、尿蛋白及生化指标异常情况比较 观察组产后42 d失访5例、产后3个月失访7例;对照组产后42 d失访13例、产后3个月失访17例。各组具体情况见表2、3。
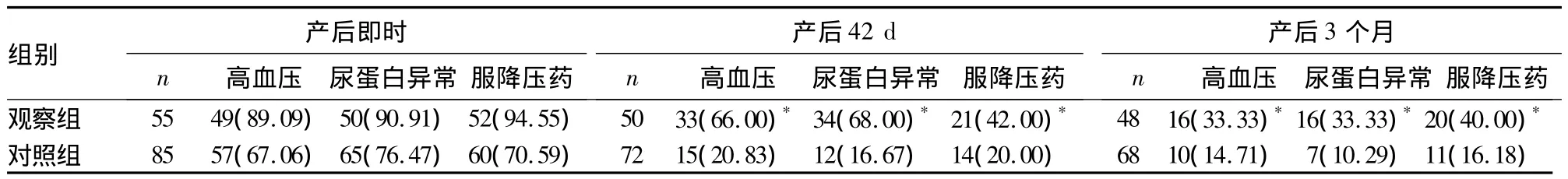
表2 两组产后即时、42 d、3个月血压、尿蛋白异常及服降压药情况比较[例(%)]
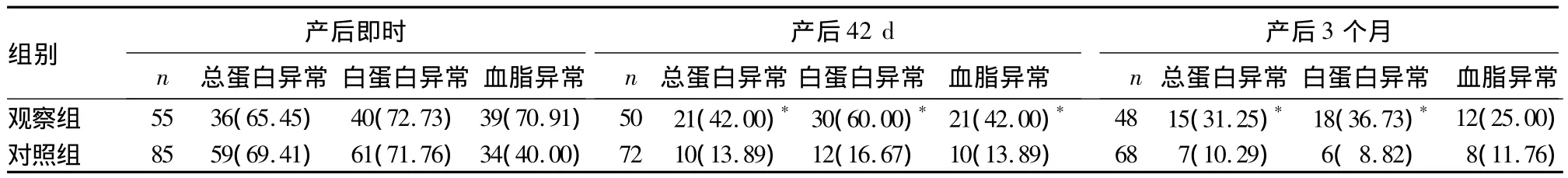
表3 两组产后即时、42 d、3个月血清蛋白、血脂异常情况比较[例(%)]
3 讨论
3.1 早发型、晚发型子痫前期孕妇病情特点 子痫前期是妊娠期孕妇特有的严重并发症,是导致孕产妇和围生儿死亡的重要原因之一。临床研究发现,子痫前期发病越早,病情越重;发病早晚与不同脏器损害有关,且损害程度不同[6]。早发型重度子痫前期在妊娠早中期即出现高血压、蛋白尿,并且随着孕周的延续,病情加重,出现严重的高血压、大量的蛋白尿、低蛋白血症、高度水肿、肝肾功能损害、凝血功能障碍等严重并发症的概率远大于晚发型重度子痫前期[7]。早发型重度子痫前期发病早,多伴有多器官功能受损,母婴预后不良。因此,重度子痫前期(尤其早发型子痫前期)孕妇是临床医生监测、随访的重点。本研究发现,观察组终止妊娠孕周明显早于对照组,提示早发型子痫前期孕妇发病早、病情重。虽然终止妊娠前,两组血压水平比较无统计学差异,但观察组尿蛋白情况更严重,表明早发型子痫前期孕妇以尿蛋白异常为临床表现更显著。
3.2 早发型、晚发型子痫前期孕妇的预后 目前,多数学者认为,子痫前期孕妇的临床症状以及生化异常在妊娠终止后能自行改善。但国外前瞻性研究发现,部分子痫前期孕妇产后3~6个月会出现持续性血压增高、蛋白尿。随着妊娠终止,多数子痫前期患者的临床症状以及生化异常能自行改善,但仍有部分患者遗留持续性高血压及蛋白尿[8]。本研究比较了两组产后即时、产后42 d及产后3个月的血压及生化指标恢复情况,发现重度子痫前期孕妇产后即时血压升高占总数的75.71%,尿蛋白异常占总数的82.14%,说明重度子痫前期孕妇产后即时血压及尿蛋白异常情况很难立即回复正常;但两组产后即时血压及尿蛋白异常比较无统计学差异。重度子痫前期孕妇产后42 d及产后3个月血压、尿蛋白、总蛋白、白蛋白及血脂异常的发生率随着时间延长而逐渐下降,说明重度子痫前期孕妇产后血压、尿蛋白及生化指标异常多会随着妊娠终止时间的推移而逐渐好转;但观察组产后持续性高血压及持续性尿蛋白,总蛋白、白蛋白异常的发生率明显高于对照组,说明早发型子痫前期比晚发型子痫前期病情迁延更久,恢复更慢。近年来,关于脂代谢异常及氧化应激反应对胎盘滋养细胞和血管的影响与子痫前期发病的研究显示,脂代谢异常不仅是子痫前期的临床表现,而且与其发病机制直接相关[9,10]。本研究发现,产后42 d观察组血脂异常发生率高于对照组,而产后3个月两组血脂异常发生率比较无统计学差异。其结果是否与失访人数增多有关,尚需进一步研究。
3.3 早发型、晚发型子痫前期孕妇随访 Hnat等[11]比较了初次和再次发生子痫前期的母婴预后,发现既往发生重度子痫前期孕妇下次妊娠再次发生重度子痫前期的概率明显升高,且病情较严重;并发症发生率、新生儿窒息率、早产率和围生儿死亡率也显著增加。40%的早发型子痫前期初产妇当再次妊娠时有复发的危险[12,13]。故指导重度子痫前期孕妇待病情恢复后再次妊娠并且加强监管是预防其再次妊娠疾病加重的关键。
总之,我们认为在今后的工作中应该将重度子痫前期孕妇作为随访及监管的重点,并适当地延迟随访时间以及增加随访次数。特别是早发型重度子痫前期孕妇,建议其产后血压、尿蛋白及重要脏器功能恢复后再次妊娠,且妊娠期间注意加强监测,以降低母婴并发症的发生。
[1]Wallis AB,Saftlas AF,Hsia J,et al.Secular trends in the rates of preeclampsia,eclampsia,and gestational hypertension,United States,1987-2004[J].Am J Hypertens,2008,21(5):521-526.
[2]Szabó G,Molvarec A,Nagy B,et al.Increased B-type natriuretic peptide levels in early-onset versus late-onset preeclampsia[J].Clin Chem Lab Med,2014,52(2):281-288.
[3] Paruk F,Moodley J.Maternal and neonatal outcome inearly-and late-onset pre-eclampsia[J].Semin Neonatol,2000,5(3):197-207.
[4]Yang Z,Wang JL,Huang P,et al.Study on different onset patterns and perinatal outcomes in severe preeclampsia[J].Zhonghua Fu Chan Ke Za Zhi,2006,41(5):302-306.
[5]乐杰.妇产科学[M].7版.北京:人民卫生出版社,2009:94.
[6]Gaugler-Senden IP,Huijssoon AG,Visser W,et al.Meternal and perinatal outcome of preeclampsia with an onset before 24 weeks gestation:Audit in a tertiary referral center[J].Eur J Obstet Gynecol Reprod boil,2006,128(1-2):216-221.
[7]Mutter WP,Karumanchi SA.Molecular mechanisms of preeclampsia[J].Microvasc Res,2008,75(1):1-8.
[8]Unverdi S,Ceri M,Unverdi H,et al.Postpartum persistent proteinuria after preeclampsia:a single-center experience[J].Wien Klin Wochenschr,2013,125(3-4):91-95.
[9] Bayhan G,Kocyigit Y,Atamer A,et al.Potential atherogenic roles of lipids,lipoprotein(a)and lipid peroxidation in preeclampsia[J].Gynecol Endocrinol,2005,21(1):1-6.
[10]Llurba E,Casals E,Domínguez C,et al.Atherogenic lipoprotein subfraction profile in preeclamptic women with and without high triglycerides:different pathophysiologic subsets in preeclampsia[J].Metabolism,2005,54(11):1504-1509.
[11]Hnat MD,Sibai BM,Caritis S,et al.Perinatal outcome in women with recurrent preeclampsia compared with women who develop preeclampsiaas nulliparas[J].Am J Obstet Gynecol,2002,186(3):422-446.
[12]Catarino C,Rebelo I,Belo L,et al.Erythrocyte changes in preeclampsia:relationshiop between maternal and cord blood erythrocyte damage[J].J Perinat Med,2009,37(1):19-27.
[13]伍宗惠,张宇骄,叶海琼.早发型与晚发型重度子痫前期对围生儿结局的影响[J].中华全科医学,2012,10(9):1364-1365.

