乳腺癌术后死亡风险方程的建立与评价
贺新爱,郜娜娜,李春艳,张 芳
(焦作市第二人民医院肿瘤内一科,河南 焦作454400)
乳腺癌的发病率居女性恶性肿瘤首位,可手术的乳腺癌患者3 a、5 a 生存率为85.7%和77.7%,10 a生存率为44.23% ~68.73%[1-3],影响患者预后的因素一直是肿瘤临床关注的焦点,既往研究多是探讨预后的关联因素,并未有客观公认的预后模型,建立量化的死亡风险方程,不但有利于预后预测,且可指导临床决策,改善预后。本研究采用Cox 比例风险回归建立乳腺癌术后患者的死亡方程,以期更方便、准确地判定预后。
1 资料与方法
1.1 临床资料 收集2004年1月至2009年1月我院手术治疗的女性原发性乳腺癌患者954 例。入选对象均经术后病理组织学证实为乳腺癌,随访资料完整。
1.2 分析方法 检索Pubmed、CNKI 等数据库,参考相关文献研究结果,初步拟定以下因素作为预后指标,年龄、月经状况、T 分期(原发肿瘤大小)、N 分期(腋窝淋巴结状态)、M 分期(远处转移情况)、临床分期、肿瘤长径、病理类型、雌激素受体(ER)、孕激素受体(PR)、新辅助化疗、手术方式、术后放化疗、放化疗顺序,变量分类和赋值说明见表1。

表1 变量分类和赋值说明
1.3 随访 术后每2 ~3 个月随访1 次,随访至死亡或最长60 个月,内容包括生存状态、死亡原因,生存时间(从手术之日计算)以月为测度单位。
1.4 统计学处理 采用SPSS 16.0 进行数据处理,Kaplan-Meier 法计算生存率,绘制生存曲线,单因素和多因素Cox 比例风险回归筛选预后的关联因素,建立死亡风险方程,ROC 曲线、敏感性、特异性等评价方程的预测能力,检验水准α=0.05。
2 结果
2.1 生存状况描述结果 截止随访结束,954 例乳腺癌术后患者中,失访27 例,其他原因死亡9 例,因乳腺癌死亡283 例,生存635 例,Kaplan-Meier 法算得1 a、2 a、3 a、4 a、5 a 生 存 率 分 别 是98. 2%、91.9%、80.1%、72.8%和69.7%,平均生存时间51.485(95%CI:50.556 ~52.414)个月。
2.2 单变量Cox 比例风险回归 TNM 分期和临床分期越高,5 a 生存率越低,无放疗前化疗和激素受体阴性者5 a 生存率低于有放疗前化疗和激素受体阳性者,生存预后与年龄、月经状况、病理类型、癌肿长径、手术方式、新辅助化疗、术后放疗、术后化疗无关。见表2。
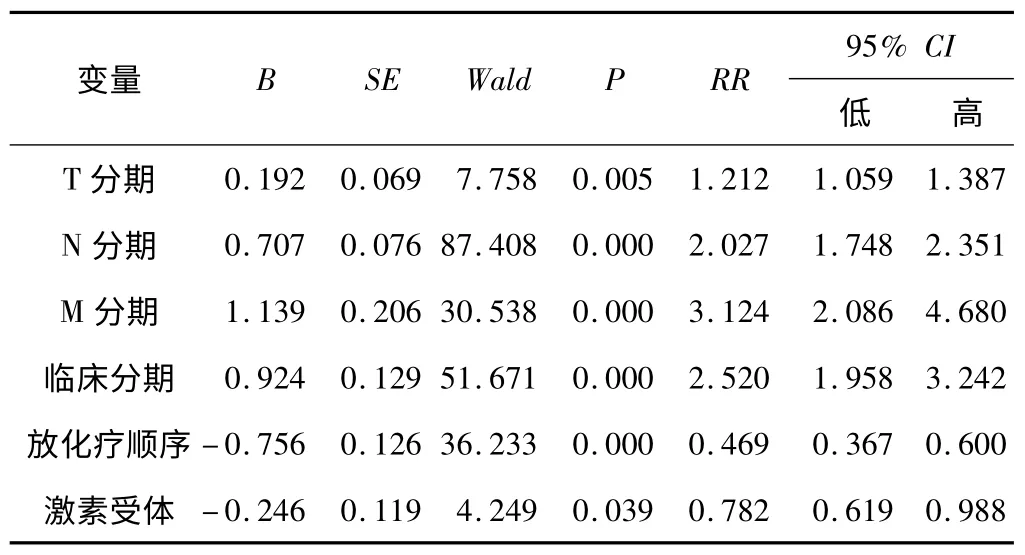
表2 影响乳腺癌术后5 a 生存的单变量Cox 比例风险回归
2.3 多变量Cox 比例风险回归 将单因素分析有统计学意义的6 个因素,满足条件逐步前进法进行多因素Cox 比例风险回归,结果N 分期(RR=1.947)、临床分期(RR=1.423)和M 分期(RR=2.575)是预后的危险因素,放疗前化疗(RR=0.504)是保护因素。表3。
2.4 死亡风险方程的建立与评价 根据多变量Cox 比例风险回归结果,建立t 时刻死亡风险方程:h(t,X)/h0(t)= Exp(0. 666 N 分期+ 0. 353 临床分期-0.685放化疗顺序+0.946 M 分期),将(0.666 N 分期+0.353 临床分期-0.685 放化疗顺序+0.946 M分期)作为综合危险指数(RI)。剔除随访期间失访和其他因素死亡的36 例,以918 例患者的5 a 实际生存状况作为金标准,绘制方程及4 个独立因素的ROC 曲线,死亡方程预测死亡的ROC 曲线下面积0. 759(95% CI:0.725 ~0.793),大于N 分期0.676(95%CI:0.637 ~0.715)、放化疗顺序0.617(95% CI:0.578~0.656)、临床分期0.607(95% CI:0.567 ~0.647)和M 分期0.536(95% CI:0.495 ~0.578)(P <0.05)。在约登指数最大点切割,方程及4 个独立因素预测死亡的敏感性、特异性、假阴性、假阳性、一致率。见图1、表4。
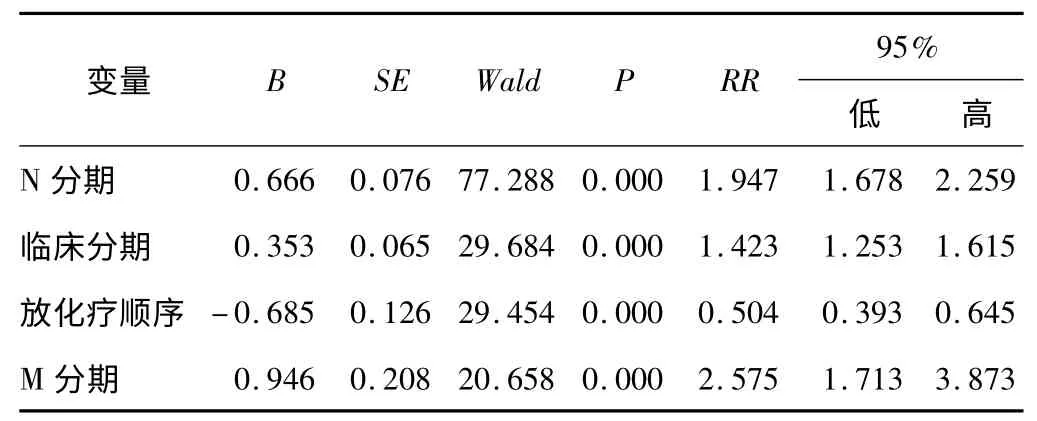
表3 影响乳腺癌术后5 a 生存的多变量Cox 比例风险回归
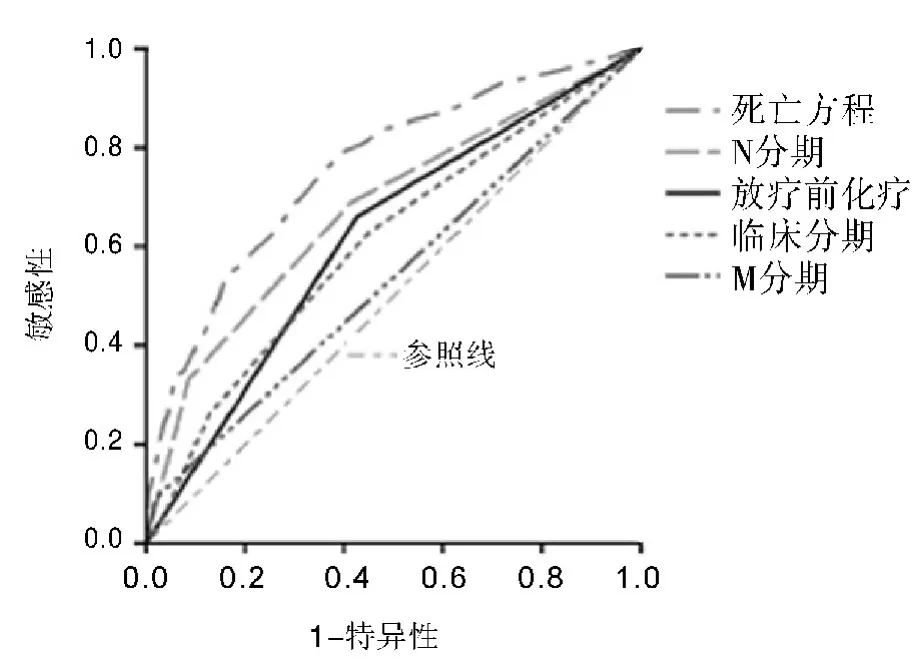
图1 死亡方程及4 个独立因素预测死亡的ROC 曲线
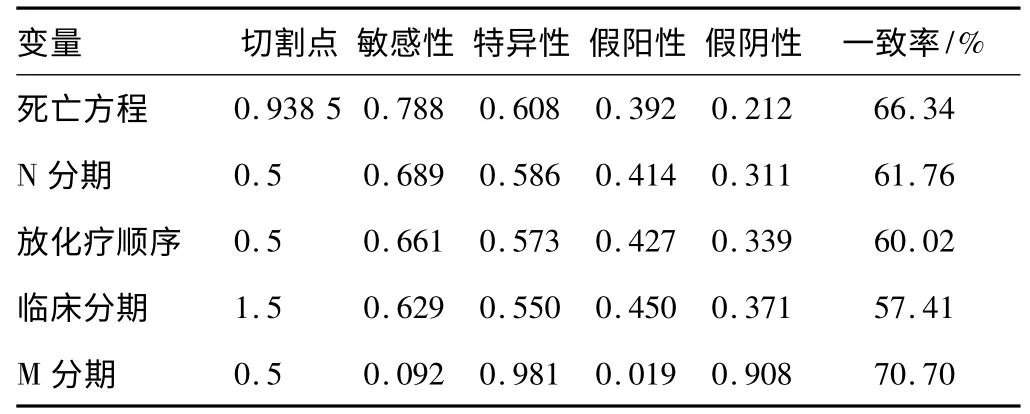
表4 死亡方程及4 个独立因素预测死亡的能力
3 讨论
淋巴结转移率能更好评价乳腺癌术后患者的局部复发风险和生存时间,是独立预后因素[4-5]。本资料N分期的RR 值为1.947,即在排除了混杂因素的干扰后,N分期每增高1 个级别,发生死亡的风险增加1.947 倍。
乳腺癌是一种全身性疾病,其转移并非完全经淋巴途径有序扩散,在早期就有可能已经存在血行转移的微小癌灶,这是局部切除治疗失败的重要原因,无疑控制经血行播散的微小癌灶是提高远期预后的关键。戴殿禄等[6]的研究显示,术后放疗前先行化疗2 周期的乳腺癌患者的5 a、8 a 肿瘤远隔部位转移率分别是16.7%和29.2%,而在术后3 ~4 周先行放疗,达总放疗剂量后改为化疗者的5 a、8 a 远隔部位转移率分别是24.5%和52.1%(P <0.05)。本资料放化疗顺序的RR 值为0.504,提示放疗前先行化疗有利于患者远期预后的改善。其原因在于放疗只能控制局部残留的肿瘤细胞,并不能控制血行播散的微小癌灶,而术后早期肿瘤负荷减少,对化疗药物的敏感性高,因而能有效控制亚临床病灶。如果先行放疗,就会失去全身治疗的最佳时期。有鉴于此,乳腺癌术后应首先辅以化疗,尔后放疗,两者互相补充方能提高远期预后。
临床分期对乳腺癌无瘤生存期和总生存期有重要影响[7],I、Ⅱ、Ⅲ期患者的3 a 无瘤生存率分别为87.5%、60.0%和44.0%(P=0.001)[8]。本资料多因素Cox 比例风险回归结果显示,临床分期每提高1 个级别,死亡的风险便增加1. 423 倍,支持相关研究结果[9-10]。
有远处转移的乳腺癌患者意味着肿瘤的恶性程度大,侵袭潜能高,其总生存率降低已是不争的事实,本研究再次证明了这一结论的正确性。
乳腺癌患者预后是多因素作用的结果,多种危险因素可能共存于同一个体,因此单指标评估预后的效能十分有限,为克服单一指标评估预后的不足,本研究建立了包含4 个独立因素的死亡风险方程,以实际生存状态为金标准,其预测死亡的ROC 曲线下面积为0.759,大于N 分期(0.676)、放化疗顺序(0.617)、临床分期(0.607)和M 分期(0.536)的面积,提示综合多个指标预测预后的能力优于单一指标。根据诊断的试验性评价推荐标准,ROC 曲线下面积0.5 ~0.7 为诊断能力低,0.7 ~0.9 为诊断能力中等,0.9 以上为诊断能力高。本死亡方程的ROC 曲线下面积为0.759,属于中等偏低一档,说明本研究尚有潜在的预后影响因素未纳入分析,方程仍有一定的改进空间。随着细胞分子生物学研究的深入,乳腺癌的预后评估仍需纳入新的元素,如乳腺组织中黏蛋白1、表皮生长因子受体、窖蛋白-1、埃兹蛋白、SKP2 等的表达均对预后产生影响[11-14]。
总之,N 分期、临床分期和M 分期是影响乳腺癌术后5 a 生存的危险因素,放疗前化疗有利于改善患者预后,鉴于前3 个因素无法修正,早期诊断是提高乳腺癌远期生存率的有效途径。以此4 个因素建立的死亡风险方程有助于乳腺癌术后预后的预测。
[1]梅欣,郭小毛,章倩.乳腺癌术后腋窝淋巴结转移对放疗的指导意义[J].临床肿瘤学杂志,2006,11(4):295-299.
[2]刘洪,张汉祥,李相林,等. 影响乳癌根治术后病人预后的因素分析[J].青岛大学医学院学报,2000,36(2):125-127.
[3]汪勇,蔡秀军. 乳腺癌术后局部复发的危险因素及预后分析[J].中国医师杂志,2003,5(7):933-935.
[4]杨翠翠,刘芳芳,李帅,等. 淋巴结转移数和淋巴结转移率与乳腺癌预后关系的分析比较[J]. 中国肿瘤临床,2012,29(10):692-697.
[5]张晓辉,孙强,周易冬,等.腋窝淋巴结转移乳腺癌患者的分子分型与临床病理特征和预后的关系[J].肿瘤,2013,33(3):271-275.
[6]戴殿禄,尹燕坤,赵智慧,等. 乳腺癌术后放化疗顺序对预后的影响[J].中国肿瘤临床与康复,2004,11(1):75-76.
[7]邓智平,马宁强,宋张骏,等.146 例乳腺癌的临床病理特征及预后分析[J].现代肿瘤医学,2012,20(5):959-961.
[8]张贤雨,张洁,班丽英.97 例年轻乳腺癌临床病理特征及预后分析[J].现代预防医学,2012,39(19):4968-4972,4976.
[9]张萍,徐兵河,马飞,等.年轻三阴性乳腺癌患者的临床病理特征及预后分析[J].中华肿瘤杂志,2010,32(2):128-131.
[10]张丽,赵晓辉,佟仲生,等.356 例三阴性乳腺癌的临床特征及预后多因素分析[J].中国肿瘤临床,2010,37(18):1045-1049.
[11]谢轶群,包家林,徐明,等. MUC1 在不同免疫表型乳腺癌组织中的强阳性表达及其与预后的关系[J].肿瘤防治研究,2013,40(8):781-785.
[12]耿文文,张斌,李丹华,等.乳腺癌分子分型与保留乳房治疗预后的相关性分析[J].中华医学杂志,2013,93(20):1571-1573.
[13]黄杰,廖湘晖,彭丽娇.窖蛋白-1 和埃兹蛋白在乳腺癌组织中的表达及其与预后的关系[J]. 中华实验外科杂志,2013,30(6):1281-1282.
[14]郭志琴,吕青山,张燕萍,等. 乳腺癌SKP2 及Thr187 磷酸化p27kipl 的表达及其预后意义[J]. 中华病理学杂志,2013,42(3):197-198.

