选择性胸弯融合治疗右肩高的Lenke2型青少年特发性脊柱侧凸患者术后肩关节平衡的分析*
蒋军 邱勇钱邦平 王斌 俞杨 朱泽章
(南京大学医学院附属鼓楼医院脊柱外科,南京210008)
选择性胸弯融合治疗右肩高的Lenke2型青少年特发性脊柱侧凸患者术后肩关节平衡的分析*
蒋军 邱勇**钱邦平 王斌 俞杨 朱泽章
(南京大学医学院附属鼓楼医院脊柱外科,南京210008)
背景:关于右肩高的Lenke 2型青少年特发性脊柱侧凸(A IS)患者是否需要融合上胸弯恢复双肩平衡,目前尚无定论。目的:评估右肩高的Lenke2型AIS患者选择性融合胸弯后的肩关节平衡恢复情况,并分析其与术后肩关节失平衡相关的影响因素。
方法:研究对象为2006年4月至2008年9月接受手术治疗的18例右肩高的Lenke 2型A IS患者。所有患者上端固定至T3或以下水平(部分固定或不固定上胸弯)。计算术后3个月和末次随访时双肩失平衡,即肩关节影像学高度(RSH)>1 cm的发生率。分析术后RSH与术前影像学指标,包括T1倾斜角、锁骨角、术前RSH、上胸弯Cobb角以及屈曲位Cobb角、主胸弯Cobb角以及屈曲位Cobb角的相关关系。同时分析手术前后RSH的变化与上胸弯、主胸弯Cobb角的变化及矫正率的相关性。
结果:术后3个月和末次随访时双肩失衡平的发生率分别为11.1%和16.7%。相关分析显示术前的影像学指标与术后RSH均无显著相关性(P>0.05)。主胸弯的变化及矫正率与RSH的变化存在显著正相关性(P<0.05)。
结论:Lenke 2型A IS患者并不是融合上胸弯的绝对指征。选择性融合胸弯时,主胸弯的过度矫正是导致术后肩关节失平衡的危险因素。
脊柱侧凸;上胸弯;肩关节影像学高度;肩关节平衡
Background:ound:Until now,whether the fusion of proximal thoracic curve isnecessary in Lenke 2 adolescent idiopathic scoliosispatients remains controversial.
Objective:tive:To evaluate shoulderbalances of Lenke2 adolescent idiopathic scoliosis patientsw ith preoperative right-elevated shoulderafter selective thoracic fusion and to analyze the factorsassociatedwith postoperative shoulder imbalance.
Methods:hods:Eighteen Lenke 2 adolescent idiopathic scoliosis patientsw ith right-elevated shoulderwere included in the study. Thoracic spinewas proximally fused to T3 or below(proximal thoracic[PT]curvewas partially fused or unfused).The incidences of postoperative shoulder imbalance(radiographic shoulderheight[RSH]>1 cm)were calculated 3months after operation and at the last follow up.Correlationsbetween postoperative RSH and preoperative radiographic parameters(T1 tilt, clavicle angle,RSH,PT curve Cobb angle,PT bending Cobb angle,main thoracic[MT]curve Cobb angle,and MT bending Cobb angle)were analyzed.The correlations between the change of RSH and PT Cobb angle change,MT Cobb angle change,PT curve correction aswellasMT curve correction werealso evaluated.
Results:ults:The incidences of postoperative shoulder imbalancewere 11.1%and 16.7%,respectively,3months after operation and at the last follow up.Preoperative radiographic parameterswere not correlated w ith postoperative RSH(P>0.05).The changeand correction rateofMT curvewere significantly correlatedw ith the changeof RSH(P<0.05).
Conclusions:ions:Lenke 2 adolescent idiopathic scoliosis does notnecessarily imply full fusion of PT curve.Overcorrection of MT curve is considered asan important risk factor of postoperative shoulder imbalance.
青少年特发性脊柱侧凸(adolescent idiopathic scoliosis,AIS)术后肩关节平衡与否是评价手术疗效的重要指标之一[1-3],以往观点认为Lenke 2型AIS患者上胸弯柔韧性较差,为预防上胸弯术后失代偿导致的肩关节失平衡,在融合主胸弯的同时应将上胸弯纳入固定范围[4-6]。然而,由于上胸弯椎体形态较小,固定上胸弯必然带来螺钉误置率和术后并发症发生率增高[7-9]。近年来有学者提出,由于融合主胸弯时凸侧加压矫正可以导致左肩主动抬高,术前表现为右肩高的AIS患者单纯融合主胸弯后即可以恢复肩关节平衡[10,11]。但上述研究并未考虑到上胸弯柔韧性的差异和自发矫正能力的不同对术后肩关节平衡恢复的影响,所选择的研究对象多为上胸弯柔韧性较好的患者。而该理论是否同样适用于上胸弯僵硬的Lenke2型患者,目前国内外未见针对性研究报道。本研究选择术前表现为右肩高、采用选择性胸弯融合策略治疗的Lenke 2型AIS患者作为研究对象,通过对术后肩关节平衡恢复情况的随访分析,探讨选择性胸弯融合治疗此类患者的可行性,并分析影响术后肩关节平衡的相关因素。
1 资料与方法
1.1 临床资料
研究对象为2006年4月至2008年9月接受手术治疗的Lenke 2型AIS患者(上胸弯屈曲位Cobb角>25°或T2~T5后凸角>20°)。入选标准:①术前影像学表现为右肩高于左肩,且肩关节影像学高度(radiographic shoulder height,RSH)>5mm(右肩高于左肩且高度差>5mm为有统计学差异[11]);②上端固定椎为T3(部分固定上胸弯)或T3以下(不固定上胸弯);③末次随访时间>24个月。共18例入选本研究,女16例,男2例;年龄11~19岁,平均(15.1±4.3)岁。上胸弯Cobb角为32°~68°,平均43.4°±9.8°;主胸弯Cobb角为41°~88°,平均60.6°±12.3°;上胸弯屈曲位Cobb角为25°~47°,平均35.1°±6.6°;主胸弯屈曲位Cobb角为15°~60°,平均35.3°±11.9°;上胸弯柔韧度为0%~28.8%,平均18.0%±8.2%;主胸弯柔韧度为22.4%~68.6%,平均42.7%±12.6%;术前RSH为-5.2~-32.0mm,平均(-12.7±8.0)mm。11例患者融合至T3水平,7例融合至T4或T5水平。所有研究对象术后3个月随访和末次随访时均拍摄站立位全脊柱正位X线片,随访时间为24~30个月,平均25.4±2.1个月。
1.2 手术方法
患者俯卧位,取后正中切口,逐层切开皮肤、皮下组织和椎旁肌肉,显露双侧椎板、上下关节突和横突。于进钉点咬除骨皮质,定位器定位、开孔,探针探查孔壁为骨性结构,选择合适大小的螺钉置入,利用“C”型臂X线机证实置钉位置良好。置钉完毕后,将事先预弯成正常矢状面形态的矫形棒置入侧弯凹侧,利用悬梁臂原理[12]提供的平移矫正力将顶椎区的脊柱往中线方向推压,同时纠正侧凸和维持胸椎正常矢状面后凸。再于凸侧置入维持棒,在融合节段两端安置横向连接器,植入自体髂骨或棘突骨,留置引流管和逐层缝合切口。术中行神经诱发电位监测,术毕行唤醒试验。
1.3 肩关节平衡相关的特殊指标测量[[1313]]
1.3.1 T1倾斜角:T1椎体上终板切线与水平线所成的夹角,当T1椎体左侧高于右侧时为正值,右侧高于左侧时为负值(图1A)。
1.3.2 锁骨角:连接两侧锁骨最高点的切线与水平线所成的夹角,当左侧锁骨高于右侧时为正值,右侧锁骨高于左侧时为负值(图1B)。
1.3.3 RSH:双侧肩锁关节上方软组织影高度差,当左肩高于右肩时为正值,右肩高于左肩时为负值(图1C)。
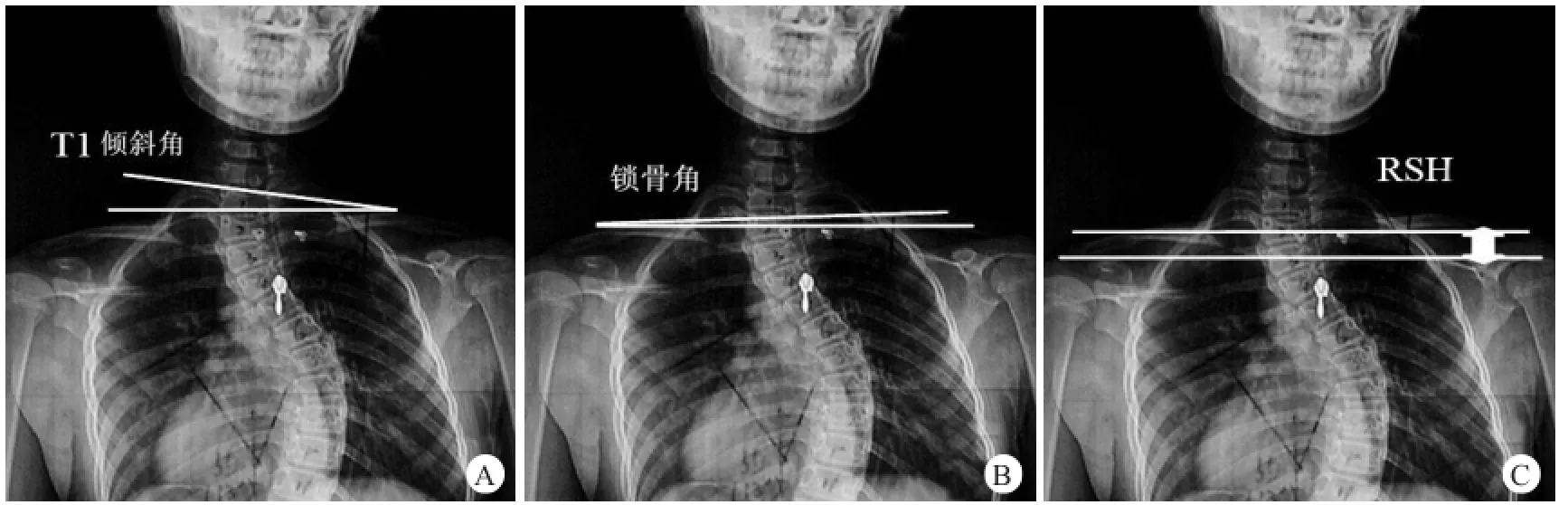
图1 肩关节平衡相关的特殊指标测量[13]
1.4 术后肩关节失平衡评价标准[[1010]]
当术后RSH绝对值<1 cm时,定义为肩关节平衡;RSH绝对值>1 cm且<2 cm时为肩关节轻度失平衡;RSH绝对值>2 cm且<3 cm时为肩关节中度失平衡;RSH绝对值>3 cm时为肩关节重度失平衡。
1.5 统计学处理
采用SPSS13.0软件进行统计学分析,采用配对t检验比较术前与术后随访时上胸弯Cobb角、主胸弯Cobb角和RSH的变化。计算术后3个月随访和末次随访时肩关节失平衡(术后RSH>1 cm)的发生率。采用Person相关分析研究分析末次随访时RSH与术前影像学指标(T1倾斜角、锁骨角、术前RSH、上胸弯Cobb角以及屈曲位Cobb角、主胸弯Cobb角以及屈曲位Cobb角)的相关关系。同时分析末次随访时RSH的变化与上胸弯Cobb角、主胸弯Cobb角的变化以及矫正率的相关关系。P<0.05为有统计学差异。
2 结果
2.1 侧凸矫形效果
术后3个月随访时,平均上胸弯Cobb角为30.5°±6.7°,平均上胸弯自发矫正率为29.0%;平均主胸弯Cobb角为23.0°±8.5°,平均主胸弯矫正率为62.6%。末次随访时,平均上胸弯Cobb角为33.7°± 7.3°,平均上胸弯自发矫正率为21.6%,平均矫正丢失3.2°±2.6°;平均主胸弯Cobb角为24.9°±9.7°,平均主胸弯矫正率为59.4%,平均矫正丢失1.9°±1.7°。两次随访时上胸弯Cobb角和主胸弯Cobb角与术前相比均明显改善(P<0.001,表1)。
2.2 肩关节平衡的恢复
术后3个月随访时,所有研究对象左肩均提高,平均RSH为(1.9±6.3)mm,平均左侧抬高(14.6±8.4)mm。2例患者术后残留双肩失平衡,其中1例为轻度失平衡,1例为中度失平衡。肩关节失平衡发生率为11.1%。末次随访时,所有研究对象左肩亦均提高,平均RSH为(2.4±8.1)mm,平均左侧抬高(15.1±9.4)mm。3例患者术后残留双肩失平衡,其中2例为轻度失平衡,1例为中度失平衡。肩关节失平衡发生率为16.7%。两次随访时平均RSH的改善均有统计学意义(P<0.001,表1)。
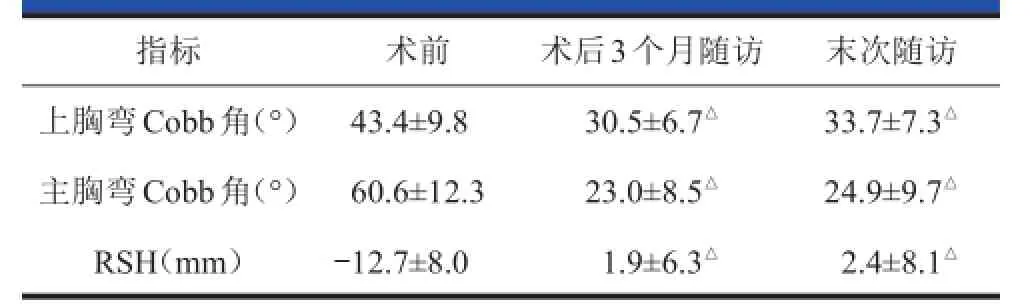
表1 手术前后上胸弯Cobb Cobb角、主胸弯Cobb Cobb角和RSH RSH比较(x x±s s)
2.3 影响术后RSH RSH及其变化程度的相关因素
相关分析显示术前T1倾斜角、锁骨角、RSH、上胸弯Cobb角及屈曲位Cobb角,主胸弯Cobb角及屈曲位Cobb角与术后RSH之间均无显著相关性(P>0.05,表2)。上胸弯Cobb角的改变和矫正率与RSH的改变无显著相关性(P>0.05,表3),而主胸弯Cobb角的改变和矫正率均与RSH的改变存在显著的正相关性(P<0.05,表3)。典型病例见图2、3。
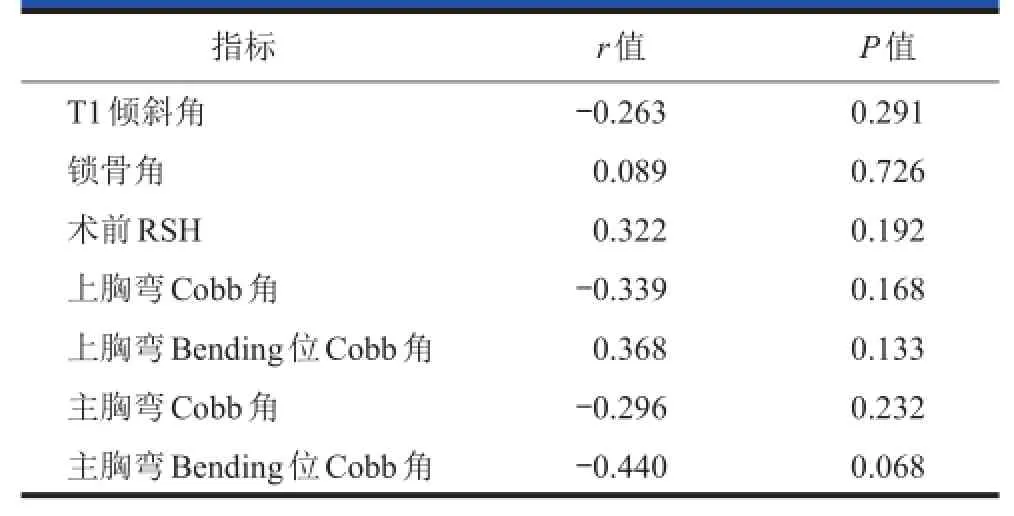
表2 术后RSH RSH影响因素的相关性分析

表3 RSH RSH变化影响因素的相关性分析
3 讨论
AIS上胸弯融合节段选择的正确与否是重建术后肩关节平衡的关键因素[14]。传统观点将结构性上胸弯作为融合固定的重要指征,认为此类患者上胸弯柔韧性差,单纯融合主胸弯后势必会导致上胸弯失代偿,继而残留术后肩关节倾斜。King等[15]与Lenke等[16]在早期均曾提出过结构性上胸弯的定义。显然,上胸弯是否为“结构性”与主胸弯矫正后上胸弯自发代偿能力的大小相关。上胸弯的柔韧性通常较主胸弯小,当主胸弯获得更大的矫正率时自然会增大上胸弯失代偿的风险[17]。所以,上胸弯“结构性”的界定标准随着矫形效果更好的内固定系统的开发应用而不断被修改。Lenke等[4]基于新一代矫形能力更大的内固定系统提出了新的结构性上胸弯定义,认为当
上胸弯在凸侧屈曲像上≥25°或T2~T5的矢状面后凸≥20°时为真正的结构性上胸弯,此类患者需将上胸弯纳入融合范围,并把这一类型归为Lenke 2型,在临床上被广泛地采用至今。然而有学者对早期病例的随访研究发现,有些属于Lenke分型系统中结构性上胸弯的患者在未融合上胸弯的情况下即使出现了上胸弯的失代偿现象,术后仍获得满意的肩关节平衡。由此可见,上胸弯结构性与否并不是决定其融合的唯一影响因素。
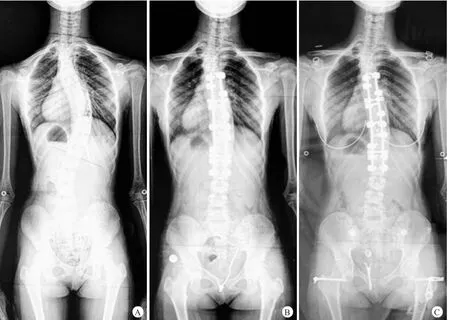
图2 患者,女,13岁,Lenke2型AIS
近年来,术前肩关节倾斜方向与固定节段的选择以及与术后肩关节平衡的关系得到更多研究者的关注。从理论上分析,主胸弯在凹侧撑开矫形时会导致左肩的主动抬高,可以对术前抬高的右肩起到代偿作用。所以有学者提出,对于术前右肩高的患者而言,并不一定需要融合上胸弯,并在后续的随访研究初步证实了这一观点[10,11]。但值得注意的是,这些研究忽略了上胸弯柔韧度对术后上胸弯自发矫正能力的影响,病例选择范围过宽,且大多为上胸弯柔韧性较好的AIS患者。所以这一观点对于上胸弯僵硬的Lenke 2型患者是否同样适用尚无理论依据支持。尽管Rose和Lenke[18]已经注意到术前不同的肩关节倾斜方向对融合节段的选择的影响,并修改了关于Lenke 2型AIS患者上胸弯融合策略,认为术前右肩高的Lenke 2型患者可以只固定至T3水平,但这一观点缺乏后续随访研究佐证。本研究针对性地研究选择性胸弯融合策略在术前表现为右肩高的Lenke2型AIS患者中的应用价值,在国内外文献中尚属首次。由于上胸椎椎体形态与主胸椎和下胸椎椎体相比明显较小,上胸弯区螺钉误置率和术后并发症的发生率也显著高于主胸弯区[7-9],如能证实选择性胸弯融合策略在此类患者中应用的有效性,必然会有效减少手术时间,降低术中出血量和术后置钉相关并发症的发生率。所以本研究的结果具有十分积极的临床意义。
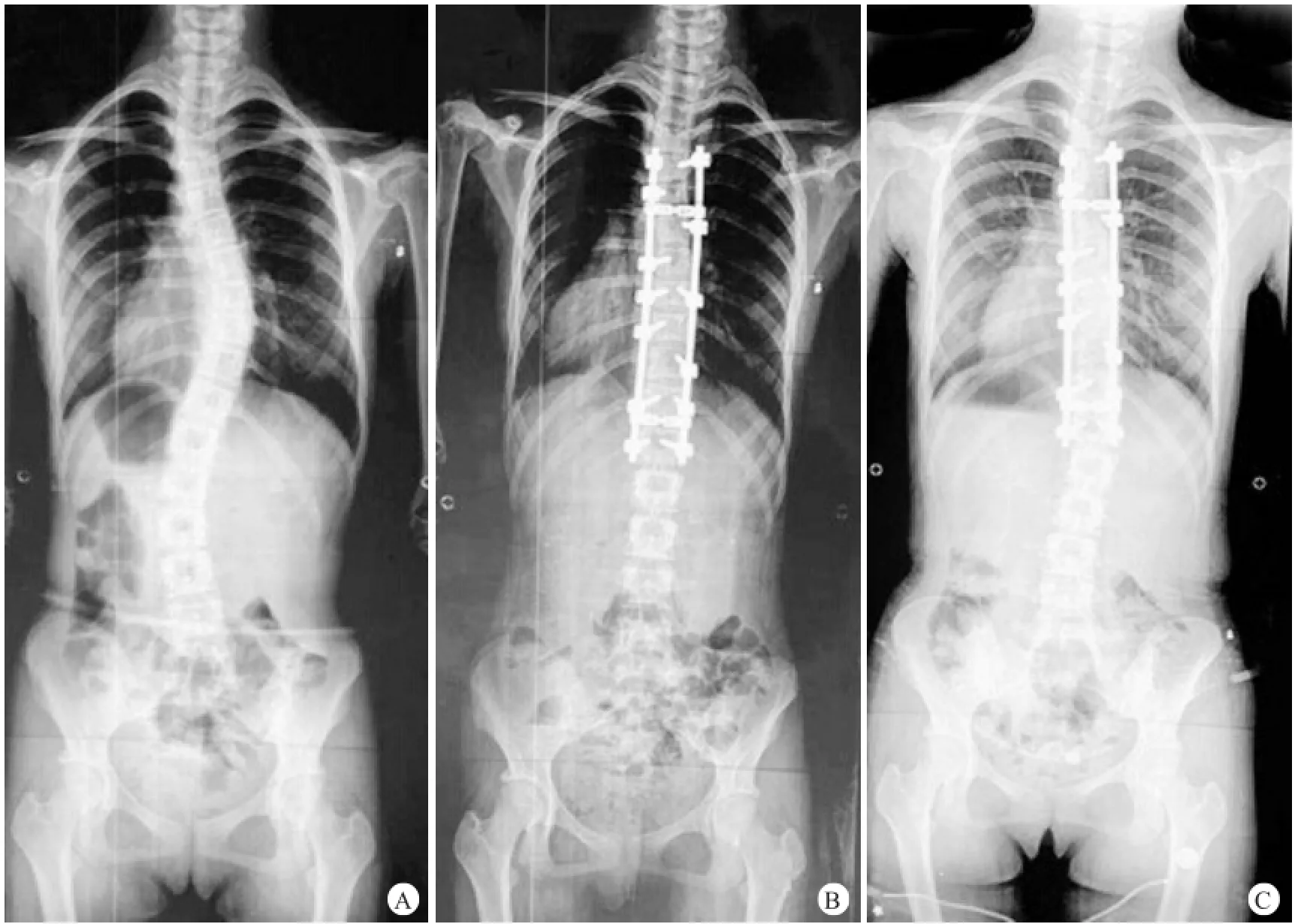
图3 患者,女,13岁,Lenke2型AIS
本研究所选研究对象均存在僵硬的结构性上胸弯,平均上胸弯柔韧度为18.0%±8.2%,最大值也仅为28.8%。两次随访时上胸弯的自发矫正率仅为29.0%和21.6%。所有患者的上胸弯在术后实际上是失代偿的,影像学上表现为T1倾斜角的增加,由术前的平均7.5°±3.6°增至末次随访时的13.5°±2.9°,而随访结果显示绝大多数患者术后均获得满意的肩关节平衡。术后3个月随访时仅有2例患者残留双肩失平衡,末次随访时也仅有3例患者出现了肩关节失平衡,均未出现重度的失平衡,术后肩关节平衡率分别高达88.9%和83.3%。由于患者术前表现为右肩高,主弯的矫正可以使得左肩自发性抬高,从而代偿了术前肩部的右侧倾斜,尽管上胸弯是失代偿的,并有可能导致左肩的二次抬高,但研究结果证实了对于术前表现为右肩抬高的患者而言,这一点不足以导致术后的肩部失平衡。由此可见,对于术前右肩高的Lenke 2型患者而言,完全固定上胸弯并不是必需的,采用部分固定和不固定上胸弯的策略治疗后,即使出现了一定程度的上胸弯失代偿,仍然可以重建肩关节的平衡。
以往学者在研究上胸弯融合节段与肩关节平衡之间关系的同时,也在努力寻找与术后肩关节高度相关的其他因素,以期找出能够预测术后双肩平衡状况的重要指标。Kuklo等[10]将接受手术治疗的AIS患者根据融合节段范围和手术入路分为四组,发现所有术前影像学指标中只有锁骨角在其中三组中均与术后RSH相关性有统计学意义,据此认定锁骨角是预测AIS术后肩关节高度最有效的指标。然而,本研究的结果却显示无论是锁骨角还是其他术前影像学指标与术后RSH之间均无明显的相关性。我们认为术后肩关节的高度受多种术中因素的影响,如融合节段的选择、矫形程度的大小以及手术操作种类等。所以单纯从术前的影像学指标中寻找预测因素是很困难的。本研究继而研究了RSH的变化程度与上胸弯和主胸弯Cobb角的改变以及矫正率的相关关系,结果显示主胸弯Cobb角的变化以及矫正率与术后RSH存在显著的正相关性,印证了主胸弯的过度矫正是导致术后肩关节失平衡的危险因素之一[11,19]。主弯矫正过大使得继发性左肩抬高过高,因而会残留术后肩部失平衡,与之不同的是,上胸弯Cobb角变化及矫正率与术后RSH无显著相关性。由此可见,对于右肩高的Lenke 2型患者,上胸弯的自发矫正对肩关节高度变化的影响较主弯矫正要小,所以处理此类患者时更加要注意避免主弯的过度矫正。
本研究初步证实从恢复双肩平衡的角度来看,结构性上胸弯不是融合固定的绝对指征,对于术前表现为右肩高的Lenke 2型的患者而言,没必要完全
固定上胸弯,但在矫形过程中术者仍要注意避免主胸弯的过度矫正。而部分固定上胸弯和不固定上胸弯对重建肩关节平衡的效果是否存在差异,需后续扩大样本的进一步随访研究来证实。
[1]AsherM,Min LaiS,Burton D,etal.The reliability and concurrent validity of the scoliosis research society-22 patient questionnaire for idiopathic scoliosis.Spine,2003,28(1):63-69.
[2]Asher MA,Lai SM,Glattes RC,et al.Refinement of the SRS-22 Health-Related Quality of Life questionnaire Function domain.Spine,2006,31(5):593-597
[3]Theologis TN,Jefferson RJ,Simpson AH,etal.Quantifying the cosmetic defect of adolescent idiopathic scoliosis.Spine, 1993,18(7):909-912.
[4]Lenke LG,Betz RR,Harms J,etal.Adolescent idiopathic scoliosis:anew classification to determ ineextentofspinalarthrodesis.JBone JointSurgAm,2001,83-A(8):1169-1181.
[5]Lenke LG,Edwards CC 2nd,Bridw ell KH.The Lenke classification of adolescent idiopathic scoliosis:how it organizes curve patterns as a template to perform selective fusions of the spine.Spine,2003,28(20):S199-207.
[6]Puno RM,An KC,Puno RL,etal.Treatment recommendations for idiopathic scoliosis:an assessment of the Lenke classification.Spine,2003,28(18):2102-2114.
[7]Catan H,BuluçL,Anik Y,etal.Pediclemorphology of the thoracic spine in preadolescent idiopathic scoliosis:magnetic resonance supported analysis.Eur Spine J,2007,16(8):1203-1208.
[8]Senaran H,Shah SA,Gabos PG,etal.Difficult thoracic pedicle screw p lacement in adolescent idiopathic scoliosis.J SpinalDisord Tech,2008,21(3):187-191.
[9]Smorgick Y,Millgram MA,Anekstein Y,et al.Accuracy and safety of thoracic pedicle screw placement in spinal deformities.JSpinalDisord Tech,2005,18(6):522-526.
[10]Kuklo TR,Lenke LG,Graham EJ,et al.Correlation of radiographic,clinical,and patientassessmentof shoulder balance following fusion versus nonfusion of the proximal thoracic curve in adolescent idiopathic scoliosis.Spine,2002, 27(18):2013-2020.
[11]Suk SI,Kim W J,Lee CS,etal.Indicationsof proximal thoracic curve fusion in thoracic adolescent idiopathic scoliosis.Spine,2000,25(18):2342-2349.
[12]Basu S,Rathinavelu S,Baid P.Posterior scoliosis correction for adolescent idiopathic scoliosis using side-opening pedicle screw-rod system utilizing the axial translation technique.Indian JOrthop,2010,44(1):42-49.
[13]Qiu XS,MaWW,LiWG,etal.Discrepancy between radiographic shoulder balance and cosmetic shoulder balance in adolescent idiopathic scoliosis patientsw ith double thoracic curve.Eur Spine J,2009,18(1):45-51.
[14]邱勇.特发性胸椎侧凸上胸弯的认定及其临床意义.中国脊柱脊髓杂志,2006,16(3):165-167.
[15]King HA,Moe JH,Bradford DS,etal.The selection of fusion levels in thoracic idiopathic scoliosis.JBone JointSurg Am,1983,65(9):1302-1313.
[16]Lenke LG,Bridwell KH,O'Brien MF,et al.Recognition and treatment of the proximal thoracic curve in adolescent idiopathic scoliosis treated w ith Cotrel-Dubousset instrumentation.Spine,1994,19(14):1589-1597.
[17]邱贵兴,王以朋,于斌,等.含有上胸弯的青少年特发性脊柱侧凸患者的矫形效果分析.中华外科杂志,2007,45(8): 520-524.
[18]Rose PS,Lenke LG.Classification of operative adolescent idiopathic scoliosis:treatmentguidelines.Orthop Clin NAm, 2007,3.4):521-529.
[19]Suk SI,Lee CK,Kim WJ,etal.Segmentalpediclescrew fixation in the treatment of thoracic idiopathic scoliosis.Spine, 1995,20(12):1399-1405.
Postoperative shoulderbalancesof Lenke Lenke22 adolescentidiopathic scoliosis iosis patientsw ith preoperative right-elevated shoulderafter
selective thoracic fusion*
JIANG Jun,QIUYong**,QIAN Bangping,WANG Bin,YUYang,ZHU Zezhang
(Departmentof Spine Surgery,Drum Tower Hospital,Nanjing University Medical School,Nanjing 210008,China)
ords:Scoliosis;Proximal thoracic curve;Radiographic shoulderheight;Shoulderbalance
2095-9958(2015)02-0 021-06
10.3969/j.issn.2095-9958.2015.01-005
国家临床重点专科骨科建设项目
**通信作者:邱勇,E-mail:scoliosis2002@sina.com

