血常规检测对评估脑出血急性期患者预后的临床价值
张健
血常规检测对评估脑出血急性期患者预后的临床价值
张健
目的 探究血常规检测对评估脑出血急性期患者预后的临床价值。方法 选择115例脑出血急性期患者,按临床预后质量分为预后良好组72例、预后不良组43例,另取体检健康者68例作为健康组,对比3组血常规指标的变化,并建立脑出血急性期预后判断的预测模型。结果 预后不良组WBC、NEU、NEU%高于预后良好组(P<0.05);预后良好组WBC、NEU、NEU%高于健康组(P<0.05)。预后不良组的RBC、PLT低于预后良好组(P<0.05);预后良好组RBC、PLT低于健康组(P<0.05)。WBC、PLT、NEU是脑出血急性期预后判断的重要指标。结论 WBC、NEU、PLT水平与患者预后密切相关,若WBC、NEU水平增高,PLT水平低下,常提示脑出血患者预后较差,故此,在这种情况下,需积极予以治疗,以改善患者的预后质量,降低死亡率。
血常规检测;评估预后;脑出血;急性期
脑出血是临床常见脑血管病之一,该症发病急骤、病情严重、病程进展快,临床致残率和致死率均较高,且及时抢救成活,预后多不良,但若及时妥善治疗,则有望改善临床预后。据国内外前沿研究报道[1],对脑出血患者行血常规检查,有助于评估患者病情,对临床合理调整治疗方案,改善病情有重要的临床价值。为此,本文将对115例脑出血急性期患者行血常规检测,其宗旨为评估血常规指标对脑出血急性期患者预后的影响,从而为临床医师对急性脑出血患者下一步治疗方案的制定及判断脑出血转归提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料 选择2014年8月~2015年8月期间辽宁省人民医院收治的115例脑出血急性期患者,其中男65例,女50例;年龄39~78岁,平均(62.3±2.6)岁。所有患者均符合全国第四次脑血管病学术会议修订的脑出血诊断标准[2],且经头颅CT或(和)MRI检查确诊,排除严重心肝肾功能障碍者、恶性肿瘤、长期服用抗凝药物、代谢疾病、血液疾病及外伤等其他原因所致的脑出血。按照临床转归不同分为预后良好组(治愈、好转)72例、预后不良组(死亡及无效者)43例,另选取同期在本院进行体检的68例健康者作为健康组,男40例,女28例;年龄38~74岁,平均(63.5±2.7)岁。3组一般资料比较差异无统计学意义,具有可比性。
1.2 方法 所有患者均在脑出血急性期发病后至治疗前期间采集血液标本,健康组于体检时采集血液标本,采用乙二胺四乙酸-k2常规抗凝备用,经Sysmex XE-2100血细胞分析仪进行血常规分析,检测指标包括:白细胞(WBC)、中性粒细胞(NEU)、中性粒细胞百分比(NEU%)、红细胞(RBC)、血小板(PLT)、血小板分布宽度(PDW)、平均血小板分布(MPV)。
1.3 观察指标 观察对比预后良好组、预后不良组及健康组3组间的血常规各检测指标,并建立脑出血急性期预后判断的预测模型。
1.4 统计学方法 采用SPSS18.0统计学软件进行分析,计量资料采用“x±s”表示,组间比较采用单因素方差分析,两两比较采用LSD检验,以P<0.05为差异有统计学意义,二分类Logistic回归分析建立脑出血急性期预后判断的预测模型。
2 结果
2.1 3组血常规各指标变化 (1)预后良好组和预后不良组的WBC、NEU、NEU%水平均高于健康组(P<0.05);尤其是预后不良组变化最为突出,与预后良好组比较差异具有统计学意义(P<0.05)。(2)预后良好组和预后不良组的RBC、PLT均低于健康组(P<0.05);其中预后不良组降低较为明显,与预后良好组比较差异有统计学意义(P<0.05)。(3)3组PDW、MPV比较差异无统计学意义。见表1。

表1 3组血常规各指标比较(x±s)
2.2 脑出血急性期预后判断的预测模型 对上述各血常规检测指标进行二分类Logistic回归分析,建立预后判断回归模型,经筛选回归模型为:LgP=0.357×WBC-0.007×PLT-0.213×NEU+0.038-4.641。结果显示,WBC、PLT、NEU是脑出血急性期预后判断的重要指标。见表2。
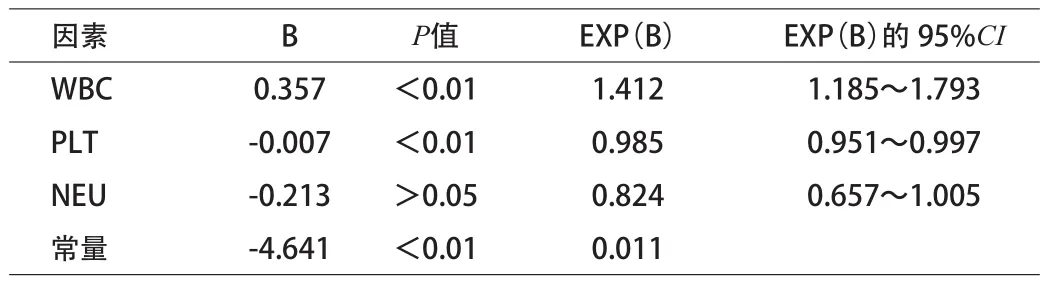
表2 脑出血急性期预后判断的预测模型
3 讨论
脑出血患者急性期发病时往往病情较严重,且预后多不良,若在患者发病早期合理评估其预后质量,则对临床选择合理的治疗方案及改善临床预后有重要的临床价值[3]。目前,大量研究均证实[4],脑出血急性期发作时,血糖、尿酸、D-二聚体可作为判断脑出血预后的生化指标。然而,在基层医院中部分指标检测仍未普及,而血常规检测是各级医院广泛开展的实验室检查,且据相关研究报道[5],血常规检查对脑出血早期的预后评估有较好的辅助意义。
脑出血急性期发作时,往往会因脑组织缺血、缺氧及交感神经兴奋,继而引起外周血WBC水平升高,且脑出血是一种应激反应,患者脑膜受到刺激,也会引起WBC水平增高。本文研究显示,预后不良组的WBC、NEU、NEU%水平升高最为明显,明显高于预后良好组和健康组。据相关研究报道[6-8],脑出血急性期血液常规检查结果异常较严重的患者,其预后神经功能恢复相对较差。本文研究中,根据预后判断的预测模型的结果显示,WBC、NEU是脑出血急性期预后判断的重要指标。结果提示,WBC、NEU、NEU%水平升高可影响预后质量。分析可能是由于:外周血中大量增多的WBC在血小板活化因子等物质作用下,会产生血液流变学改变,进而会阻碍局部循环,以此影响供血、供氧,加重局部脑损伤[9];此外,WBC增多,往往会释放大量炎性因子,经诱导氧化应激作用,加重脑水肿病情[10];同时,NEU增高往往会产生大量自由基,促使脑组织脂质过氧化发生,激活基质蛋白酶,破坏血脑屏障,加速脑组织细胞凋亡[11-12]。
预后良好组和预后不良组的RBC、PLT均低于健康组,且预后不良组RBC、PLT下降更为明显。此外,预后判断的预测模型结果显示,PLT是脑出血急性期预后判断的重要指标之一。PLT水平下降可能因脑出血急性期发作时,常激活大量PLT,在止血、血栓形成期间,往往会消耗大量血小板,从而使PLT水平明显降低[13]。
综上所述,WBC、NEU、PLT水平与患者预后密切相关,在血常规检测下进行诊断治疗时,可准确评估患者病情预后的严重程度,若WBC、NEU水平增高,PLT水平低下,常提示脑出血患者预后较差,故此,在这种情况下,需积极予以治疗,以改善患者的预后质量,降低死亡率,因此血常规检测对脑出血急性期患者预后质量具有重要的评估作用,值得基层医院应用和推广。
[1] 李凤增,王永红,陈辉,等.血常规参数在脑出血急性期预后判断中的价值[J].中国老年学杂志,2011,31(12):2168-2170.
[2] 中华医学会第四次全国脑血管病学术会议.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,7(9):296-299.
[3] 王冬梅,胡俊,傅冬梅,等.血浆中血脂类生化指标与脑血管病的相关性研究[J].中华老年心脑血管病杂志,2015,8(3):315-316.
[4] 李元斌,邓发斌,陈淳,等.凝血功能检测对脑出血患者的预后判断价值[J].西南国防医药,2012,22(6):631-633.
[5] 韩铁牛.脑出血急性期常规生化检测的预后预测价值分析[J].国际检验医学杂志,2013,34(23):3151-3153.
[6] 支燕芳,林淑琴.血脂和血清脂蛋白谱检测对脑出血与脑梗死的诊断价值[J].浙江临床医学,2015,17(1):123-125.
[7] 张俊,王雪芳,梅光伟,等.脑出血患者血浆凝溶胶蛋白早期检测的临床价值[J].浙江医学,2014,4(9):775-777,812.
[8] 陈辉,王冠.急性脑出血后脑保护治疗的研究进展[J].中国现代医药杂志,2013,15(11):118-120.
[9] 刘艳艳,展虎蒙.血常规参数在脑出血急性期预后判断中的价值[J].中国保健营养(下旬刊),2013,23(10):6230-6231.
[10] 魏文亭,姜亚军.脑出血患者外周血内皮祖细胞研究进展[J].中西医结合心脑血管病杂志,2015(5):600-602.
[11] 周礼圆,蓝娇,李吕力,等.急性脑出血患者外周血单核细胞 CD36、CD54表达的临床意义[J].广西医学,2013(12):1595-1597.
[12] 杨璐萌,程忻,凌倚峰,等.急性缺血性卒中静脉溶栓前是否需等待血小板计数和凝血功能指标[J].中华神经科杂志,2014,47(7):464-468.
[13] 房淑萍,余木生.原发性脑出血患者血清前白蛋白水平检测临床意义[J].中西医结合心脑血管病杂志,2015(5):660-661.
10.3969/j.issn.1009-4393.2016.33.034
辽宁 110016 辽宁省人民医院检验科 (张健)

