对ⅡB期宫颈癌患者不同治疗预后的Meta分析
陈丹丹,阳志军,李力
对ⅡB期宫颈癌患者不同治疗预后的Meta分析
陈丹丹,阳志军,李力
【摘要】目的:系统评价ⅡB期宫颈癌不同治疗方式有效性及安全性。方法:计算机检索PubMed、EMBase、Medline、The Cochrane Library(2014年第12期)、CBM、CNKI、VIP与万方数据库,由2位评价者按照纳入与排除标准筛选文献、提取资料并进行质量评价后,采用RevMan5.3软件进行Meta分析。结果:共纳入21篇文献,共2 486例患者。新辅助化疗(neoadjuvant chemotherapy,NACT)组与直接根治性手术治疗(radical surgery,RS)组相比,生存率差异无统计学意义,而前者的术中出血量、手术时间、淋巴结转移率及术后并发症明显小于后者;手术综合治疗与同步放化疗比较5年生存率无区别,放射性肠炎发生率前者小于后者,放射性膀胱炎两者无差别;手术综合治疗与单纯根治性放疗相比,3年总生存率一样,但是5年总生存率前者趋向优于后者,且前者放射性肠炎发生率低于后者,瘘道形成发生率两者无区别;单纯根治性放疗与同步放化疗相比,前者胃肠道反应发生率及骨髓抑制发生率明显低于后者。结论:手术综合治疗对ⅡB期宫颈癌治疗有效,与直接手术相比,可减少术中出血量、手术时间、淋巴结转移率及术后并发症,而不良反应较放疗或同步放化疗少,有利于提高患者治疗后生活质量。
【关键词】循证医学;Meta分析;宫颈肿瘤;癌;治疗
作者单位:530021南宁,广西医科大学附属肿瘤医院妇瘤科
(J Int Obstet Gynecol,2016,43:174-180)
宫颈癌是女性常见恶性肿瘤之一,每年全世界约500 000的新发病例,因为此病死亡的有超过275 000患者[1]。根据2014年美国国立综合癌症网络(NCCN)指南,ⅠA~ⅠB1、ⅡA1期宫颈癌推荐行根治性手术治疗,而ⅠB2和ⅡA2、ⅡB期以上推荐行同步放化疗(CCRT)[2]。在部分国家特别是发达国家,ⅡB期宫颈癌采用同步放化疗,但放疗会导致许多长期并发症发生,比如卵巢功能损害、转移性疾病难以控制和性功能损害等;而由于放疗设备的不足、手术技巧的提高,我国有相当多的医院采用直接根治性手术(RS)或新辅助化疗(NACT)后根治性手术治疗ⅡB期宫颈癌患者。因此,学者一直在探讨ⅡB期宫颈癌治疗模式[3-6]。如何提高ⅡB期宫颈癌生存率仍是研究重点。本研究采用循证医学的方法比较ⅡB期宫颈癌不同治疗方式的有效性及安全性,寻求合理的治疗方案,提高该期别患者的生存率,改善生活质量。
1 资料与方法
1.1纳入和排除标准
1.1.1纳入标准①研究类型:随机对照试验(RCT),前瞻性研究,病例对照研究;②研究对象:经临床病理学确诊为宫颈癌ⅡB期患者;③干预措施:宫颈癌ⅡB期采用不同治疗方案,包括化疗和(或)放疗+根治性手术、根治性放疗和(或)化疗、直接根治性手术,涉及2组或2组以上的对比;④结局指标:总生存率、手术情况、毒副作用、术后病理、术后并发症。文献只限中、英文。
1.1.2排除标准①重复发表的文献;②所需观察指标无法获取的文献;③无法获取全文的文献。
1.2检索策略
1.2.1数据库计算机检索PubMed、The Cochrane Library (2014年第12期)、EMBase、Medline、CBM、CNKI、万方数据库、VIP数据库,并手动检索相关会议论文及追溯纳入文献所附的参考文献。检索时间段为建库至2014年12月。
1.2.2检索词以“cervical carcinoma”、“cervical cancer”、“cervix cancer”、“uterine cervical neoplasms”、“uterine cervix tumor”、“stageⅡB”为英文关键词/主题词,以“宫颈癌、宫颈肿瘤、ⅡB期”为中文关键词/主题词进行检索。
1.3筛查文献及资料提取由2名评价员依据纳入标准对检索到的文献进行筛选,分别进行资料提取和方法学质量评价,遇分歧时则进行讨论或者征求第3名研究人员协助解决。提取全文资料,主要包括研究基本信息、患者基线情况、研究设计的类型及质量评估的关键要素、治疗方案、并发症和生存率等。
1.4文献方法学质量评估随机对照试验参照Cochrane系统评价员手册5.1.0[7]推荐的RCT偏倚风险评估工具对纳入研究的偏倚风险进行评价。纳入临床对照试验(CCT)的方法学质量采用MINORS量表[8]进行评价。
1.5统计学方法采用Cochrane协作网提供的RevMan 5.3软件进行Meta分析。定量资料采用标准化均数差(SMD),二分类变量采用优势比(OR)及其95%可信区间(CI)表示。统计学异质性采用χ2检验。当各研究间无统计学异质性(P>0.10,I2≤50%)时,采用固定效应模型进行Meta分析;如各研究间存在统计学异质性(P<0.10,I2>50%)时,首先分析导致其异质性的原因,对导致异质性的可能因素进行亚组分析,若仍无法消除异质性时,对无明显临床异质性而仅存在统计学异质性的各研究结果,采用随机效应模型进行Meta分析,对有明显临床异质性的各研究结果仅行描述性报告。Meta分析的结果用森林图表示。
2 结果
2.1文献检索及结果经过检索8个中英文数据库,初步检出文献8 608篇,经过逐层筛查后,最终纳入文献21篇,其中RCT 3篇,前瞻性试验1篇,临床对照试验17篇[9-29],共2 486例患者,均为中文文献,文献筛选流程及结果见图1。
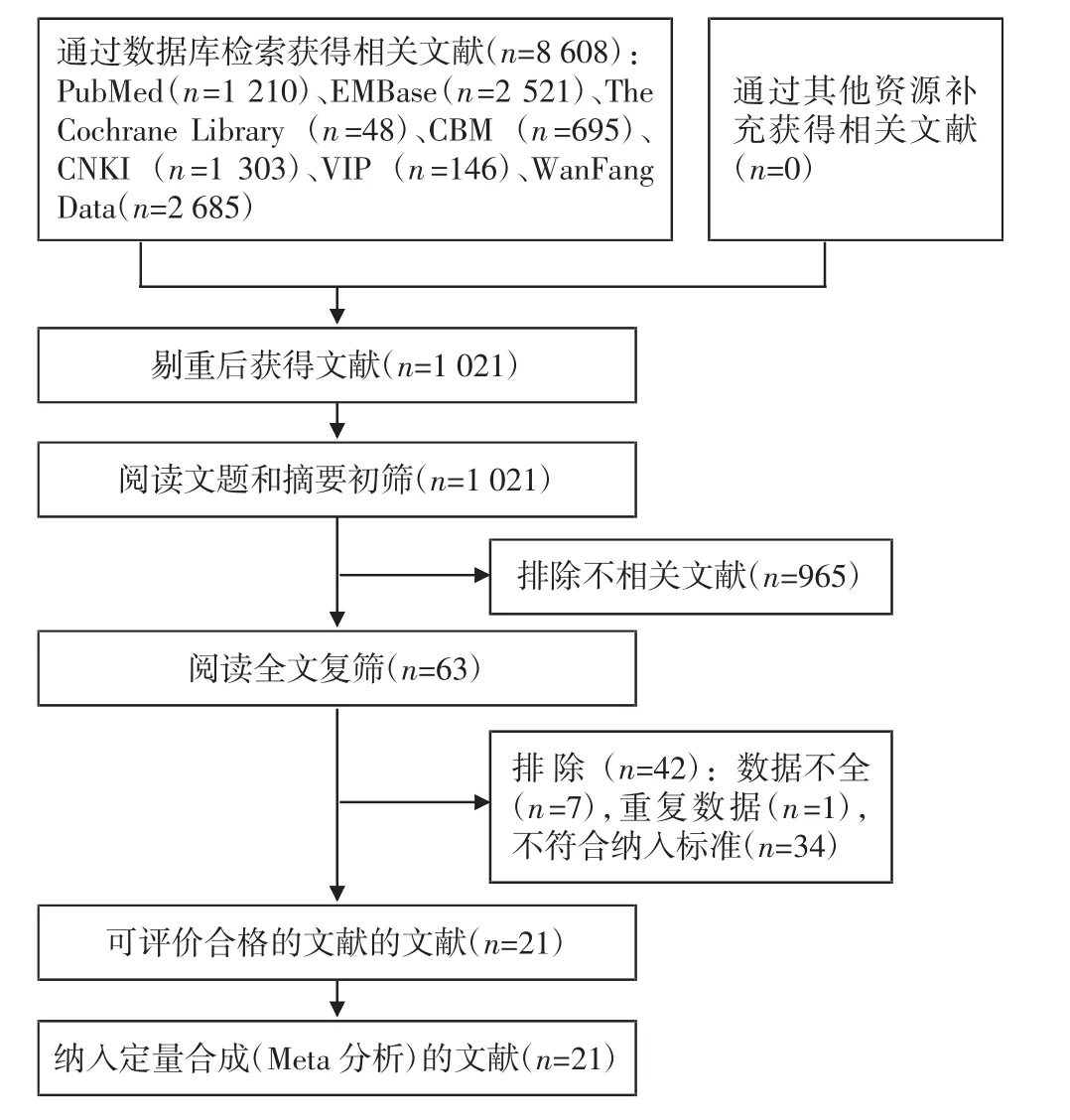
图1 文献筛选流程及结果
2.2纳入研究的基本特征及质量评估纳入研究的基本特征见表1,方法学质量评价结果见表2~3。
2.3Meta分析结果
2.3.1NACT+RS与RS比较
2.3.1.15年总生存率(OS)纳入的2个文献[9-10]比较了ⅡB期宫颈癌行NACT+RS与RS的5年OS,共147例患者。显示各研究结果间有统计学异质性(P= 0.003,I2=89%),因此采用随机效应模型进行Meta分析,结果显示2组差异无统计学意义(OR=0.85,95% CI:0.05~13.51,P=0.91),见图2。
2.3.1.2术中出血量纳入的4篇文献[23,27-29]比较了ⅡB期宫颈癌行NACT+RS与RS的术中出血量,共239例患者。显示各研究结果间有统计学异质性(P= 0.000 4,I2=84%),所以采用随机效应模型进行Meta分析,结果显示ⅡB期宫颈癌行NACT+RS治疗的术中出血量明显少于RS治疗(MD=-59.56,95%CI:-87.31~-31.82,P<0.000 1),见图3。
2.3.1.3手术时间纳入的4篇文献[23,27-29]比较了ⅡB期宫颈癌行NACT+RS与RS的手术时间,共239例患者。显示各研究结果间有统计学异质性(P=0.006,I2=60%),故采用随机效应模型进行Meta分析,结果显示ⅡB期宫颈癌行NACT+RS治疗的手术时间明显少于RS治疗(MD=-17.65,95%CI:-32.35~-2.95,P=0.02),见图4。
2.3.1.4术后淋巴结转移率纳入的6篇文献[10,23,26-29]比较了ⅡB期宫颈癌行NACT+RS与RS的术后淋巴转移率,共398例患者。各研究结果间异质性无统计学意义(P=0.41,I2=9%),故采用固定效应模型进行Meta分析,结果显示ⅡB期宫颈癌行NACT+RS治疗的术后淋巴结转移率明显少于RS治疗(OR= 0.41,95%CI:0.25~0.68,P=0.000 06),见图5。
2.3.1.5术后并发症发生率纳入的4篇文献[23,27-29]比较了ⅡB期宫颈癌行NACT+RS与RS的术后淋巴转移率,共239例患者。各研究结果间异质性无统计学意义(P=0.45,I2=0%),故采用固定效应模型进行Meta分析,结果显示ⅡB期宫颈癌行NACT+RS治疗的术后并发症发生率明显少于RS治疗(OR= 0.48,95%CI:0.26~0.92,P=0.03),见图6。
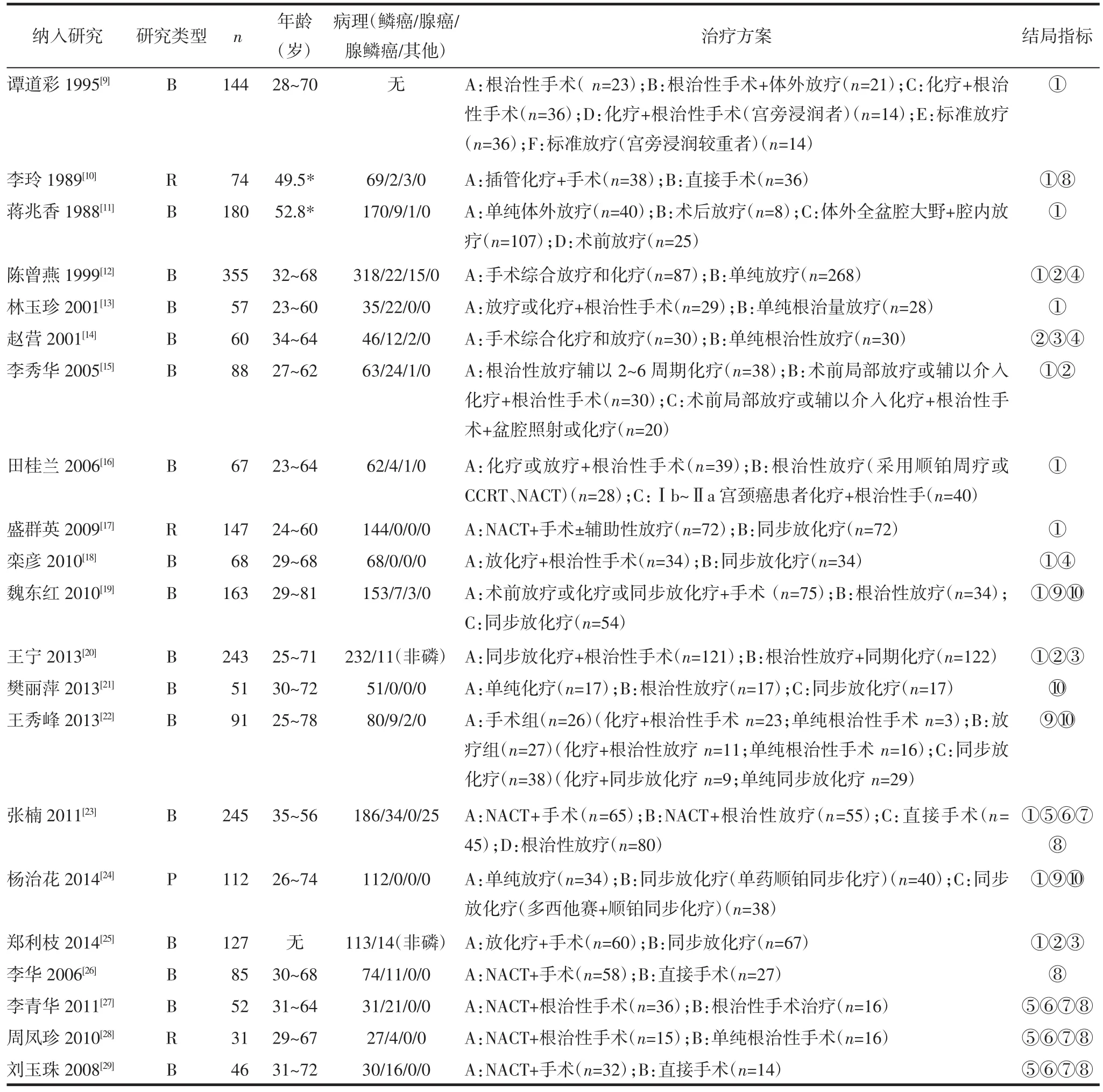
表1 纳入研究的基本特征
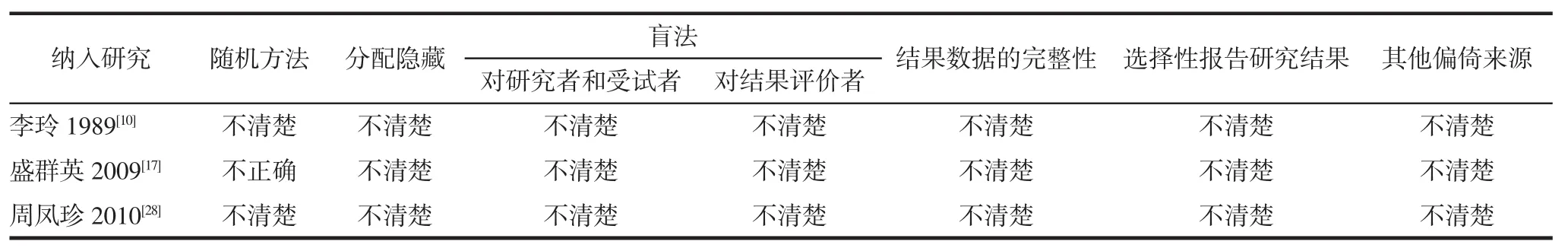
表2 纳入RCT研究的方法学质量评价

图2 NACT+RS组与RS组5年OS比较的森林图
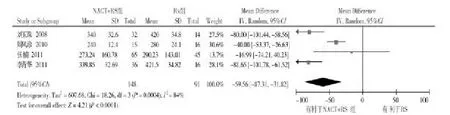
图3 NACT+RS组与RS组术中出血量比较的森林图
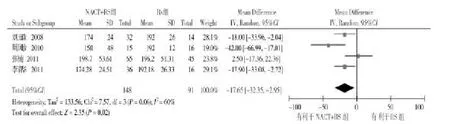
图4 NACT+RS组与RS组的手术时间比较的森林图
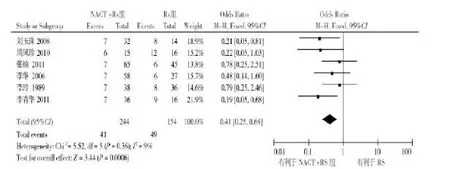
图5 NACT+RS组与RS组的淋巴结转移率比较的森林图
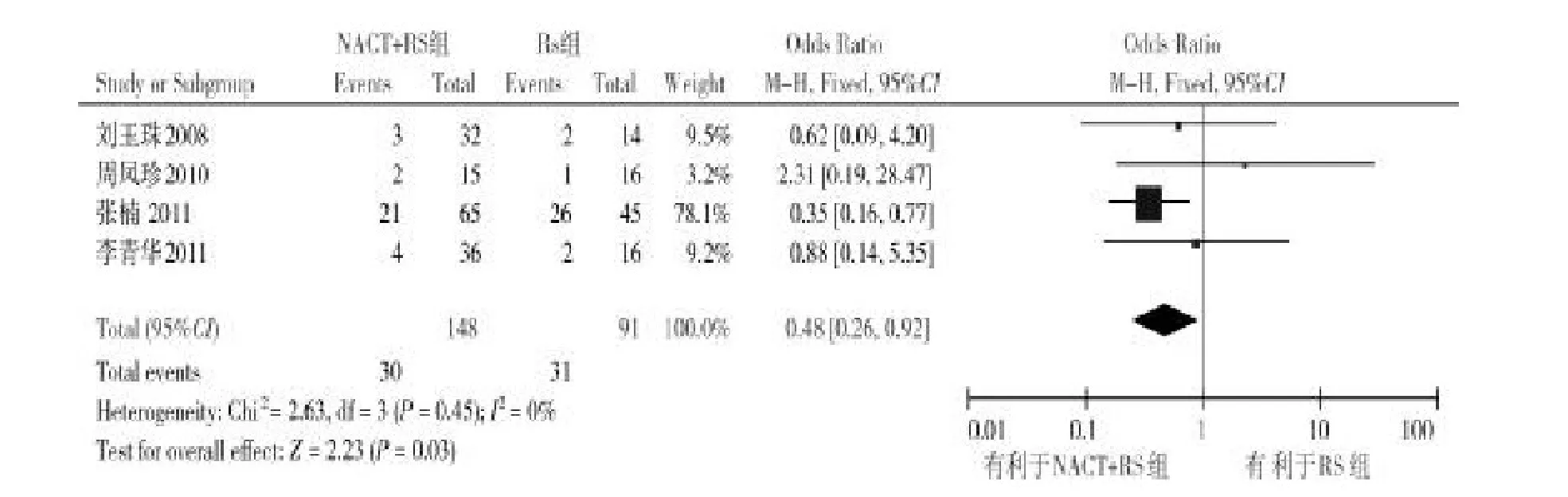
图6 NACT+RS组与RS组的术后并发症率比较的森林图

表3 纳入CCT的方法学质量评价
2.3.2手术综合治疗与同步放化疗比较纳入的2个文献[17-18]比较了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与同步放化疗的5年OS,共215例患者;纳入的3篇文献[15,20,25]比较了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与同步放化疗的放射性肠炎发生率,共458例患者;纳入的2篇文献[20,25]比较了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与同步放化疗的放射性膀胱炎发生率,共370例患者。见表4。
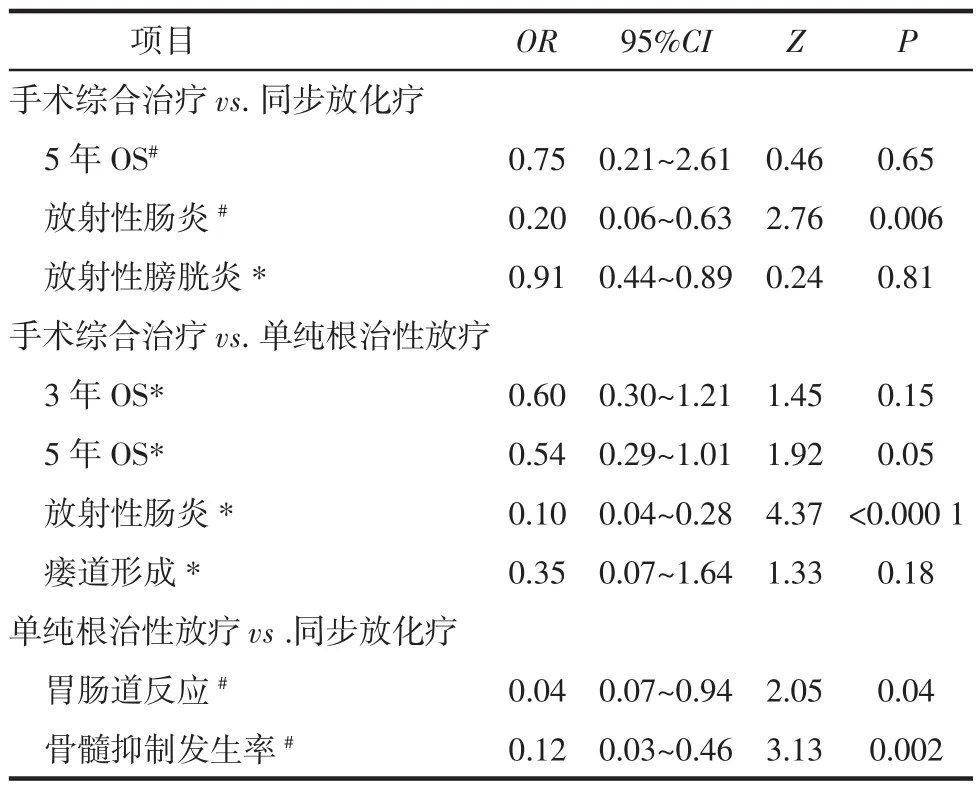
表4 各组相比较的Meta分析结果
2.3.3手术综合治疗与单纯根治性放疗比较纳入2篇文献[12-13]分别详细报道了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与单纯根治性放疗的3 年OS,共296例患者;纳入3个文献[11,13,15]分别详细报道了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与单纯根治性放疗的5年OS,共173例患者;纳入2篇文献[12,14]分别详细报道了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与单纯根治性放疗的放射性肠炎发生率,共415例患者;纳入的2篇文献[12,14]比较了ⅡB期宫颈癌行手术综合治疗(放疗或化疗+手术)与单纯根治性放疗的瘘道形成(膀胱阴道瘘或直肠阴道瘘)情况,共415例患者。见表4。2.3.4单纯根治性放疗与同步放化疗比较纳入3篇文献[19,21,24]比较了ⅡB期宫颈癌行单纯根治性放疗与同步放化疗的胃肠道反应发生率共149例患者,见表4。
3 讨论
2015年的NCCN指南推荐ⅡB期宫颈癌首选以顺铂为基础的同步放疗。Kasamatsu等[30]学者回顾性研究分析了205例ⅡB期宫颈癌患者(RS组=139;放疗组=66),RS组5年OS较放疗组高(P=0.007),无复发生存率两者无差别(P=0.676)。放疗会导致患者生活质量下降,如卵巢损伤、阴道的粘连、缩短等,特别是年轻患者性生活质量下降。故本研究对ⅡB期宫颈癌的不同方法进行了Meta分析。
3.1术前NACT与RS比较的Meta分析阳志军等[31]回顾性分析269例ⅡB期宫颈癌,结果显示NACT+RS与CCRT的5年OS差异无统计学意义(P=0.55),但前者较后者有较好的生活质量。研究表明放疗组中由于放疗引起阴道狭隘引起性交困难而引起性功能障碍,从而导致性满意度下降[32]。Sardi等[33]对295例ⅡB期宫颈癌患者进行随机对照研究,随访7年,结果显示NACT+S组的OS较S+根治性放疗(RT)组好(P<0.001);S+RT组可切除率明显低于NACT+S+RT组(P<0.001),而可切除肿瘤的患者中,NACT+S+RT组的OS明显高于S+RT组(P<0.001),且NACT+S+RT组较S+RT组相比,明显减少术后高危因素(淋巴结转移、宫旁浸润、脉管癌栓形成,P<0.009)。本研究中结果显示ⅡB期宫颈癌行NACT+ RS与RS的对生存率影响无差异,但是相关文献均显示NACT+RS在ⅡB期宫颈癌预后的优越性。
同时对这两种治疗方式的术中出血量、手术时间、淋巴结转移率、术后并发症进行了Meta分析,结果显示前者在这些方面均优于后者,分析其原因术前行NACT后使癌灶缩小,宫旁变软,转移灶得到了控制,与直接手术相比,手术更易施行。
3.2手术综合治疗与同步放化疗比较的Meta分析手术综合治疗是指在先给予放疗或化疗再行手术治疗,为晚期宫颈癌行手术治疗提供了可能,术后根据有无危险因素选择是否补充辅助性放疗或化疗。魏东红等[19]研究结果显示ⅡB期患者手术综合治疗组的1年OS高于单纯放疗组(P=0.015),与CCRT组(P=0.126)相近,而3及5年OS在无差别。本研究进行Meta分析结果与文献相符。而魏东红等[19]的文献中进一步对术后补充放疗与不补充患者生存率相比,差异无统计学意义。因此认为术后补充治疗不能改善ⅡB期宫颈癌的预后,而存在危险因素的ⅡB期宫颈癌选择CCRT比较好。
本研究结果显示ⅡB期宫颈癌行手术综合治疗的放射性肠炎发生率较CCRT低(P=0.006),而在放射性膀胱炎发生率方面,两者差异无统计学意义(P=0.81)。考虑与文献研究发现术前新辅助化疗明显减少病人术后需放疗的例数有关[34]。且放疗对卵巢及肠道、膀胱等周边器官引起不可避免的损害,直接影响患者生活质量甚至性生活质量。
3.3手术综合治疗与单纯根治性放疗比较的Meta分析Sardi等[33]学者发现在OS方面,NACT+RS组较RT组好(65%vs. 48%,P<0.005),NACT+RS组vs. NACT+RT组、NACT+RT组vs. RT组的OS差异无统计学意义;本文对手术综合治疗与单纯根治性放疗的3年OS及5年OS率分别进行了Meta分析,结果显示3年OS无差异(P=0.15),而手术综合治疗的5年OS趋向高于单纯根治性放疗(P=0.05)。结果与文献报道相符合,可见手术为主、术前加放疗或化疗的综合疗法可提高ⅡB期宫颈癌患者的长期生存率。
本研究发现ⅡB期宫颈癌患者手术综合治疗的放射性肠炎发生率明显少于单纯根治性放疗(P<0.000 1),而瘘道形成(膀胱阴道瘘或直肠阴道瘘)发生率两组差异无统计学意义(P=0.18)。考虑与手术综合治疗组术后危险因素减低,术后需放疗人数比例下降,放疗引起毒副作用进而减少有关。故在ⅡB期宫颈癌患者中,手术综合治疗治疗中较单纯放疗组预后及安全性好。
3.4单纯根治性放疗与同步放化疗比较的Meta分析针对CCRT与RT两种治疗方法在ⅡB期宫颈癌中的应用,学者们认为前者较后者预后好[31,35]。分析其机制,主要考虑为放疗中小剂量的化疗药可控制局部的病灶,与放疗协同,改善中心部位的乏氧区,提高肿瘤细胞对放疗敏感性,杀死放疗野之外的肿瘤病灶,减少复发。由于文献未完整报告两者的详细信息,无法提取信息,所以尚未对这两种治疗方法在ⅡB期宫颈癌中的应用进行Meta分析。但是本研究对两者进行了毒副作用Meta分析,结果显示CCRT的胃肠道反应发生率(P=0.04)及骨髓抑制发生率(P=0.002),均较单纯根治性放疗明显偏高。而CCRT治疗出现胃肠道反应发生率及骨髓抑制发生率较高,考虑与手术综合治疗相比,化疗次数增多,放疗剂增大密切有关。在临床上ⅡB期宫颈癌患者治疗上选择CCRT较RT的预后更好,但CCRT引起的毒副作用需进行积极处理。
本研究存在局限性,纳入研究的样本量较小,大部分为病例对照试验,导致选择性偏倚和报告性偏倚发生;纳入Meta分析的文献均为国内文献,报道的指标不全,质量偏低,对评价结果的外推受到限制;所以本系统评价的结果需谨慎对待。仍需要大样本量多中心的RCT结果来验证ⅡB期宫颈癌不同治疗方式之间的疗效及安全性。
参考文献
[1]Jemal A,Bray F,Center MM,et al. Global cancer statistics[J]. CA Cancer J Clin,2011,6(2):69-90.
[2]National Comprehensive Cancer Network. The NCCN soft tissue sarcoma clinical practice guidelines in oncology(version 1.2014)[EB/OL]. Fort Washington:National Comprehensive Cancer Network,2014[2014 -03 -14]. http://www.nccn.org/professionals/ physician_gls/f_guidelines.asp.
[3]Chauvergne J,Rohart J,Heron JF,et al. Randomized phase III trial of neoadjuvant chemotherapy(CT)radiotherapy(RT)vs RT in stage IIB,III carcinoma of the cervix(CACX):A cooperative study of the French oncology centers[J]. Proc Am Soc Clin Oncol,1988,7:136.
[4]Tattersal MH,Ramirez C,Dalrymple C,et al. A randomized trial comparing cisplatin based chemotherapy followed by radiotherapy versus radiotherapy alone in patients with stage IIB-IVA cervical cancer[J]. Proc Int Gynecol Cancer Soc,1991,1:44.
[5]Quinn MA,Benedet JL,Odicino F,et al. Carcinoma of the cervix uteri. FIGO 26th Annual Report on the Results of Treatment in Gynecological Cancer[J]. Int J Gynaecol Obstet,2006,95(Suppl 1):S43-S103.
[6]Yamashita H,Okuma K,Kawana K,et al. Comparison between conventional surgery plus postoperative adjuvant radiotherapy and concurrent chemoradiation for FIGO stage IIB cervical carcinoma:a retrospective study[J]. Am J Clin Oncol,2010,33(6):583-586.
[7]Higgins JP,Green S. Cochrane Handbook for Systematic Reviews of Interventions(Version 5.1.0)[CD/OL].[2012-01-05]. http://www. cochrane-handbook.org.
[8]Slim K,Nini E,Forestier D,et al. Methodological index for non -randomized studies(minors):development and validation of a new instrument[J]. ANZ J Surg,2003,73(9):712-716.
[9]谭道彩,梁立治,彭小萍.Ⅱb期宫颈癌的治疗[J].现代妇产科进展,1995,4(2):131-132.
[10]李玲,隋丽华,程丽坤,等.Ⅱb期子宫颈癌患者术前动脉插管化疗的十年观察[J].中华妇产科杂志,1989,24(1):37-39.
[11]蒋兆香,孙淑华,刘力,等.Ⅱb期宫颈癌不同治疗方法效果的比较[J].肿瘤防治研究,1988,25(4):311-312.
[12]陈曾燕,何爱琴. 87例Ⅱb期宫颈癌的手术治疗综合放疗和化疗[J].中国癌症杂志,1999,9(3):186-188.
[13]林玉珍,林肖玉.手术治疗Ⅱb期宫颈癌29例临床分析[J].陕西肿瘤医学,2001,9(4):277-278.
[14]赵营.手术综合放化疗治疗Ⅱb期宫颈癌观察[J].广州医药,2001,32(2):36-37.
[15]李秀华,冯梅,陈国英. 88例Ⅱb期宫颈癌临床治疗分析[J].福建医药杂志,2005,27(4):15-16.
[16]田桂兰.手术治疗Ⅱb期宫颈癌的疗效评价[J].第三军医大学学报,2006,28(7):738.
[17]盛群英,潘雪珍,刘力,等.手术加综合治疗与同步放化疗治疗ⅡB期宫颈癌的比较[J].华西医学,2009,24(12):3196-3197.
[18]栾彦,李冰.Ⅱb期宫颈癌同步放化疗结合手术治疗的疗效评价[J].中国临床研究,2010,2(5):65-66.
[19]魏东红,陈桂林,田俊,等.ⅡB期子宫颈癌治疗方法的探讨[J].中华肿瘤防治杂志,2010,17(11):857-860.
[20]王宁,魏丽春,李围围,等. 243例ⅡB期宫颈癌术前同期放化疗加根治术与根治性放疗同期化疗预后比较[J].中华放射肿瘤学杂志,2013,22(4):274-277.
[21]樊丽萍,赵麦娟,白煜,等.同期放化疗对Ⅱb期宫颈癌近期疗效的综合评价[J].内蒙古中医药,2013,32(25):24-25.
[22]王秀峰. 91例IIb期宫颈癌的治疗分析[D].天津:天津医科大学,2013.
[23]张楠.新辅助化疗在ⅡB期宫颈癌手术和放疗中的疗效分析[D].天津:天津医科大学,2011.
[24]杨治花,张自新,何剑莉,等.ⅡB期宫颈鳞癌不同方案同步放化疗与单纯放疗的疗效及毒副反应比较[J].宁夏医学杂志,2014,36(4):311-313.
[25]郑利枝,高连祥,刘阿秋,等.ⅡB期宫颈癌术前同步放化疗加根治术与根治性放疗同步化疗临床分析[J].内蒙古医学杂志,2014,46(3):325-326.
[26]李华. 85例手术治疗Ⅱb期宫颈癌临床分析[D].乌鲁木齐:新疆医科大学,2006.
[27]李青华.新辅助化疗联合手术治疗Ⅱb期宫颈癌的临床研究[J].中国医学创新,2011,8(30):40-42.
[28]周凤珍,周霞平,柯玮琳,等.术前静脉化疗联合手术治疗Ⅱb期宫颈癌的临床研究[J].中外医疗,2010,29(9):13-14,16.
[29]刘玉珠.新辅助化疗联合手术治疗ⅡB期宫颈癌的效果[J].广东医学,2008,29(9):1551-1552.
[30]Kasamatsu T,Onda T,Sawada M,et al. Radical hysterectomy for FIGO stage IIB cervical cancer:clinicopathological characteristics and prognostic evaluation[J]. Gynecol Oncol,2009,114(1):69-74.
[31]阳志军,陈艳丽,李力,等.不同治疗模式对ⅡB期宫颈癌患者预后和生活质量的影响[J].肿瘤防治研究,2014,41(9):1021-1025.
[32]Jensen PT,Groenvold M,Klee MC,et al. Longitudinal study of sexual function and vaginal changes after radiotherapy for cervical cancer[J]. Int J Radiat Oncol Biol Phys,2003,56(4):937-949.
[33]Sardi JE,Sananes CE,Giaroli AA,et al. Neoadjuvant chemotherapy in cervical carcinoma stage IIB:a randomized controlled trial[J]. Int J Gynecol Cancer,2002,8(6):441-450.
[34]Katsumata N,Yoshikawa H,Kobayashi H,et al. Phase III randomised controlled trial of neoadjuvant chemotherapy plus radical surgery vs radical surgery alone for stages IB2,IIA2,and IIB cervical cancer:a Japan Clinical Oncology Group trial(JCOG 0102)[J]. Br J Cancer,2013,108(10):1957-1963.
[35]朱卫国,李涛,韩济华,等.同期放化疗治疗局部晚期宫颈癌长期疗效观察[J].中国实用妇科与产科杂志,2010,26(11):853-855.
[本文编辑王昕]
The Prognosis of Different Treatment for StageⅡB Cervical Cancer:A Meta-analysis
CHEN Dan-dan,YANG Zhi-jun,LI Li. Department of Gynecological Oncology,Affiliated Tumor Hospital,Guangxi Medical University,Nanning 530021,China
【Abstract】Objective:To evaluate the effectiveness and safety of different treatments in stageⅡB cervical cancer. Methods:Databases including PubMed,EMBase,Medline,The Cochrane Library(Issue 12,2014),CBM,CNKI,VIP and WanFang Data were search. According to the inclusion and exclusion criteria,two reviewers identified literature,extracted data and assessed quality independently. Then meta-analysis was performed using RevMan 5.3 software. Results:Three RCTs,one prospective trials,seventeen case-control studies involving 2 486 patients were included. NACT group compared with RS group,survival has not yet found statistically significant difference,the intraoperative blood loss,operation time,lymph node metastasis rate and postoperative complications of the former is lower than the latter. The 5-years OS and the incidencerate of radioactive cystitis are not statistical differences between multimodality therapy of surgery and concurrent chemoradiation. The incidence rate of radioactive cystitis of the former is less than the latter. The multimodality therapy of surgery compared with radiotherapy,there are no statistical differences in 3-year OS and the rate of fistula formation,but the 5-year OS of the former higher than the latter,the rate of radioactive enteritis of the former is lower than the latter. The gastrointestinal reaction′s rate and hematological toxicity′s rate are lower in the radiotherapy alone group than the concurrent chemoradiation group. Conclusions:The multimodality therapy of surgery treatment of stageⅡB cervical cancer is the most effective treatment. Compared with RS,itcould reduce the intraoperative blood loss,operation time,lymph node metastasis rate and postoperative complications. Adverse reaction rate is lower than radiotherapy or concurrent chemoradiation. Therefore the multimodality therapy of surgery is more beneficial to improve the quality of life after treatment.
【Keywords】Evidence-based medicine;Meta-analysis;Uterine cervical neoplasms;Carcinoma;Therapy
通信作者:李力,E-mail:lili@gxmu.net.cn
Corresponding author:LI Li,E-mail:lili@gxmu.net.cn
收稿日期:(2015-09-26)

