术前压力管理对全麻苏醒期躁动的影响
李晓悦 董铁立
郑州大学第二附属医院 1)手术部 2)麻醉科 郑州 450014
术前压力管理对全麻苏醒期躁动的影响
李晓悦1)董铁立2)*
郑州大学第二附属医院 1)手术部 2)麻醉科郑州450014
【摘要】目的观察术前压力管理对全身麻醉患者苏醒期躁动发生率的影响。方法选择80 例成年全身麻醉下行择期腹腔镜胆囊切除或子宫切除患者,无精神病、麻醉和手术史。随机分为压力管理组(P 组) 和对照组(C 组) ,各40例。P 组利用术前访视掌握患者心理情况,施行压力管理, 向患者提供全身麻醉的客观存在和主观感受信息,帮助患者建立正确的心理防御机制。C 组仅做常规访视。记录诱导前(T0)、术毕(T1)、拔管时(T2)、拔管后5 min(T3)、拔管后l0 min(T4)各时段HR、MAP、SpO2,躁动评分,Ramsay镇静评分及苏醒时躁动发生率及程度。结果2组术后清醒时间、拔管时间和 SpO2均无差异。麻醉苏醒期患者的 HR、MAP 升高幅度 P 组比C组低(P<0.05)。P 组躁动发生率低于C 组 ,醒期躁动评分低于C 组,2组相比有差异有统计学意义(P<0.05)。结论手术前施行压力管理有助于降低全身麻醉患者苏醒期躁动的发生率。
【关键词】压力管理; 全身麻醉; 苏醒期; 躁动
全身麻醉苏醒期躁动较常见, 可引起神经、内分泌系统功能紊乱, 诱发高血压、心肌缺血, 心律失常等并发症。与麻醉药物特性、低氧、麻药残余作用、术后疼痛和术前心理压力有关[1-2]。压力管理是指采取一些方法来增强个体应对压力情境或事件,以及由此引起的负性情绪的能力,并针对由于压力而导致的个人身心不适的症状进行处理。本研究压力管理是指应用护理心理学原则,综合地给患者术前心理疏导,观察对麻醉苏醒期躁动的影响。
1资料与方法
1.1一般资料选择择期行食管癌根治术患者80例,本研究已经过本院伦理委员会同意,并与患者及家属签署知情同意书。随机将患者分为2组,各40例。ASAⅠ~Ⅱ级,年龄40~75岁,体质量50~80 kg。患者无精神病史、药物依赖史及无麻醉手术史。手术方式为腹腔镜胆囊切除或子宫切除。术前准备(1)术前访视,宣教手术的概况。(2)测试手术患者的压力反应,评估患者平日释放压力的方式。(3)纠正吸烟、饮酒、吃甜食等不良的减压方式。(4)介绍压力的表现和压力的关系。(5)教会床上放松的技巧,告知正确的减压方式。
1.2方法入室后连接多功能生命监护仪连续监测ECG、HR、MAP、RR和SpO2。建立静脉通道,局麻下行左桡动脉穿刺置管监测MAP。麻醉诱导:依次静脉注射咪达唑仑0.1 mg/kg、舒芬太尼0.3 μg/kg和顺阿曲库铵0.15 mg/kg。气管插管后行机械通气,潮气量8~10 mL/kg,通气频率12~14 次/min,氧流量1 L/min,维持PETCO235~40 mm Hg。麻醉维持:静脉泵注丙泊酚6 mg/(kg·h),每30 min间断静脉注射舒芬太尼0.6 μg/kg +顺阿曲库铵40 μg/kg。术毕前 15 min停止吸入异氟醚,并开启静脉自控镇痛泵,缝合皮肤后停止泵入丙泊酚。必要时静注新斯的明 0.02 mg/kg和阿托品 0.01 mg/kg, 以拮抗肌松药残留作用。达到以下指征时拔管: (1) 循环稳定, 自主呼吸恢复, 潮气量达8 mL/kg, 停止吸氧气5 min SpO2>95%,PETCO2<45 mmHg。(2)肌力恢复, 吞咽咳嗽反射恢复。(3)呼之能睁眼。拔管后观察10 min送入麻醉恢复室监护。记录诱导前(T0)、术毕(T1)、拔管时(T2)、拔管后5min(T3)、拔管后l0min(T4)各时段HR、MAP、SpO2,躁动评分,Ramsay镇静评分及苏醒时躁动发生率。本试验苏醒期观察时间为手术结束至拔管后10 min。苏醒期躁动定义为意识模糊、定向障碍,头部、四肢无目的运动、挣扎,不听从医生指令,面罩吸氧不配合。评分标准: 躁动评分[3]:0分:安静、合作。1 分:吸痰等刺激时肢体有运动。2 分:无刺激时也有肢体挣扎,但不要医护人员制动。3 分: 激烈头、肢体挣扎,需要多人按住。Ramsay 镇静评分: 1 分: 不安静、烦躁。 2分:安静、合作。3分:嗜睡,能听从指令。4分:睡眠状态,可唤醒。5分:呼唤反应迟钝。 6分:深睡状态,呼唤不醒。
1.3统计学方法采用SPSS软件数据进行统计学处理,计量资料采用t检验、计数资料及等级资料采用卡方检验和秩和检验。
2结果
2组患者年龄、性别比、体质量、手术时间及拔管时间(术毕至拔除气管导管)差异无统计学意义(P>0.05),见表1。与C组比较,P组T3、T4时MAP和HR升高(P<0.05),差异有统计学意义,见表2。与C组比较,P组躁动发生率、躁动评分升高(P<0.05),躁动后使用药物次数增多(P<0.05),差异有统计学意义,见表3。
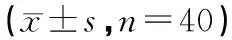
表1 2组患者一般情况的比较
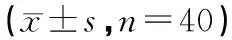
表2 2组患者MAP、HR、SpO2的比较
3讨论
术前对麻醉焦虑、恐惧的心理应激反应导致血浆肾上腺素和去甲肾上腺素浓度增高, 临床上出现血压增高、心率增快、心律失常等, 严重者可诱发高血压危象、心肌缺血、脑血管意外等并发症。同时与医务人员的合作性变差,躁动不安,痛阈降低,增加麻醉处理的困难与风险。以往有用丙泊酚注射,有用硬膜外镇痛来减少全麻后躁动、提高全麻苏醒期质量, 但增加了麻醉管理的难度。

表3 苏醒期躁动发生率及程度±s,n=40)
注:与C组相比,aP<0.05,bP<0.05
通过压力管理让患者能正视疾病,积极配合手术,正确对待麻醉苏醒期所出现的不适,有充分的心理准备来应对。生物- 心理- 社会医学模式在医学界提出后, 人的心理社会因素受到的广泛关注, 明确了心理、社会因素对疾病的预防、治疗和转归具有重要的影响,心理学干预在医学中的重要价值和地位得到肯定。心理学认为心理应激反应除与外界环境变化有关外,还取决于人对环境变化的感知与接受能力,正确的压力管理,能调整患者的身心状态,消除负性心理影响[4]。本组结果显示, 在术中麻醉平稳, 术后良好镇痛的相同条件下, 压力管理组多数患者在麻醉苏醒期拔管后情绪稳定, 安静面罩吸氧, 心率和血压平稳,苏醒期躁动发生率仅21% 。而对照组为40% ,其中有 5 例患者需静注丙泊酚控制躁动。说明术前有效的压力管理可减轻患者的焦虑程度,减轻苏醒期的恐惧、紧张情绪, 拔管后躁动发生率低,围手术期的神经、内分泌功能维持相对稳定, 术后镇静药和降压药的应用减少[5]。我们体会对患者施行压力管理应做好以下几方面工作:(1) 重视麻醉前访视, 通过体格检查,查阅病历,了解患者个体差异,基本情况及病情, 关注患者对麻醉的心理需要,建立良好的医患关系。(2)说明麻醉重要性,暗示麻醉的安全性和可逆性,适当介绍麻醉方法、过程、效果及麻醉苏醒期客观存在的不适,使患者有心理准备,争取患者的配合。(3)患者进入手术室至麻醉诱导前,继续心理暗示,让患者平稳地接受麻醉。(4)麻醉维持期保持患者呼吸、循环稳定。(5)在麻醉苏醒期,麻醉医生应继续给患者细心的治疗和关照, 拔管前、拔管后反复告诉患者手术已顺利完成,以消除患者恐惧、紧张情绪。符合拔管条件者可尽早拔掉气管导管。对苏醒期疼痛及导尿管刺激等引起的不适,及时镇静镇痛。
4参考文献
[1]倪新莉, 涂继善, 廖红.全身麻醉苏醒患者躁动原因调查分析[J].临床麻醉学杂志, 2001,17(2):100.
[2]姜乾金.医学心理学[M].北京:人民卫生出版社,2015,102.
[3]郭履平, 罗林丹, 陈北秀, 等.黛力新辅助心理辅导改善全麻术后苏醒期躁动的研究[J].吉林医学, 2010,31(21) : 3466.
[4]薛萍.预先告知不适感在患者全麻苏醒期的作用[J]. 中国当代医药, 2010,17(3):164-165.
[5]周达梅,徐应玲,姜忠翠,等. 全麻苏醒期患者躁动的观察和护理[J].护理实践与研究,2011,8(1):77-78.
(收稿2016-03-01)
*通讯作者:董铁立,tlddtl@163.com
【中图分类号】R614.2
【文献标识码】B
【文章编号】1077-8991(2016)03-0038-02

