B超评估慢性阻塞性肺病患者横膈功能和结构的价值
廖海红
(南华大学附属第二医院 超声医学科,湖南 衡阳 421001)
B超评估慢性阻塞性肺病患者横膈功能和结构的价值
廖海红
(南华大学附属第二医院 超声医学科,湖南 衡阳 421001)
目的 检测慢性阻塞性肺病(COPD)患者横膈结构和功能的正常值,以促进B超在COPD患者发生神经肌肉性呼吸衰竭诊断中的应用,以及在全身麻醉、机械通气和进行侵入性操作前(例如横膈EMG检查)识别高风险患者。方法50例诊断为COPD且FEV<70%的患者接受B超检查。分别在呼气末(Tmin)和最大吸气时(Tmax)采集了3幅图像。增厚比采用Tmax/Tmin计算,取平均值,再将结果与150名健康人比较。结果两侧膈肌厚度和增厚比组内和组间差异都没有统计学意义(COPD患者和正常人群);除严重空气潴留患者(残气量>200%)外,其左侧膈肌增厚比增高(P=0.005)。结论评价COPD患者是否合并有神经肌肉呼吸衰弱时,可以运用健康人正常值。B超可以评价COPD患者是否有神经肌肉疾病。
B超;慢性阻塞性肺病;横膈;针极肌电图
患者不明原因呼吸短促时,通常会接受针极肌电图(electromyography,EMG)和膈神经传导检测,以评估有无神经肌肉病变。膈神经传导实验和EMG都存在一定的局限性,可能产生假阳性和假阴性;且在某些情况下不能使用EMG,会产生气胸风险[1-2]。横膈超声是非侵袭性、可靠、费用低廉的诊断工具,随着便携式高分辨率仪器的出现,其运用越来越广泛[3]。目前对呼吸短促患者进行检查时,会常规进行横膈超声检查;这不仅提高EMG的安全性和准确率,也可以发现膈神经病变患者常见的肌肉萎缩和运动性下降[4]。
超声评估横膈结构和功能对慢性阻塞性肺病(chronic obstructive pulmonary disease,COPD)患者来说具有重要临床意义,可以用来评估可能并存的神经肌肉性呼吸障碍,尤其是在针刺EMG禁忌使用时,或无法精确定位病变肌肉时。但是临床医生在使用这项技术时,需要预先了解COPD患者膈肌厚度和收缩性的正常值[5-6]。
目前关于COPD患者横膈结构和运动的研究较少,大多数超声研究都采用M型超声,只评价横膈运动,但不评估肌肉结构[7]。本研究采用B超检测横膈结构和功能,测定膈肌厚度及其呼吸过程中的增厚比,旨在通过测量COPD患者膈肌厚度和收缩性,为膈肌超声以及超声引导下EMG提供有价值参数,并协助诊断高风险患者神经肌肉疾病。
1 资料与方法
1.1 研究对象
从肺功能实验室招募符合入选标准并同意参加本次实验的COPD患者。入选标准:第1秒用力呼气量(FEV1)<70%以及符合COPD临床诊断。根据美国胸科协会-欧洲呼吸病协会气道梗阻严重度分类标准,中度以上气道梗阻COPD患者被纳入试验[8]。此外,本研究还分析了严重空气潴留患者,其定义是功能余气量>200%。150名本院健康体检志愿者作为对照组。
1.2 超声检测方法
运用手提式超声仪(Logiq E,GE)及8-13-mHz线阵探头对所有患者进行B超检查。患者取仰卧位,超声仪置于胸壁靠近腋前线位置,朝向肋下缘。将超声仪横跨/垂直于两肋,可见横膈;其超声表现是肋间肌深面,由两层高回声结缔组织层包裹起来的低回声肌肉层(壁层胸膜和腹膜)(附图)。将电子卡尺置于高回声结缔组织层内测量膈肌厚度。通过计算3个不同图像得出呼气末膈肌厚度的平均值以及功能残气量。类似地,通过计算3个不同图像得出最大吸气时膈肌厚度的平均值以及肺总容量。用最大吸气时膈肌平均厚度与呼气末膈肌平均厚度之比,或肺总容量与功能残气量之比得到增厚比(附图)。健康人群来的呼气末膈肌平均厚度或功能残气量>0.14 cm,增厚比>1.2。
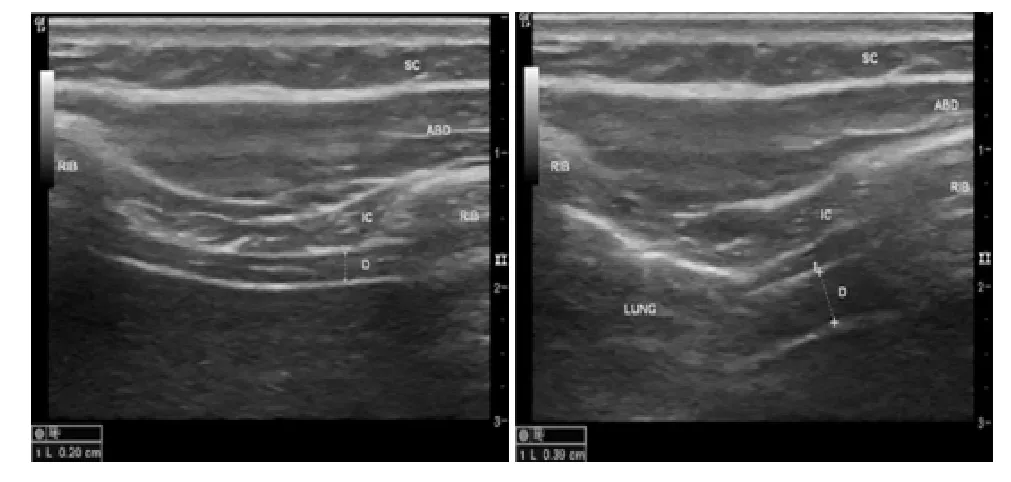
附图 超声检测患者横隔
1.3 统计学方法
运用SPSS 19.0统计软件进行数据分析。运用t检验分析所有COPD患者和健康人群膈肌平均厚度和增厚比的差异。运用方差分析比较COPD患者和空气潴留患者差异。P<0.05为差异具有统计学意义。
2 结果
本研究共纳入了50例COPD患者和150名健康志愿者。实验组和对照组受试者人口学统计资料见表1。COPD患者和健康志愿者膈肌厚度和增厚比见表2。
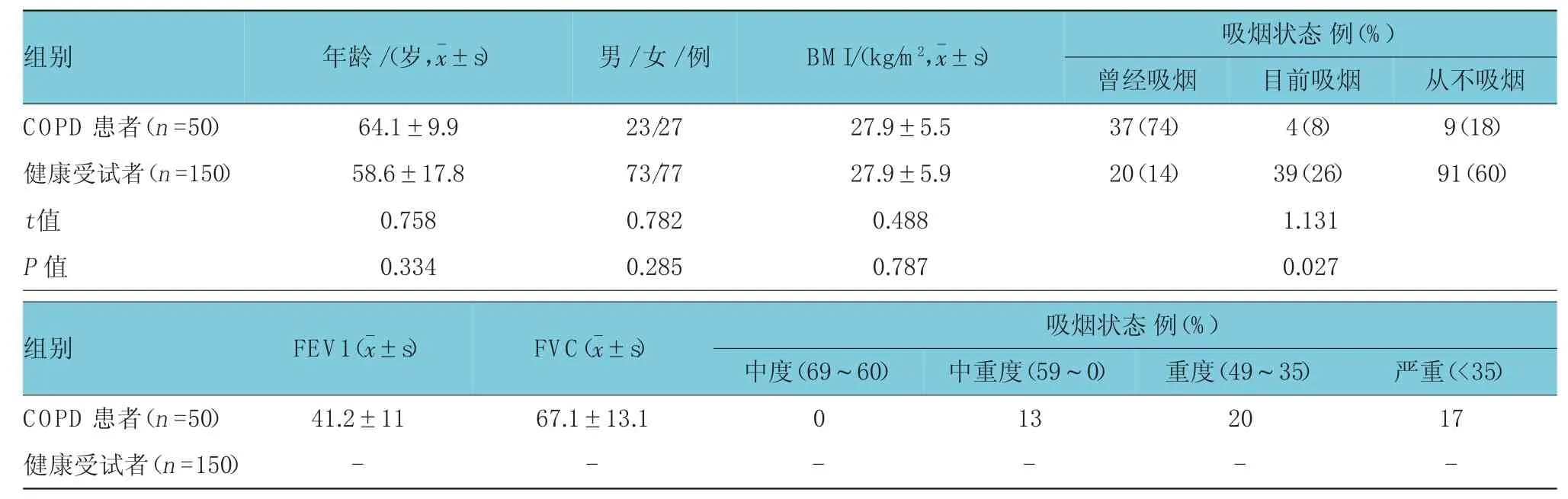
表1 COPD患者和健康受试者人口统计学特征比较
表2 COPD患者和健康受试者膈肌厚度和增厚比比较 (±s)
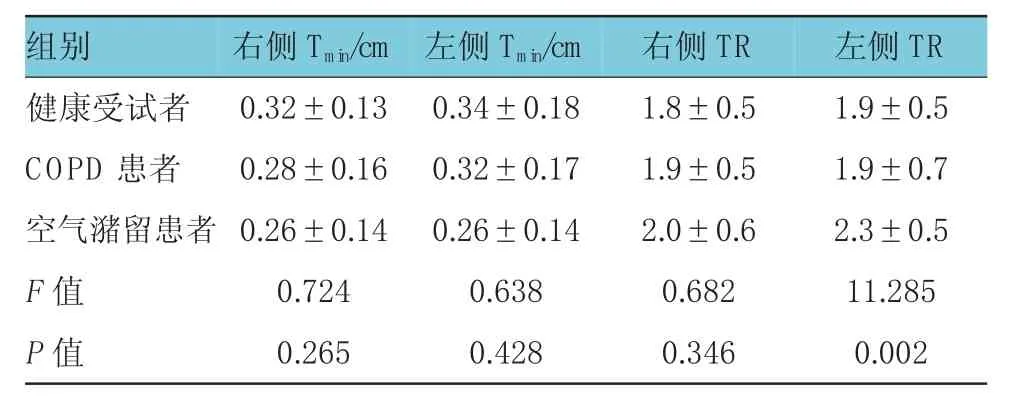
表2 COPD患者和健康受试者膈肌厚度和增厚比比较 (±s)
注:Tmin=吸气末端或功能残气量时膈肌平均厚度;TR=厚度比(最大呼气时或全肺量时膈肌平均厚度/功能残气量时膈肌平均厚度)
组别 右侧Tmin/cm 左侧Tmin/cm 右侧TR 左侧TR健康受试者 0.32±0.13 0.34±0.18 1.8±0.5 1.9±0.5 COPD患者 0.28±0.16 0.32±0.17 1.9±0.5 1.9±0.7空气潴留患者 0.26±0.14 0.26±0.14 2.0±0.6 2.3±0.5F值 0.724 0.638 0.682 11.285P值 0.265 0.428 0.346 0.002
两侧膈肌厚度和增厚比组内和组间差异均没有统计学意义(COPD患者和健康志愿者);3组受试者左侧膈肌增厚比经方差分析显示,差异存在统计学意义(F=11.285,P=0.002),LSD-t检验后表明,严重空气潴留患者(残气量>200%)左侧膈肌增厚比高于(P=0.014,0.016)健康志愿者和COPD患者,而健康志愿者和COPD患者间差异无统计学意义。
3 讨论
从20世纪60年代起,临床医生就采用超声评估横膈结构和功能,主要是运用M超声评估横膈运动[9]。近些年来,随着技术不断进步和图像分辨率提高,B超得到了越来越多的应用。超声携带轻便,尤其适用于ICU室。此外,超声还具有低成本、禁忌证少的优点[10]。与其他评估横膈功能的检查方法比较,超声比胸片和荧光透视检测更有优势;胸片和荧光透视检测假阳性率和假阴性率结果较高;而且经横膈压力测量是侵入性的检查,会让患者感到不舒适,并且只适用于双侧麻痹患者。EMG检测虽然有效,但EMG增加肺过度膨胀和气胸的发生风险,COPD患者一般不主张EMG检测。以往有研究采用B超检查20~83岁健康志愿者膈肌后发现膈肌平均厚度是0.33 cm,正常值下限(95%)是0.15 cm;当肺达到总气量时,膈肌厚度至少增加20%,两侧膈肌厚度差能达到0.33 cm[11]。
一般认为,中度COPD患者横膈会发生代偿性肥大,严重空气潴留患者膈肌收缩性会受损;这是由于肌肉移位以及随后肌肉纤维长度—张力变化导致增厚比下降。与这一观点不一致的是,本研究发现COPD患者膈肌厚度和收缩性与正常人相近,TOPELI等[12]研究也发现COPD患者横膈结构和功能以及呼吸活动与健康志愿者差异无统计学意义。
本研究证实评估COPD患者是否合并神经肌肉呼吸衰竭时,膈肌厚度和增厚比的正常值适用于COPD患者,这一结论为后续评估提供了标准,增加了非侵入性检查的效力。比如PODNAR等[13]采用膈神经传导实验检测区分COPD引发的呼吸衰竭和神经肌肉疾病,其研究以20例COPD患者和29名健康人作为研究对象,结果发现COPD患者膈神经传导时间更长,振幅更大;这能够鉴别诊断COPD患者与膈肌神经肌肉疾病患者。利用这些非侵入性膈肌检查参数,临床医生可以不依靠EMG诊断神经肌肉疾病,尽管仍需进一步区分引起神经肌肉疾病的原因是肌肉病变还是神经病变引起。
本组患者均取仰卧位主要有2个原因。首先,仰卧位抵消了重力对横膈运动的影响,提高检查敏感性,以便能检测到坐位和站立位无法探测到的细微呼吸减弱变化。其次,必要时,仰卧位也可以进行EMG检查。因此,为了保持一致性,所有患者检查时均取仰卧位。目前尚未见关于比较仰卧位、坐位和站立位B超膈肌功能检测结果差异的研究报道,本课题组正着手对这一课题进行研究分析。
膈肌B超在呼吸衰竭诊断中的应用已经有很多年历史了,由于膈肌B超操作简便,近几年来这项技术已越来越得到广泛使用。GOTTESMAN等[14]运用B超比较了12例膈肌麻痹患者和15名健康人,发现膈肌麻痹患者的膈肌厚度减少且增厚比发生变化。SUMMERHILL等[15]研究了16例膈神经病变患者的膈肌厚度,随访了60个月。发现有11例患者在14个月之后恢复了功能,而恢复未功能患者膈肌没有发生增厚。DE BRUIN等[16]研究了杜氏肌营养不良症男性患儿膈肌厚度和增厚比,发现这些患儿膈肌厚度增加,这可能提示患者膈肌假性肥大且收缩性降低。这些研究表明,B超不仅可以用于诊断,还可以用于监测疾病的功能恢复。
据笔者所能查阅到的文献,国内尚未见采用B超评价COPD患者横膈结构和功能的研究报道。国外PAULIN等[17]采用B超评估COPD患者的横膈运动及其与劳力性呼吸困难的关系,并与健康人群进行了对比,其研究共纳入了54例COPD患者和20名健康人。经过6min行走测试后,发现COPD患者横膈运动更小(36mm vs 46mm)。然后PAULIN等又分别分析了横膈运动性不同患者(大于和小于34mm)的差异;那些横膈运动较小患者行走距离较短,且容易发生呼吸困难。该研究表明横膈运动功能受损与呼吸功能以及患者主观感受相关。其他一些学者利用其他检查方法也发现,COPD患者横膈运动性下降与一些功能性检查改变有关,这些检查包括肺功能测试、6min步行测试和PaCO2等。相反,GORMAN等[18]运用M型超声比较了10例严重COPD患者和10名健康人肺过度膨胀时,膈肌长度和收缩能力,尽管结果发现COPD患者在功能余气量时膈肌长度缩短;但是依据潮式呼吸时横膈运动并不能区分COPD患者和健康人。本研究表明COPD患者有横膈功能障碍,反映出肺过度膨胀之后膈肌运动受损,而非收缩性生理改变。
本研究还发现严重空气潴留COPD患者左侧膈肌增厚比增加,表明该侧膈肌收缩性提高。但是这一发现的临床意义还不明确,可能只能代表少部分患者。一些学者比较了健康人群两侧膈肌运动,发现两侧膈肌运动变化很大;这支持了ALEXANDER的“经验法则”,即膈肌两侧不均等运动是常见的,通常没有意义,除非一侧的运动至少是另一侧的2倍,这些研究没有运用B超,所以无法评价横膈的收缩性。但观察到的膈肌运动变化或许可以反映收缩性变化。但由于这些研究的样本量都很小,未来还需进一步研究阐明这种现象的原因。
本研究主要目的是检测COPD患者横膈结构和功能的正常值,以促进B超在COPD患者发生神经肌肉性呼吸衰竭诊断中的应用,以及在全身麻醉、机械通气和进行侵入性操作前(例如横膈EMG检查)识别高风险患者。总之,COPD患者和健康人群膈肌厚度下限 以及肺活量时膈肌增厚程度是相似的,这表明以往研究发现的横膈病变B超指标(厚度<0.15 cm或增厚比<1.2)同样适用于COPD患者,B超能够评价疾病功能恢复,监测COPD不同治疗方法和干预手段的疗效。
[1]庄立,汤晓芙,樊东升,等.健康人膈肌肌电图初探[J].中国神经精神疾病杂志,2002,28(2):136-137.
[2]NOVIKOV A,HOLZER H,DESIMONE RA,et al.Diaphragmatic Amyloidosis Causing Respiratory Failure:A Case Report and Review of Literature[J].Case Rep Oncol Med,2015,2015:917157.
[3]李茂强.影像学诊断横膈升高的临床价值[J].世界最新医学信息文摘(电子版),2013(26):137-137.
[4]UMBRELLO M,FORMENTI P.Ultrasonographic assessment of diaphragm function in critically Ill subjects[J].Respir Care,2016, 61(4):542.
[5]FRANCIS C A,HOFFER J A,REYNOLDS S.Ultrasonographic Evaluation of Diaphragm Thickness During Mechanical Ventilation in Intensive Care Patients[J].Am J Crit Care,2016,25(1):e1-8.
[6]NODA Y,SEKIGUCHI K,KOHARA N,et al.Ultrasonographic diaphragm thickness correlates with compound muscle action potential amplitude and forced vital capacity[J].Muscle Nerve,2016, 53(4):522-527.
[7]UMBRELLO M,FORMENTI P,LONGHI D,et al.Diaphragm ultrasound as indicator of respiratory effort in critically ill patients undergoing assisted mechanical ventilation:a pilot clinical study[J].Crit Care,2015(19):161.
[8]PELLEGRINO R,VIEGI G,BRUSASCO V,et al.Interpretative strategies for lung function tests[J].Eur Respir J,2005,26(5): 948-968.
[9]SARWAL A,WALKER F O,CARTWRIGHT M S.Neuromuscular ultrasound for evaluation of the diaphragm[J].Muscle Nerve, 2013,47(3):319-329.
[10]JUNG B,MOURY PH,MAHUL M,et al.Diaphragmatic dysfunction in patients with ICU-acquired weakness and its impact on extubation failure[J].Intensive Care Med,2016,42(5):853-861.
[11]BOON A J,HARPER C J,GHAHFAROKHI L S,et al. Two-dimensional ultrasound imaging of the diaphragm:quantitative values in normal subjects[J].Muscle Nerve,2013,47(6): 884-889.
[12]TOPELI A,LAGHI F,TOBIN M J.The voluntary drive to breathe is not decreased in hypercapnic patients with severe COPD[J].Eur Respir J,2001,18(1):53-60.
[13]PODNAR S,HARLANDER M.Phrenic nerve conduction studies in patients with chronic obstructive pulmonary disease[J].Muscle Nerve,2013,47(4):504-509.
[14]GOTTESMAN E,MCCOOL F D.Ultrasound evaluation of the paralyzed diaphragm[J].Am J Respir Crit Care Med,1997,155 (5):1570-1574.
[15]CRAUSMAN R S,SUMMERHILL E M,MCCOOL F D.Idiopathic diaphragmatic paralysis:Bell's palsy of the diaphragm[J]. Lung,2009,187(3):153-157.
[16]DE BRUIN P F,UEKI J,BUSH A,et al.Diaphragm thickness and inspiratory strength in patients with Duchenne muscular dystrophy[J].Thorax,1997,52(5):472-475.
[17]PAULIN E,YAMAGUTIW P,CHAMMAS M C,et al.Influence of diaphragmatic mobility on exercise tolerance and dyspnea in patients with COPD[J].Respir Med,2007,101(10):2113-2118.
[18]GORMAN RB,MCKENZIE DK,BUTLER JE,et al.Diaphragm length and neural drive after lung volume reduction surgery[J]. Am J Respir Crit Care Med,2005,172(10):1259-1266.
(张西倩 编辑)
B ultrasound assessment of diaphragm structure and function in patientsw ith COPD
Hai-hong Liao
(Department of Medical Ultrasonography,the Second Affiliated Hospital,University of South China, Hengyang,Hunan 421001,China)
ObjectiveTo establish normal values of diaphragmatic structure and function in patients with COPD as a means of facilitating the use of B-mode ultrasound as a diagnostic tool in the evaluation of neuromuscular respiratory failure in patients with COPD and in the identification of high-risk patients prior to general anesthesia, mechanical ventilation,or invasive procedures such as needle electromyography(EMG)of the diaphragm.MethodsFifty patients with COPD and FEV<70%underwent B-mode ultrasonography.Three images were captured both at the end of expiration(Tmin)and atmaximal inspiration(Tmax).The thickening ratio was calculated as Tmax/Tmin,and each set of values was averaged.The findings were compared with a database of 150 healthy control subjects.ResultsThere was no significant difference in diaphragm thickness or thickening ratio between two sides of diaphragm in each group (control subjects or patientswith COPD)or between the two groups,with the exception of the subgroup with severe air trapping(residual volume>200%),in which the only difference was that the thickening ratio was higher on the left(P=0.0045).ConclusionsFor evaluation of coexisting neuromuscular respiratory weakness in patients with COPD,the value of the same index established from healthy control subjects can be served as the baseline for comparison.This knowledge expands the role of ultrasound in evaluation of neuromuscular disease in patientswith COPD.
B-mode ultrasound;chronic obstructive pulmonary disease;diaphragm;EMG
R 730.41
A
10.3969/j.issn.1005-8982.2017.07.028
1005-8982(2017)07-0125-04
2016-11-10

