3D打印技术辅助下微创内固定治疗骨盆前环骨折
陈 龙,汪国栋,刘曦明,蔡贤华,钟炎军
随着交通业、建筑业等迅猛发展,高能量暴力损伤所致的骨盆骨折发生率逐年提高。若不及时治疗,会出现较高的致死、致残率。传统的切开复位内固定术是治疗骨盆前环骨折的“金标准”,可直视下解剖复位,临床疗效较满意。然而该手术方式存在周围软组织的相对损伤以及术中出血量大等缺点[1]。在骨科临床工作中,个体化、精准化是骨科的一个重要方向,既往术前只能通过X线平片、CT扫描、MRI成像等影像学资料进行手术分析及预计手术方式。但这些影像学资料在拍摄时的一些不可控因素及在反映病变位置、严重程度和解剖学畸形方面缺乏精准性和直观性[2]。若仅靠手术医生的经验及术中所见的具体情况,对病变部位判断的偏差可能直接影响手术的安全性和手术效果。因此,术前精准的手术部位定位及严密的手术方案设计是设计个体化的必要途径。2014年笔者科室建立数字骨科实验室,结合3D打印技术,优化术前设计,扩大了采用单一手术入路的适应证,在有效复位与固定的同时,进一步减少了手术创伤及并发症的发生。本文回顾性分析2014年1月—2017年2月笔者科室采用3D打印技术辅助手术治疗骨盆前环骨折且获得门诊随访的42例患者资料,探讨3D打印技术在骨盆前环骨折手术治疗中的应用价值。
临床资料
1 一般资料
本研究共纳入42例患者,男性23例,女性19例;年龄21~68岁,平均年龄为44.2岁。致伤原因:交通伤21例,高处坠落伤15例,其他伤6例。合并伤:急性颅脑损伤5例,泌尿系统损伤3例,胸部损伤7例,上肢骨折4例,髂骨骨折3例,下肢骨折7例,腰骶干损伤6例。根据骨盆前环手术方式不同分为2组:3D打印技术辅助下微创内固定治疗骨盆前环骨折(A组)27例,男性15例,女性12例;传统切开复位内固定治疗骨盆前环骨折(B组)15例,男性8例,女性7例。根据Tile分型标准均符合TileB、C型,其中A组:B2型12例,B3型8例,C型7例;B组:B2型8例,B3型3例,C型4例。后环损伤中,所有患者均属于骶骨DenisⅠ、Ⅱ型骨折,且为侧方压缩型骨折。两组患者的性别、年龄、致伤原因、骨折分型、受伤至手术时间等比较差异均无统计学意义(P>0.05),具有可比性,见表1。本研究已获得医院伦理委员会批准,所有患者均同意并签署知情同意书。

表1 A组与B组术前一般资料比较(例,
2 纳入标准和排除标准
纳入标准:属于Tile B、C型骨盆骨折且前环需手术者。排除标准:(1)开放性骨盆骨折;(2)前后环进针点区域骨折者;(3)合并耻骨联合分离者;(4)合并严重心血管疾病、肝肾功能不全、凝血功能不全等基础疾病者,或合并有血管损伤、神经症状者;(5)无法在2周内行手术治疗者;(6)重度骨质疏松患者;(7)失访或随访时间<6个月者。
3 手术治疗
3.1术前处理及检查 5例急性颅脑损伤患者在急诊科、神经外科住院或经会诊系统治疗至生命体征平稳。7例胸部损伤均未行手术治疗;3例尿道损伤患者请泌尿外科专科会诊治疗。患者生命体征平稳后积极完善相关术前检查,明确诊断及损伤情况。对于半骨盆环旋后畸形的患者,入院即接受患侧股骨髁上牵引(合并同侧股骨骨折改行胫骨结节牵引),牵引持续至手术当天,牵引重量为6~8kg。手术开始前0.5~2h 给予抗生素,预防感染。
3.2骨盆虚拟模型构建及快速成型打印 采集3D打印组患者骨盆骨折薄层(1.0mm)CT扫描数据,以医学数字成像(digital imaging communication in medicine,DICOM) 格式导入Mimics14.0软件( Materialise公司、比利时) 中进行3D重建,获得骨折的3D模型,观察骨折损伤情况,将虚拟骨块行团块划分,在计算机上模拟手术复位,了解骨折块复位方式、移动距离、旋转角度等,尤其是术中复位的要点及难点。将DICOM格式扫描数据转化为STL格式文件,导入MakerBot Replicator 2 3D打印机(MakerBot 公司、美国) 中,调整打印方位并打印出1∶1比例的实物骨折模型。
3.3个性化手术 设计去除3D模型骨块间支撑,分离骨块,直观立体的了解骨折内部情况,模拟手术复位,拟定手术入路及内固定方式。其中,A组患者中10例拟定经髂腹股沟入路有限切开重建板内固定术,17例利用3D导板逆行前柱螺钉进行固定;A组所有患者术前通过打印的骨盆模型预先测量重建板长度、弧度及制作3D导板。B组患者中15例采用髂腹股沟入路有限切开重建板或逆行前柱螺钉内固定术。
3.4手术方法 (1)3D打印技术辅助下有限切开复位重建板内固定手术方法:患者仰卧、屈髋、屈膝位。对于耻骨支低位骨折者,从近耻骨联合上方约2cm横行切开3~5cm,注意保护精索或子宫圆韧带,剥离软组织,显露耻骨联合及耻骨上支。此显露区相当于髂腹股沟入路的内侧窗,无需解剖股动静脉,将其连同软组织向外侧牵开。对于耻骨支高位骨折者,除上述切口外,自髂前上棘沿髂嵴向外侧切开4~5cm,沿髂骨内板做骨膜下剥离;用剥离器沿髋臼前缘向耻骨上支方向打通形成"隧道"。术前在3D打印骨盆模型上提前将重建钢板塑形消毒后,放置于髋臼前壁至耻骨上支处,在钢板两侧分别拧入2~3枚螺钉固定。安放钢板时紧贴髂骨和耻骨的骨膜进行,其上方的耻骨梳韧带有效保护了髂血管及"死亡冠"动脉的安全。双侧耻骨上支骨折行双侧固定。(2)3D导板辅助下逆行前柱螺钉内固定手术方法:参照3D打印模型通过提拉或者按压复位骨折断端,3D导板术前消毒,从近耻骨联合上方约2cm横行切开3~5cm,显露骨折断端,复位后临时固定。将术前备好的3D导板固定在耻骨结节区域,导针沿着导板方向钻入,透视确定骨折复位良好、内固定位置良好、螺钉未进入关节腔后,在切口留置引流管,关闭切口。(3)传统切开复位内固定重建板内固定手术方法:在耻骨联合上缘2cm,沿骨折断端方向做合适长度切口,充分显露骨折断端直视下复位,用复位钳或克氏针临时固定。根据骨折类型折弯重建板,依次钻孔、测深、拧入合适长度螺钉。透视见内固定位置、长度可。(4)传统切开复位逆行前柱螺钉内固定手术方法:在耻骨联合上缘2cm,沿骨折断端方向做4~6cm小切口,直视下复位,用复位钳或克氏针临时固定。对于耻骨支低位骨折者,进针点靠近耻骨联合处;对于耻骨支高位骨折者,进针点靠近耻骨结节处。在C型臂透视机透视监测下,钻入克氏针,透视见克氏针穿过骨折断端,且避开髋关节,未进入盆腔,即可拧入合适长度空心螺钉,全层缝合切口。(5)其他部位的骨折同期或分期进行。
3.5术后治疗及随访方法 术后预防性应用抗生素。术后第2天换药复查标准前后位、入口位、出口位及CT三维重建。服用利伐沙班预防深静脉血栓形成,伤口隔日换药,术后14d视伤口愈合情况拆线。出院后嘱患者术后1、2、3、6、12个月门诊复查,视骨折愈合情况指导患者功能锻炼及下地负重时间。
4 观察指标
观察手术时间、术中出血量等指标评价术中情况。末次随访时,骨盆复位质量:通过术后复查的骨盆X线片及CT平扫和三维重建图片,确认骨盆复位情况等。骨盆骨折复位质量采用Matta标准[3]评定:(1)优:骨盆骨折断端最大移位≤4mm;(2)良:骨盆骨折断端最大移位在4~10mm;(3)可:骨盆骨折断端最大移位在11~20mm;(4)差:骨盆骨折断端最大移位>20mm。末次随访时骨盆功能采用Majeed功能评分[4],根据患者术后疼痛、站坐、工作情况及性生活,分为优85~100分、良70~84分、可55~69分、差<55分。术后并发症包括早期并发症(如疼痛、伤口愈合情况、神经刺激症状等)和远期并发症(包括异位骨化及创伤性关节炎等)。
5 统计学分析
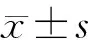
结 果
42例患者均得到门诊随访,随访时间3~16个月,平均12.7个月。6例术前合并腰骶干损伤患者,术后2~6个月5例痊愈,1例缓解。3例泌尿系统感染的患者,末次随访时已痊愈。3D打印技术辅助下微创内固定治疗骨盆前环骨折(A组)治疗骨盆前环手术时间明显缩短、出血量显著减少,明显优于传统切开复位内固定治疗骨盆前环骨折(B组)(P<0.05),见表2。术后骨折复位质量按骨盆Matta评分标准[3]评定:A组优20例,良4例,可3例,优良率88.89%;B组优12例,良2例,可1例,优良率93.33%。末次随访时按Majeed评分标准[4]评定疗效:A组优21例,良3例,可3例,优良率88.89%;B组优9例,良3例,可3例,优良率80.00%。两组患者骨折复位质量和疗效比较差异均无统计学意义(P>0.05),见表3。随访期间A组有1例出现螺钉松动;B组有2例前环出现长期疼痛,3例由于过度肥胖,切口脂肪液化出现感染,经过局部清创缝合后愈合;无1例患者发生骨折不愈合、医源性神经血管损伤等并发症。A组患者术后并发症发生率与B组比较差异有统计学意义(P<0.05),见表3。42例骨盆后环损伤均采用透视机辅助下经皮骶髂螺钉内固定治疗,3例患者合并髂骨骨折,采用经髂腹股沟入路切开复位接骨板内固定治疗,1例股骨颈骨折采用闭合复位髓内钉固定,3例股骨干骨折、3例胫腓骨骨折及4例上肢骨折均采用切开复位接骨板内固定,末次随访骨折愈合良好。典型病例见图1。

表2 A组与B组骨盆前环手术时间、 术中出血量比较

表3 A组与B组术后并发症发生数、术后Matta骨盆骨折 复位评分、末次随访Majeed功能评分比较[n(%)]
术后并发症发生率A组与B组比较:χ2=4.71,P<0.05,差异有统计学意义;术后Matta骨盆骨折复位评分优良率A组与B组比较:χ2=0.01,P>0.05,差异无统计学意义;末次随访Majeed功能评分优良率A组与B组比较,χ2=0.11,P>0.05,差异无统计学意义
讨 论
高能量暴力伤所致的不稳定型骨盆骨折的致死率高达8%[5]。由于骨盆后环区域为人体承重的“中转站”,占骨盆稳定性的60%,因此,对骨盆后环损伤的治疗原则及方式无明显争议。关于骨盆前环损伤,一般认为单纯耻骨支骨折极少需手术治疗,除非移位>2cm[3];但耻骨支骨折不愈合的情况并非少见,近髋臼的耻骨支骨折已被证实预后较差[6];对老年人而言,考虑长期卧床及功能较差带来的并发症,常建议手术治疗[7]。TileB型骨盆骨折属于部分稳定型骨盆骨折,因此是否需前后联合固定,还存在争议。有学者[8-9]认为,骨折移位<1cm者可予以非手术治疗。但非手术治疗会带来压疮、坠积性肺炎、功能活动差等并发症,且随着人口老龄化的推进及患者对于术后生活质量的要求逐渐提高,有学者提出疼痛及活动受限可作为手术指征,通过采取手术方法使患者尽早的生活自理[10-11]。
对于骨盆前环骨折的固定方法包括外固定支架固定、钢板内固定、“内置支架”固定、耻骨支髓内钉固定等。虽然外固定支架能有效快速地稳定骨盆达到缓解疼痛等目的,但易出现钉道感染,且术后无法早期功能锻炼。传统的经髂腹股沟入路切开复位内固定术手术创伤大,对钢板塑形要求高,手术操作复杂,并发症多,且沿骨盆界限放置有螺钉穿入髋关节内或损伤股神经和股血管等严重并发症发生的危险[12]。计算机辅助导航技术可解决上述问题,但该技术较复杂,学习时间长,设备价格昂贵,基层医院推广困难[13]。

图1 患者男性,44岁,交通事故致TileB2.1型骨盆骨折。a、b.术前X线片及CT三维重建示左侧耻骨支粉碎性骨折,左侧骶骨骨折(Denis II区);c.术前打印3D模型,模拟复位及提前预弯重建钢板;d.骨盆前环耻骨支高位骨折可采用沿髂前上棘至髂嵴的斜切口和耻骨结节向外的横切口,分别长约4cm、8cm,建立骨膜下隧道,重建钢板塑形后,钻孔测深拧入合适长度螺钉;e.术后切口照,骨盆前环两处切口分别长约10cm、5cm;f.术后1月复查示骨折复位质量优;g.术后6月复查X线片示骨折愈合良好;h.术后6个月按Majeed评分标准评定疗效为优
随着医疗水平的进步及患者对手术预期值的提高,如何术前更加准确的对骨折进行判断、术中缩短复位及重建板的植入时间、减少术中出血量及术后并发症等问题逐渐引起关注。近年来,计算机数字化三维重建技术为现代骨科手术提供新的辅助手段,使骨科手术精确化、个性化的术前设计成为可能,实现了从虚拟模拟到现实模拟的跨越。3D打印技术最早用于工业,后逐渐用于骨科,如骨缺损、骨肿瘤等治疗[14]。本研究中,部分患者采用数字化及3D打印技术辅助微创治疗骨盆前环骨折,得到了良好的手术效果,3D打印组患者术后复位质量评分优良率达88.89%,与传统的切开复位内固定相比无明显统计学意义;且3D打印组通过优化的术前设计选择合适的手术入路、内固定方式、内固定物的放置及型号等,缩短了手术时间及术中出血量,明显优于对照组(P<0.05)。除此之外,骨盆前环区域脂肪垫较厚,传统切开复位内固定术后容易出现脂肪液化,且术中出血量较多容易导致会阴部及阴囊区的血肿,对术后恢复造成影响。本研究中,A组术后并发症发生率显著低于B组,且差异有统计学意义。Bagaria等[15]、王锋等[16]在术前应用3D打印技术制作了骨盆髋臼模型,在模型上行预手术,完善术前设计,也取得了满意的效果。
研究表明[17],利用3D打印技术打印出骨折部位的三维模型,可在术前对骨折有详尽和全面的了解并作出精准的诊断和分型,也可在模型上实施模拟手术过程,如骨折复位、选择合适的内固定物、预弯塑形钢板、确定螺钉长度及方向等,通过模拟手术选择不同的手术方法及调整手术策略,制定出最佳个体化手术方案,减少手术失误,减少术中透视时间,缩短手术时间,减少术中出血量,同时也可使手术助手明确手术思路,更好的辅助手术。
虽然3D打印技术是一种新型的快速成型技术,但骨科个性化的3D打印技术还存在以下缺点:(1)打印设备价格从数万元到上千万元不等;(2)应用3D打印技术实现骨折模型还原重建及设计制作个体化手术导板均对3D打印机有较高的精准性;(3)3D打印技术完成术前规划,但患者改变体位、搬运等活动后导致术中与3D打印骨盆模型出现偏差;(4)3D打印1∶1模型耗时较长,可能影响最佳手术时机;(5)对于3D导板的使用,术中需达到良好的复位,若复位不良会导致钉道的偏移,增加手术风险,需改行切开复位内固定。
综上所述,术前规划可尽可能缩短术中复位时间,国际内固定研究学会推荐常规术前规划是在术前X线片及平面纸上进行,术中实际复位情况常与平面规划相差甚远。而3D打印技术可制作出骨折部位物理模型,提供逼真的术前模拟环境,术者可尝试不同手术方法,从而选择最佳的个体化手术方案,减少术中失误,大大降低了手术创伤,具有临床意义。
[1] 陈龙,汪国栋,刘曦明.骨盆前环骨折的研究进展[J].中国矫形外科杂志,2017,25(6):524-526.
[2] Rengie F,Mehndiratta A,Tengg-Kobligk H,et al.3D printing based on imaging data:review of medical applications[J].Int J Comput Assist Radiol Surg,2010,5(4):335-341.
[3] Matta JM.Indications for anterior fixation of pelvic fractures[J].Clin Orthop Relat Res,1996,(329):88-96.
[4] Majeed SA.Grading the outcome of pelvic fractures[J].J Bone Joint Surg(Br),1989,71(2):304-306.
[5] Holstein JH,Culemann U,Pohlemann T.What are predictors of mortality in patients with pelvic fractures[J].Clin Orthop Relat Res,2012,470(8):2090-2097.
[6] Steinitz D,Guy P,Passariello A,et al.All superior pubic ramus fractures are not created equal[J].Can J Surg,2004,47(6):422-425.
[7] Koval KJ,Aharonoff GB,Schwartz MC,et al.Pubic rami fracture: a benign pelvic injury[J].J Orthop Trauma,1997,11(1):7-9.
[8] Hagen J,Castillo R,Dubina A,et al.Does Surgical Stabilization of lateral compression-type pelvic ring fractures decrease patients’ pain,reduce narcotic use,and improve mobilization[J].Clin Orthop Relat Res,2016,474(6):1422-1429.
[9] Gaski GE,Manson TT,Castillo RC,et al.Nonoperative treatment of intermediate severity lateral compression type 1 pelvic ring injuries with minimally displaced complete sacral fracture[J].J Orthop Trauma,2014,28(12):674-680.
[10] Lefaivre K,Padalecki J,Starr A.What constitutes a young burgess lateral compression-I pelvic ring disruption: a description of computed tomography-based fracture anatomy and associated injuries[J].J Orthop Trauma,2009,23(1):16-21.
[11] Soles G,Lien J,Tornetta P.Nonoperative immediate weightbearing of minimally displaced lateral compression sacral fractures does not result in displacement[J].J Orthop Trauma,2012,26(10):563-567.
[12] Gettys FK,Russell GV,Karunakar MA.Open treatment of pelvic and acetabular fractures[J].Orthop Clin North(Am),2011,42(1):69-83.
[13] 张成亮,刘守正.经皮微创空心螺钉内固定治疗耻骨上支骨折[J].创伤外科杂志,2016,18(11):697-698.
[14] Wu XB,Wang JQ,Zhao CP,et al.Printed threedimensional anatomic templates for virtual preoperative planning before reconstruction of old pelvic injuries: initial results[J].Chin Med J,2015,128(4):477-482.
[15] Bagaria V,Deshpande S,Rasalkar DD,et al. Use of rapid prototy ping and three-dimensional reconstruction modeling in the management of complex fractures[J].Eur J Radiol,2011,80(3):814-820.
[16] 王锋,汪国栋,刘曦明,等.3D打印技术在髋臼后壁骨折手术治疗中的应用[J].中华创伤骨科杂志,2016,18(2):120-125.
[17] Chen X,Chen X,Zhang G,et al.Accurate fixation of plates and screws for the treatment of acetabular fractures using 3D-printed guiding templates: an experimental study[J].Injury,2017,48(6):1147-1154.

