疤痕子宫再次妊娠经阴道分娩的安全性探讨
钟群英,尤海英,张晓萍,陈颖莹,易灵,刘晓雯
(清远市妇幼保健院,广东 清远511500)
疤痕子宫是指以往接受剖宫产术、畸形子宫矫正术、子宫破裂修补术、子宫穿孔后修补术、子宫肌瘤剔除术等导致子宫留下疤痕。疤痕子宫妇女再次妊娠时存在较大的风险,如子宫破裂、产后出血及邻近器官损伤、感染、子宫切除等,故目前临床对于疤痕子宫再次妊娠产妇选择何种分娩方式存在较大争议[1]。孕妇再次妊娠时对分娩方式的选择存在疑虑,担忧分娩结局,需慎重选择分娩方式。分娩方式包括剖宫产、阴道自然分娩两种,随着现代医学技术不断进步、产妇惧怕疼痛等原因,剖宫产率逐年升高。本研究探讨疤痕子宫再次妊娠产妇经阴道分娩的安全性,现将结果报道如下。
1 资料与方法
1.1 一般资料 选择我院于2016年1月至2017年7月间收治的130例产妇,均为疤痕子宫。入组标准:所有产妇均存在一次剖宫产史,前次手术为子宫下段横切口剖宫产术,术后无感染疤痕子宫;此次手术距前次妊娠时间>2年;产检结果显示骨盆状态、胎位正常;无其他子宫瘢痕形成或子宫破裂的既往史,阴道分娩者为产妇自愿选择。按照分娩方式的不同分为研究组与对照组各65例。研究组:年龄在25~40岁,平均(32.8 ± 3.2) 岁; 孕周在 37 ~ 40 周, 平均 (38.5 ± 0.5) 周;均无妊娠合并症及并发症。对照组:年龄在24~39岁,平均(33.2 ± 3.1) 岁; 孕周 37 ~ 40 周, 平均 (38.9 ± 0.4) 周; 均无妊娠合并症及并发症。两组产妇的一般资料,包括血色素、低蛋白血症、胎儿体重等比较,差异无统计学意义 (P>0.05)。
1.2 分娩方法 研究组产妇经阴道分娩。适应证:产妇经B超检查结果提示子宫下段回声层次连续性好;无薄弱区、无凹陷、无囊性肿物凸起。入院后常规为产妇提供产前检查,登记相关资料,记录生命体征变化,加强医患交流,询问产妇对自然分娩知识的掌握程度,告知不同产程情况,进行产前呼吸、体位训练,提前告知产妇阴道分娩的优势及可能发生的产后并发症,提高产妇的认知能力。严密监测产妇生命体征,对于宫口开2 cm的产妇,安全护送其进入产房待产,产程中持续监测胎心音。需注意的是,在阴道试产期间需严密关注产妇产程变化、生命体征表现,以及宫缩强度、胎心音的变化,一旦出现宫口全开而胎头未衔接、宫颈停止扩张时间>2 h、先兆性子宫破裂情况、胎儿窘迫时立即转行剖宫产。对照组产妇经剖宫产分娩。剖宫产指征:符合入组条件且产妇不同意阴道试产,要求行剖宫产终止妊娠;自愿接受剖宫产分娩方式,自愿签署手术知情同意书;告知产妇术中注意事项,术日进入手术室,进行手术。
1.3 统计学处理 采用SPSS 18.0统计软件,计量资料采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组的产后并发症情况比较 研究组产妇的产后并发症发生率为 3.08%, 显著低于对照组的 12.31% (P <0.05)。 见表 1。
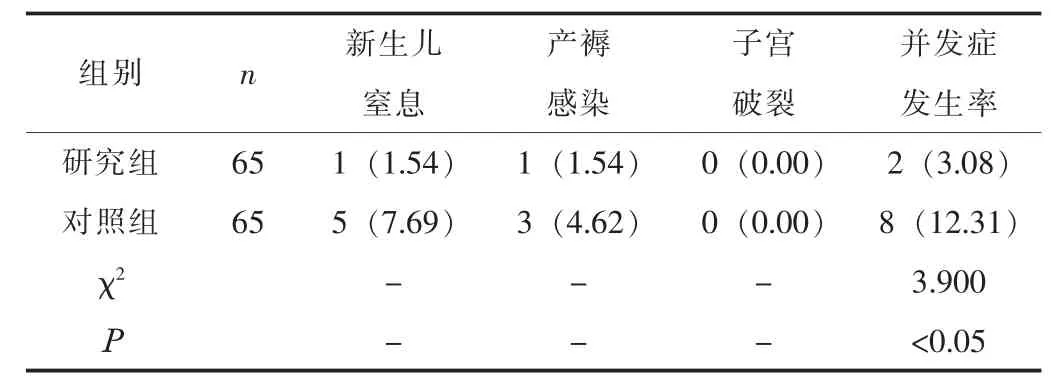
表1 两组的产后并发症发生率比较 [n(%)]
2.2 两组的产后出血量、住院时间、住院费用比较 研究组产妇产后出血量、住院时间、住院费用等均低于对照组,差异有统计学意义 (P <0.05), 见表 2。
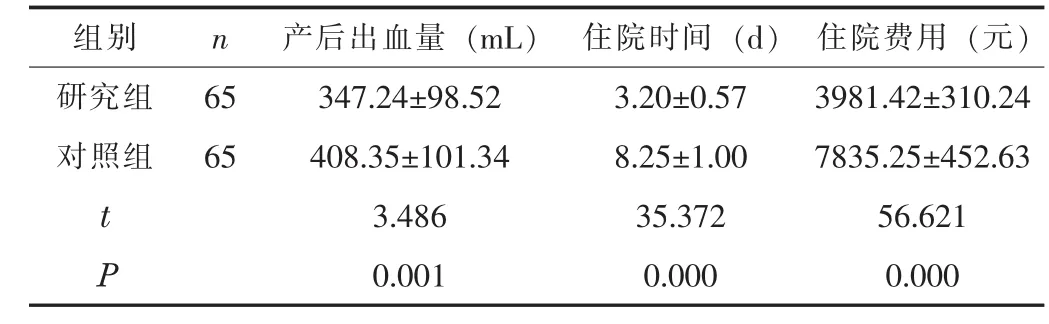
表2 两组的产后出血量、住院时间、住院费用比较 (x±s)
2.3 疤痕厚度对阴道分娩的影响 研究组中,22例子宫疤痕厚度在 2.0 ~ 2.9 mm, 成功分娩 20 例 (90.91%); 21 例子宫疤痕厚度 3.0 ~ 3.9 mm, 成功分娩 19 例 (90.48%); 22 例子宫疤痕厚度≥4 mm,成功分娩21例 (95.45%);不同子宫厚度的阴道分娩成功率比较,差异无统计学意义 (P>0.05)。见表3。
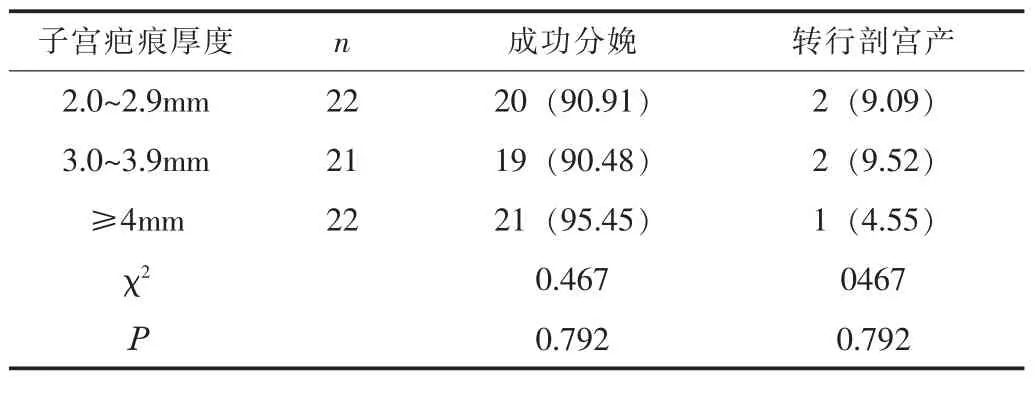
表3 疤痕厚度对阴道分娩的影响 [n(%)]
3 讨论
疤痕子宫为剖宫产的远期并发症之一,随着剖宫产数量的逐年上升,疤痕子宫再次妊娠量也随之提高,疤痕子宫可能会增加产后并发症风险,对母婴结局造成不良影响,包括子宫破裂、出血、产褥感染、新生儿窒息等,对产妇的生命健康造成一定威胁。有研究[2]表明,影响疤痕子宫产妇选择阴道分娩的主要因素包括:试产过程中存在一定风险;产妇对阴道分娩知识掌握度较低;医护人员在分娩前的健康宣教中侧重于宣传阴道分娩子宫破裂的可能性,从而影响产妇分娩方式的选择。正确掌握疤痕子宫阴道分娩的指征,密切观察产程,疤痕子宫产妇选择阴道分娩的成功率高,产妇及胎儿的并发症少,从而降低剖宫产率。
本研究结果显示,研究组产妇的产后并发症发生率为3.08%, 显著低于对照组的 12.31% (P <0.05)。 新生儿窒息的发生说明手术并不能改变围生儿的结局,剖宫产反而使胎儿娩出后呼吸功能建立迟缓,易受抑制,加重了缺氧、发绀等呼吸功能低下症状[3]。剖宫产术后发生产褥感染与术中血液及羊水进入腹腔,或手术组织剥离面较大、手术机体免疫力下降有关,而阴道分娩可避免上述情况的发生。研究组的产妇产后出血量、住院时间、住院费用等均显著少于对照组 (P<0.05),分析原因为疤痕子宫产妇第一次剖宫术后可能存在盆腔粘连,术后膀胱位置偏移,而再次妊娠行剖宫产手术时,手术难度增加,可能引起术中大出血。大部分产妇在第二次剖宫产手术期间,术中出血量高于第一次手术[4]。本研究中,研究组产妇选择阴道试产,结果提示未出现子宫破裂、产后出血量少、产后恢复较快、住院时间短、住院费用低,表明对于符合阴道分娩适应证的产妇,可行阴道试产,试产期间需严密关注产程变化,早期发现并发症的可能性,保证母婴安全。不同疤痕厚度的产妇,阴道分娩结果无统计学差异 (P>0.05),提示严格掌握疤痕子宫阴道试产的指征[5],密切注意产程进展、胎心音的变化,监测产妇生命体征的变化,是保障疤痕子宫阴道分娩成功的关键。发现有先兆子宫破裂,中转剖宫产结束分娩,避免追求疤痕子宫的阴道分娩率,忽略了母婴的安全。
综上所述,疤痕子宫再次妊娠产妇经严格评估,在严格监护的条件下采取阴道分娩,安全性较高,产妇的并发症发生率较剖宫产少,住院时间、住院费用均较低。
[1] 陈锰,长力,杨帆,等.剖宫产术后瘢痕子宫孕妇的子宫下段厚度与再次妊娠后子宫破裂风险的研究进展 [J].中华妇产科杂志,2017,52(6):425-428.
[2] 柯茹,夏俊霞,田青平,等.超声检测孕晚期子宫下段全层厚度对疤痕子宫再次妊娠分娩的临床价值 [J].临床和实验医学杂志,2014,13(5):400-403.
[3] 于云.实用剖宫产手术学 [M].上海:第一军医大学出版社,2012:233.
[4] 赵红.疤痕子宫足月妊娠孕妇阴道分娩的产程管理及护理研究进展 [J].国际医药卫生导报,2016,22(7):1024-1027.
[5] 蒋美琴,陈霞,凌静.疤痕子宫再次妊娠阴道分娩的临床结局及可行性分析 [J].川北医学院学报,2016,31(5):700-703.

