上尿路尿路上皮肿瘤根治术后无瘤生存期的影响因素分析
郭良芳 杨秋香 刘艳
1四川大学华西医院泌尿外科 泌尿外科研究所 610041 成都
上尿路尿路上皮癌临床较为少见,发生于肾盂肾盏或输尿管,中老年人群多发,随着我国老龄化进程加快,上尿路尿路上皮癌发生率有所增高[1~3]。根治性手术是上尿路尿路上皮癌标准治疗措施,可彻底清除肿瘤病灶,延长患者生存期。上尿路尿路上皮肿瘤患者在根治性手术达到临床缓解后,需进行定期复查,以肿瘤复发或患者死亡为无瘤生存期终点,无瘤生存期长短对患者生命健康与生活质量均有重要意义。目前针对上尿路尿路上皮肿瘤根治术后无瘤生存期的影响因素研究较少,因此本研究选取我院2012年3月~2014年3月730例上尿路尿路上皮肿瘤根治术后患者资料为研究对象,进行为期3年随访,探讨上尿路尿路上皮肿瘤根治术后无瘤生存期的影响因素。
1 资料与方法
1.1 临床资料
本组730例患者,男539例,女191例,年龄<60岁364例,≥60岁366例。肿瘤位于:肾盂肾盏335例,输尿管290例,肾盂肾盏及输尿管均受累105例;肿瘤直径:<3 cm 592例,≥3 cm 138例;肿瘤数量:<2个556例,≥2个174例;TNM分期:Ⅰ期94例,Ⅱ期252例,Ⅲ期298例,Ⅳ期86例;WHO分级:低恶化倾向450例,低级别176例,高级别104例。
1.2 纳入及排除标准
纳入标准:①符合《现代肿瘤学》[4]相关诊断标准,经手术病理组织学证实为上尿路尿路上皮肿瘤初治患者;②在我院接受上尿路尿路上皮肿瘤根治性手术治疗;③经医院伦理会通过,患者或其家属对本次研究知情同意并签署知情同意书。
排除标准:①合并严重心、肺、肝等器官疾病;②合并其他恶性肿瘤;③化疗禁忌证患者;④妊娠期或哺乳期妇女。
1.3 分析方法
收集所有患者临床及病理资料,包括年龄、性别、患侧、肿瘤部位 、肿瘤直径、肿瘤数量、TNM分期、WHO分级、有无肾积水、是否淋巴结清扫等。淋巴结清扫采用腹膜后淋巴结清扫:取腹部正中切口,切开结肠旁沟的后腹膜,显露右肾下极与输尿管,游离十二指肠,暴露右侧腹膜后间隙,清扫淋巴结,包括右侧肾周筋膜、下腔静脉、腹主动脉等。行 右侧腹膜后淋巴结切除术清扫结束后再行左侧腹膜后淋巴结清扫,注意保留肠系膜下动脉。术后对患者进行为期3年随访,以术后影像学检查发现复发灶 、膀胱内转移或死亡为无瘤生存终点,统计3年内无瘤生存率。根据随访结果,将患者分为无瘤生存期≥3年组与无瘤生存期<3年组,比较两组临床资料。
1.4 统计学方法

2 结果
2.1 无瘤生存率
本组730例患者在术后3年随访中,失访14例,转院9例,拒绝治疗5例,不纳入无瘤生存率分析,随访率96.2%(702/730)。702例上尿路尿路上皮肿瘤患者在末次随访中存活633例,死亡69例,死亡率9.8%(69/702)。经影像学检查,633例存活患者中复发101例,复发率16.0%(101/633)。3年无瘤生存患者共计532例,无瘤生存率75.8%(532/702)。
2.2 无瘤生存期资料比较
无瘤生存期≥3年组年龄≥60岁、女性、肿瘤直径≥3 cm、肿瘤数量≥2个、TNM分期Ⅲ~Ⅳ期、WHO分级高级别、合并肾积水患者比例显著低于无瘤生存期<3年组(P<0.05),患侧、肿瘤部位、淋巴结清扫与无瘤生存期<3年组比较差异无统计学意义(P>0.05)。见表1。
2.3 无瘤生存期的单因素分析
在单因素分析中发现,年龄、性别、肿瘤直径、TNM分期、WHO分级、肾积水是上尿路尿路上皮肿瘤根治术后无瘤生存的影响因素(P<0.05),而患侧、肿瘤部位、肿瘤数量、淋巴结清扫与上尿路尿路上皮肿瘤根治术后无瘤生存无统计学关联(P>0.05)。见表2。
2.4 无瘤生存期的多因素分析
Logistic回归分析结果显示,TNM分期、WHO分级、肾积水为上尿路尿路上皮肿瘤根治术后无瘤生存期独立影响因素。见表3。
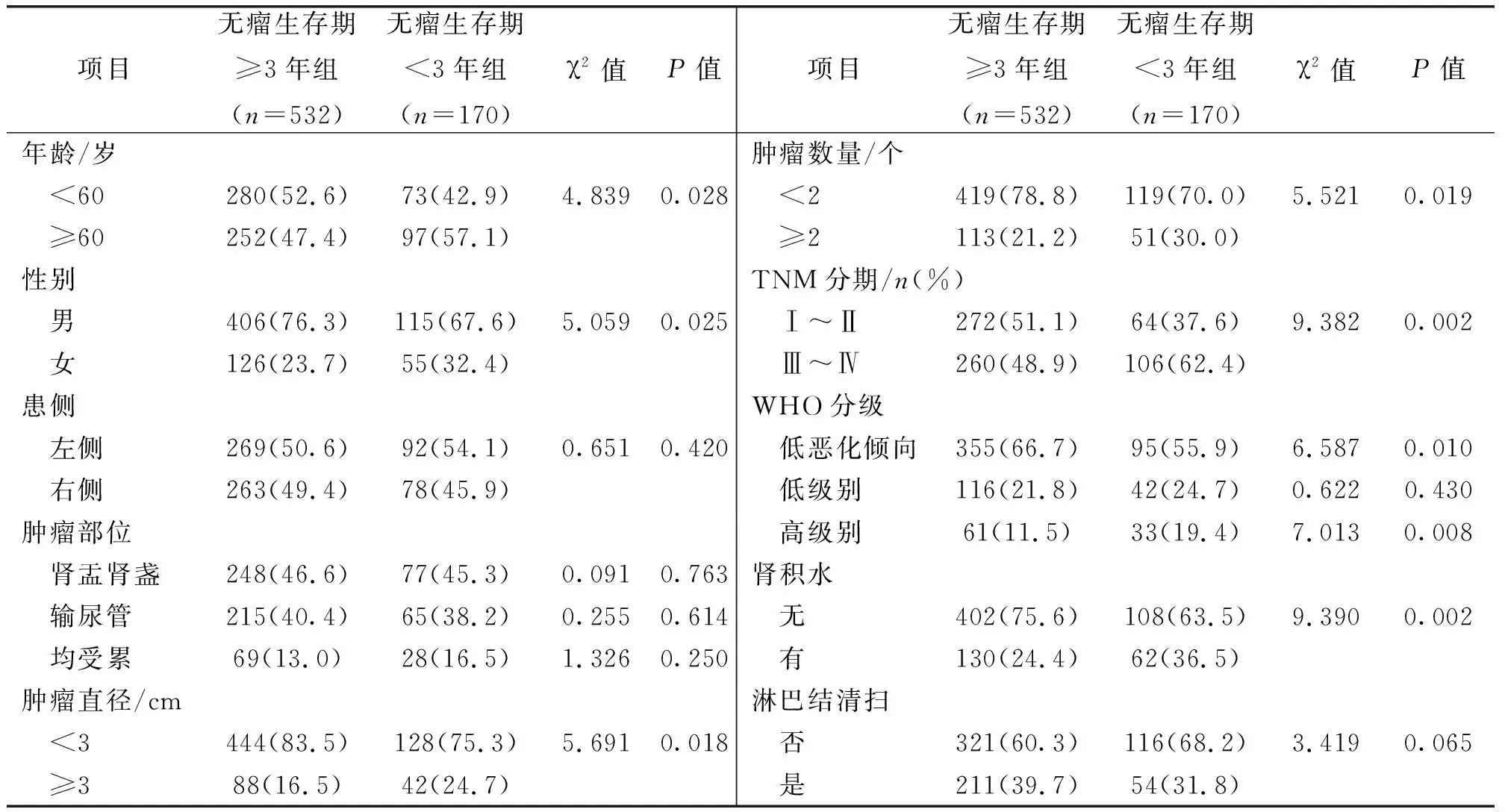
表1 根治术后无瘤生存期的临床资料比较
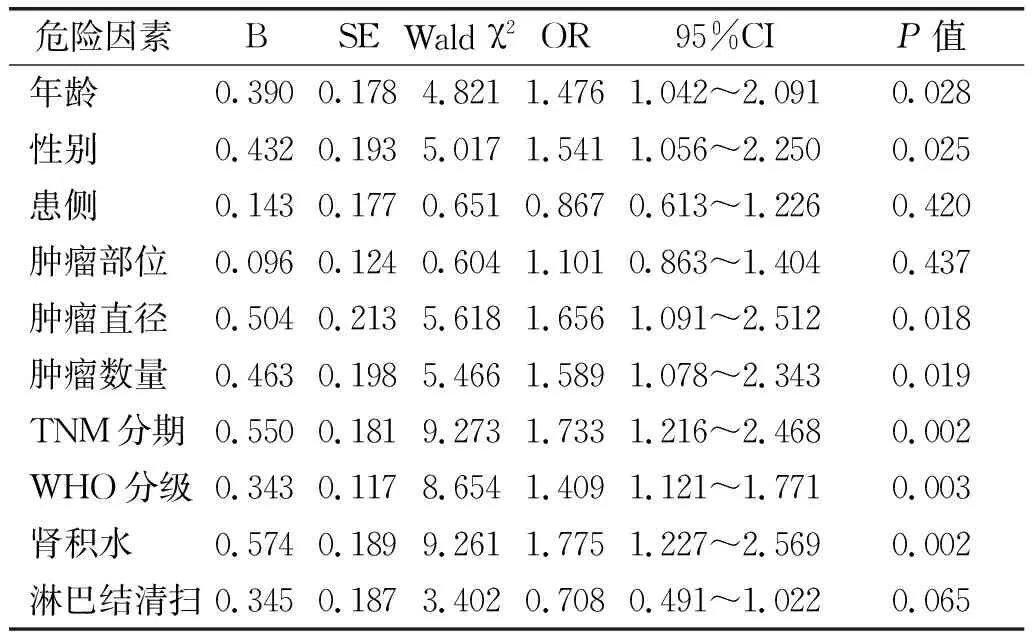
表2 无瘤生存期的单因素分析
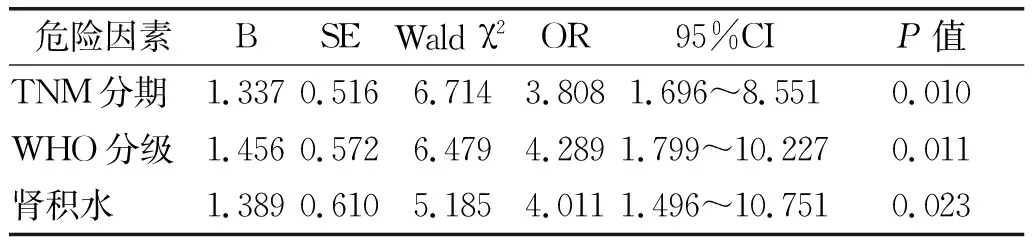
表3 无瘤生存期的多因素分析
3 讨论
肿瘤是一种衰老疾病,其发生机制与衰老存在一定相似性[5, 6]。本研究发现,老年上尿路尿路上皮肿瘤患者在根治术后预后较差,可能由于随着年龄增长,患者生理机能衰退,机体抵抗力下降,加之可能合并多种基础疾病,对患者术后生存期造成不同程度影响。但也有学者认为,青年患者相较于老年患者肿瘤恶性程度高,具有更高的转移风险[7, 8]。本研究纳入患者多为中老年患者,可能对结果产生一定影响。年龄与上尿路尿路上皮肿瘤根治术后患者无瘤生存期关系有待进一步多中心研究。性别对上尿路尿路上皮肿瘤发生与发展存在一定影响。相关研究显示,女性上尿路尿路上皮肿瘤患者可能具有更高TNM分期[9, 10]。本研究显示,性别是上尿路尿路上皮肿瘤根治术后无瘤生存的影响因素 ,可能与雌激素分泌等因素相关。肿瘤直径在一定程度上反映肿瘤组织生长与浸润情况,作为患者预后指标已在胃癌、宫颈癌、卵巢恶性肿瘤等多种恶性肿瘤中得到印证[11~13]。本研究显示,无瘤生存期≥3年组肿瘤直径≥3 cm患者比例显著低于无瘤生存期<3年组 。本研究发现,肿瘤数量是上尿路尿路上皮肿瘤根治术后患者无瘤生存期的重要影响因素。主要由于泌尿系统同时出现两处及以上肿瘤病灶不仅增大根治性手术难度,同时患者在根治术后也具有更高复发风险。TNM分期综合考量肿瘤最大直径、淋巴结转移、远处转移等情况,是公认影响上尿路尿路上皮肿瘤预后重要评估指标,TNM分期越高,转移风险越大[14, 15]。 本研究显示,TNM分期是上尿路尿路上皮肿瘤根治术后无瘤生存期独立影响因素。肿瘤WHO分级主要根据肿瘤细胞分化程度、异型性、核分裂数确定,本研究显示,WHO分级越高,与正常组织细胞区别越大,核分裂越多,肿瘤生长速度越快,恶性程度越高,患者预后越差。肾积水指泌尿系统梗阻导致的尿液潴留,相关研究显示上尿路尿路上皮肿瘤合并肾积水患者预后较差[16, 17],与本研究结果相同。可能由于肾积水提示上尿路尿路上皮肿瘤浸润程度较广,患者多处于TNM分期Ⅲ~Ⅳ期,具有更高的远处转移及死亡风险。上尿路尿路上皮肿瘤根治术中是否常规行淋巴结清扫以及清扫范围,尚存在一定争议[18, 19]。本研究显示,行淋巴结清扫患者3年生存率略高于未行淋巴结清扫患者,但差异无统计学意义,可能与纳入样本量较小等因素相关,有待进一步扩大样本量研究证实。
综上,年龄<60岁、男性、肿瘤直径<3 cm、肿瘤数量<2个、TNM分期Ⅰ~Ⅱ期、低恶化倾向、无肾积水的上尿路尿路上皮癌患者在根治术后具有更长无瘤生存期。TNM分期、WHO分级、肾积水为上尿路尿路上皮肿瘤根治术后无瘤生存期独立影响因素。
[参考文献]
[1] 袁道彰,都兴华,石利平,等.经腹腹腔镜与后腹腔镜治疗上尿路尿路上皮癌的比较研究.中国微创外科杂志,2016,16(9):812-815.
[2] Hahn AW, Giri S, Pathak R, et al. Effect of adjuvant radiotherapy on survival in patients with locoregional urothelial malignancies of the upper urinary tract. Anticancer Res, 2016,36(8):4051-4055.
[3] 梁成才,钱苏波,张林,等.上尿路尿路上皮癌伴鳞状或腺样分化的临床特点及预后分析.中华泌尿外科杂志,2017,38(8):595-599.
[4] 汤钊猷.现代肿瘤学.2版.上海:上海医科大学出版社,2000:1154-1158.
[5] 牛育鸿,董靖.肿瘤抑制基因与衰老的研究进展.基因组学与应用生物学,2015,34(7):1549-1554.
[6] Mohamad Al-Ali B, Madersbacher S, Zielonke N, et al. Impact of gender on tumor stage and survival of upper urinary tract urothelial cancer: A population-based study. Wien Klin Wochenschr, 2017,129(11-12):385-390.
[7] 李乐,孙备,张广权,等.影响胰腺囊性肿瘤良恶性及预后的危险因素分析.中华消化外科杂志,2016,15(6):562-566.
[8] 刘尚国,齐博,赵宝生,等.相同病理分期食管癌患者预后影响因素分析.中国现代医学杂志,2015,25(36):93-96.
[9] 张彩祥,丰琅,田野.上尿路尿路上皮癌患者肾输尿管全长切除术后再发膀胱癌的危险因素分析.中华泌尿外科杂志,2016,37(7):488-492.
[10] 田磊,肖秀英,叶明.残胃癌的临床病理特征及预后分析.肿瘤,2015,35(3):301-311.
[11] 马莉,杨燕.影像学检测肿瘤直径和淋巴结转移在宫颈癌患者预后中的价值研究.中国现代医学杂志,2016,26(18):94-99.
[12] 王卡娜,刘辉,侯敏敏,等.42例卵巢恶性生殖细胞肿瘤临床特征及预后分析.实用妇产科杂志,2015,31(1):40-44.
[13] Yamashita S, Ito A, Mitsuzuka K, et al. Impact of relapse site on oncological outcomes after radical nephroureterectomy for upper urinary tract urothelial carcinoma. J Clin Oncol, 2016, 34(2s):426.
[14] 李丹.影响腹腔镜结肠癌切除术患者预后的危险因素分析.医学临床研究,2015,32(4):668-670, 674.
[15] Yan SB, Liu LR, Wei Q, et al. Impact of tumour size on prognosis of upper urinary tract urothelial carcinoma after radical nephroureterectomy: a multi-institutional analysis of 795 cases. BJU Int, 2016,118(6):902-910.
[16] 邢云超,熊耕砚,方东,等.非肌层浸润性上尿路尿路上皮癌5年随访生存分析及其预后相关因素研究.中华泌尿外科杂志,2016,37(3):190-194.
[17] 刘彬,李文贤,肖慧敏,等.上尿路尿路上皮癌根治术后尿路外复发的临床特点及危险因素分析.中华泌尿外科杂志,2016,37(10):740-744.
[18] 王跃,贺慧颖.上尿路尿路上皮癌368例根治标本的临床病理特点及预后分析.中华病理学杂志,2016,45(10):681-686.
[19] Sasaki K, Wada K, Araki M, et al. Diagnostic ureteroscopy for cases clinically suspected of carcinoma in situ of the upper urinary tract. Acta Med Okayama, 2017,71(3):227-232.

