多序列磁共振与超声融合成像引导下前列腺靶向穿刺活检临床应用的初步体会
胡 萍, 吴 涛,王昭辉,代睿欣,潘 俊,朱首伦,阳 宇,陈志远,白遵光
(广州中医药大学第二附属医院广东省中医院:1.泌尿外科;2.病理科;3.影像科,广东广州 510120)
经直肠超声(transrectal of ultrasound,TRUS)引导下前列腺穿刺活检是诊断前列腺癌的主要手段,它的主要优势在于操作便捷、实时显像,缺点是超声对前列腺癌病灶的敏感性、特异性较低,且图像经常受到钙化等因素的影响,研究显示20%以上的患者在初次TRUS引导下穿刺中被漏诊[1],多序列磁共振(multiparametric magnetic resonance imaging,mpMRI)是目前诊断前列腺癌最理想的影像,虽敏感性、特异性较高,但磁共振直接引导下的穿刺活检操作复杂、且价格昂贵,很难在临床广泛使用,而多序列磁共振与超声融合成像引导下前列腺穿刺活检因兼顾磁共振和超声的优点而被逐渐推广应用,该技术是2002年由美国医生KAPLAN等[2]首次尝试并报道,认为这种影像引导的靶向穿刺技术可能可以提高重复穿刺活检阳性率。本研究通过对43例MRI/TRUS 融合成像引导下前列腺靶向穿刺活检患者的数据进行分析,拟初步评估其对于初次穿刺患者的临床价值。
1 对象与方法
1.1研究对象2016年12月至2017年12月期间,对43例经mpMRI发现可疑前列腺癌病灶患者行MRI/TRUS融合成像引导下穿刺活检,患者年龄48~86岁,中位年龄69岁。中位总前列腺特异抗原(total prostate-specific antigen,TPSA) 0.91~286.8 ng/mL,中位TPSA 10.59 ng/mL,其中0
1.2多序列磁共振采用Toshiba Titan 3.0 T MRI 扫描仪,应用盆腔相控阵线圈,扫描序列主要为:T2加权[T2-weighted (T2W) imaging,T2WI]序列,主要参数为脉冲序列重复时间(TR) 4 100 ms,回波时间(TE)96 ms,层厚4 mm,层距1 mm,视野(field of vision,FOV)20 cm,距阵224×384;扩散加权成像(Diffusion-Weighted Imaging,DWI)序列:b值取0 s/mm2,800 s/mm2和1200 s/mm2,TR3600 ms,TE80 ms,层厚4 mm,层间距1 mm,FOV 26 cm,距阵128×128;动态增强(Dynamic Contrast-Enhanced,DCE)序列,注射马根维显后行轴位3D序列扫描,连续6期,表观扩散系数(Apparent Diffusion Coefficient,ADC)序列图由工作站自动生成。
由2名经验丰富的高年资放射科医师阅片,并根据2015年欧洲泌尿生殖放射学会发布的PI-RADS v2版指南[3]对mpMRI提示的可疑病灶进行1~5分量化评分,其中3分18例,4分14例,5分11例;病灶最大直径0.7~4.9 cm,平均1.83 cm,穿刺活检均在MRI检查后1月内执行。
1.3穿刺方法全部操作由1名有5年前列腺穿刺经验的医生完成,穿刺前与影像科医生充分沟通,确定病灶位置,采用静脉全麻下截石位,先行融合成像引导下靶向穿刺(2~3针),再行经会阴系统穿刺(41例行12针穿刺;2例患者行8针穿刺,其中1例因TPSA>200 ng/mL,1例因前列腺体积<15 mL)。
MRI/TRUS融合靶向穿刺的步骤:①将DIC0M格式的mpMRI数据导入多影像融合介入导航系统(日本日立公司,型号HI VISION Ascendus)超声主机,在MRI图像上分别标记尿道内口及可疑病灶。②连接磁发射器,进入影像融合模式,通过调整超声探头及移动屏幕的磁共振图像,完成图像匹配,匹配过程通常以囊肿、尿管、突入膀胱的前列腺等作为解剖标志。③采用18 G一次性穿刺枪经穿刺架辅助引导下瞄准超声图像上的病灶行经会阴靶向穿刺(targeted biopsy,TB)。④靶穿刺结束后,行经会阴前列腺系统穿刺(systematic biopsy,SB)(图1)。
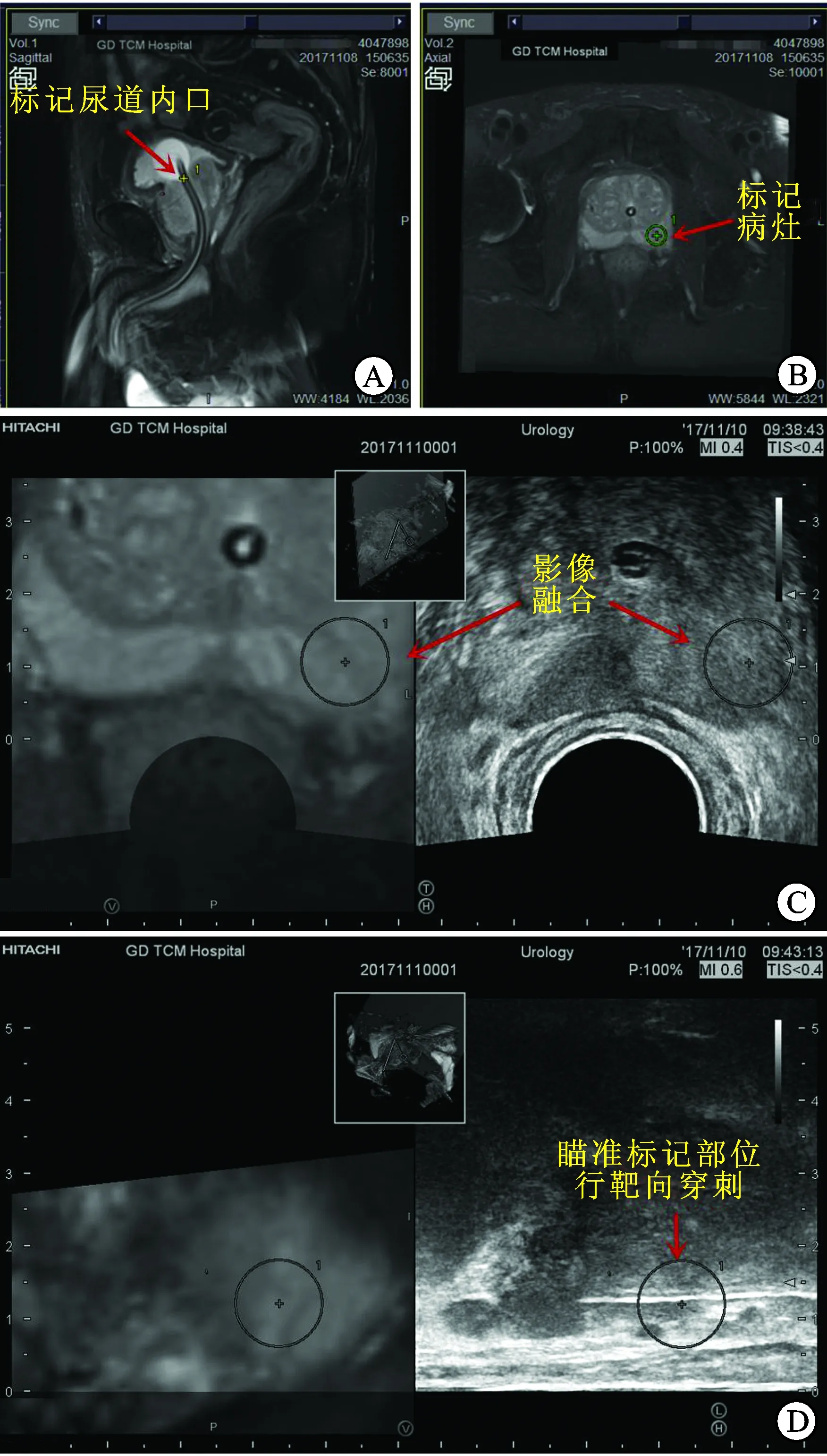
图1 多序列磁共振与超声融合成像引导下前列腺靶向穿刺的主要步骤
A:标记尿道内口;B:标记靶向病灶;C:影像融合;D:瞄准标记部位行靶向穿刺。
1.4标本的处理穿刺后用红色染料(Davidson Marking System,美国Bradley公司)对标本行包膜端染色、标号(图2),使用10%福尔马林固定分装并送检,临床有意义前列腺癌(clinically significant prostate cancer,CsPCa)使用伦敦大学医学院定义2[4]:Gleason≥3+4和/或最大肿瘤长度≥4 mm和/或总的肿瘤长度≥6 mm。

图2 前列腺穿刺活检标本的处理
1.5统计学方法采用SPSS 23.0统计软件处理数据。计数资料均采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1穿刺结果分布情况系统穿刺阳性患者17例,靶向穿刺阳性患者11例;靶向穿刺阳性而系统穿刺阴性患者1例,该患者为去势抵抗性前列腺癌(castration-resistant prostate cancer,CRPC)患者,既往2005年首次前列腺穿刺病理提示中分化腺癌(具体不详),其后规律内分泌治疗,本次mpMRI提示左侧外周带异常信号结节(1.1 cm×0.9 cm),考虑前列腺癌,PI-RADS评分5分,前列腺体积13.4 mL,予行SB 8针加TB 2针;病理提示TB 1针阳性,Gleason评分为4+3=7分,余9针阴性;系统穿刺阳性而靶向穿刺阴性患者7例,将其系统穿刺阳性针数与MR图像进行对比分析,其中5例患者系统穿刺阳性针数可能来源于MR所指病灶位置,病灶最大直径平均值1.85 cm,4例为临床有意义的前列腺癌,1例非临床有意义前列腺癌(non clinically significant prostate cancer,non-CsPCa),该患者行根治手术病理提示癌组织小于前列腺组织的5%,Gleason评分3+3=6分,临床分期T1aN0M0,与穿刺结果相符(表1)。
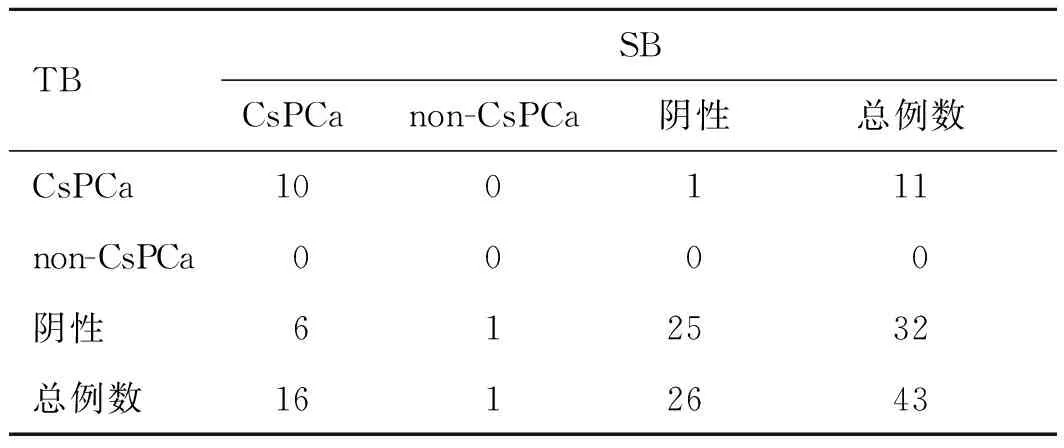
表1 穿刺结果分布情况(例)
2.2穿刺阳性率及临床有意义前列腺癌检出率43例患者穿刺整体阳性率41.9%(18/43),其中SB阳性率39.5%,TB阳性率25.6%,两者差异无统计学意义(P=0.07);临床有意义前列腺癌检出率方面,SB 37.2%,TB 25.6%,两者差异无统计学意义(P=0.125)。靶向穿刺阳性患者全部为临床有意义前列腺癌,系统穿刺阳性患者有1例非临床有意义前列腺癌。靶向穿刺单针阳性率大于系统穿刺,差异无统计学意义(P=0.703)(表2)。
表243例患者穿刺阳性率及临床有意义前列腺癌检出率

项目阳性率CsPCa率单针阳性率SB39.5(17/43)37.2(16/43)20.9(106/508)TB25.6(11/43)25.6(11/43)22.3(25/112)P值0.070.1250.703
2.3Gleason评分分布及升级情况两种穿刺阳性患者Gleason评分分布情况见表3,6例患者靶向穿刺Gleason评分在系统穿刺中升级,其中5+4=9分升级至5+5=10分1例,4+3=7分升级至4+4=8分4例,3+3=6分升级至4+3=7分1例;未出现系统穿刺Gleason评分在靶向穿刺中升级的病例。

表3 Gleason评分分布情况(例)
3 讨 论
近年来,靶向穿刺是前列腺穿刺活检的研究热点,从认知融合、影像融合到MRI直接引导下前列腺靶向穿刺,甚至机器人辅助的靶向穿刺[5],临床医生都在不断探索既能提高阳性率,又不增加术后并发症的穿刺方法,MRI/TRUS影像融合引导下前列腺穿刺活检有着对病灶定位准确和实时显像的优点,目前在临床逐渐开展应用,但国内外的研究结果不一。作者认为其临床价值应从以下两方面进行评估:一方面为影像融合靶向穿刺与临床广泛使用的认知融合相比较,另一方面为同一患者系统穿刺与影像融合靶向穿刺相比较。
就影像融合靶向穿刺与认知融合靶向穿刺相比,WEGELIN等[6]通过对34篇靶向穿刺文章系统评价分析认为:影像融合靶向穿刺与认知融合靶向穿刺相比,阳性率及临床有意义前列腺癌的检出率方面差异均无统计学意义。WYSOCK等[7]认为影像融合靶向穿刺阳性率稍高于认知融合靶向穿刺,但差异无统计学意义,但是病灶直径越小,影像融合靶向穿刺优势越明显,并提出影像融合穿刺技术可以减少认知融合穿刺活检的学习曲线。
就同一患者系统穿刺与影像融合靶向穿刺的比较而言,BORKOWETZ等[8]研究显示MRI/TRUS融合引导下靶向穿刺阳性率44%(116/263),系统穿刺阳性率35%(91/263)(P=0.002 3),差异有统计学意义。MOZER等[9]报道152例首次行前列腺穿刺的患者,靶向穿刺总的前列腺癌检出率低于系统穿刺(53.9%vs.56.6%),差异无统计学意义;但临床有意义前列腺癌所占比例靶向穿刺明显高于系统穿刺(43.3%vs.36.8%),差异有统计学意义。TANG等[10]的系统评价显示,靶向穿刺与系统穿刺相比,整体阳性率分别为43.1%和42.6%,首次穿刺患者系统穿刺阳性率大于靶向穿刺(877/1 823vs.852/1 823),重复穿刺患者靶向穿刺相对较高(133/528vs.107/528),但差异均无统计学意义;高Gleason评分(≥7)前列腺癌检出率:靶向穿刺30.0%(771/2 573),系统穿刺24.1%(621/2573),差异有统计学意义。侯建全等[11]的研究结果显示靶向穿刺与系统穿刺的前列腺癌检出率分别为58.3%(14/24)和37.5%(9/24),两组比较差异无统计学意义(P=0.248);靶向穿刺与系统穿刺相比单针阳性率差异有统计学意义(83.3%vs.47.4%,P<0.001)。
我中心的结果显示虽然系统穿刺阳性率高于靶向穿刺,但差异无统计学意义,与MOZER等及TANG等及侯建全等的研究结果一致。而临床有意义前列腺癌的检出率高于系统穿刺,虽差异无统计学意义,但与目前文献报道不一致,分析其原因主要有以下几点:①结合认知融合的系统穿刺有着较高的阳性率和穿刺效率。我们的研究结果显示,靶向穿刺阴性患者中有7例被系统穿刺确诊阳性,占总体的16.3%(7/43),占阳性患者的41.2%(7/17),这其中6例为临床有意义的前列腺癌,靶向穿刺病理Gleason评分在系统穿刺中升级的患者6例,系统穿刺单针阳性率与靶向穿刺相近,这些系统穿刺的优势可能与操作过程有关:我中心系统穿刺与靶向穿刺为单人操作,且该医生有5年前列腺穿刺活检经验,在了解靶向病灶位置和熟悉超声影像的情况下所行的系统穿刺,会夹杂认知融合靶向穿刺的成分,本结果显示系统穿刺阳性率接近系统加靶向穿刺阳性率,由此可以看出,该种系统穿刺方法近乎于同时完成了系统和靶向穿刺,从而会出现较高的系统穿刺阳性率和临床有意义前列腺癌检出率,使靶向穿刺优势相对降低。目前的文献中部分研究是由一名医生行靶向穿刺,另外一名不了解病灶位置的医生行系统穿刺,如JUNKER[12]、WYSOCK[7]、VOURGANTI等[13],该操作方法排除了因操作医生主观因素而导致系统穿刺阳性率偏高的情况,从而可能是靶向穿刺阳性率相对较高的原因之一;而部分研究由一人操作,如BORKOWETZ[8]、DE GORSKI等[14],这可能同样会出现较高的系统穿刺阳性率,其中DE GORSKI等的研究显示系统穿刺阳性率(55.6%,129/232)高于靶向穿刺(54.3%,26/232),差异无统计学意义,与我中心研究结果一致。MOORE等[15]发表的靶向穿刺相关文献的撰写标准中提出,文章中要描述行系统穿刺的医生是否不了解靶向病灶的位置,认为该操作细节可能会影响穿刺结果,我中心的研究结果考虑与此因素有关。就这一影响因素,作者认为结合认知融合的系统穿刺可以提高肿瘤检出率,同时弥补靶向穿刺不足,在实际操作中不应单纯为行临床研究对系统穿刺的操作者采用盲法处理,因为这可能会增加漏诊率,违背医学伦理。②影像融合靶向穿刺欠精准。43例患者中系统穿刺阳性而靶向穿刺阴性的7例患者中,5例患者经系统穿刺证实靶向病灶为前列腺癌,而靶向穿刺漏诊,其病灶的最大直径平均值为1.85 cm,其中4例为临床有意义的前列腺癌,原因考虑主要为早期操作经验不足、设备误差、前列腺移位等因素导致。③患者数量偏少,对最终结果可能会造成影响。
在实际操作过程中该技术本身也存在以下问题:①学习曲线长;②操作时间长;③靶向定位依靠间接影像,图像匹配过程主观性强以及操作过程中前列腺移位问题,都可能导致误差,HU等[16]报道了MRI/TRUS融合平均误差为2.4 mm,在此精确度下,小体积病灶(直径3~5 mm)仍有可能被漏诊。
因此,作者认为MRI/TRUS融合成像引导下前列腺靶向穿刺活检在阳性率及临床有意义前列腺癌检出率方面相比系统穿刺无明显优势,其临床价值和成本效益仍需要进一步的评估;靶向穿刺不可取代系统穿刺,结合认知融合的系统穿刺可提高阳性率,弥补靶向穿刺的不足。
本研究的局限性:①并未纳入磁共振结果阴性的患者,可能会影响穿刺活检的阳性率。②影像融合技术早期操作经验的不足可能影响靶向穿刺阳性率及临床有意义前列腺癌的检出率。③患者数量偏少,对最终结果可能会造成影响。因此我们需要增加样本含量进一步评估MRI/TRUS融合成像引导下前列腺穿刺术在前列腺癌诊断中的价值。

