慢性鼻-鼻窦炎疗效及复发性因素分析
张久喜 庄爱民 刘刚 胡民
慢性鼻-鼻窦炎(CRS)由鼻腔鼻窦内的一系列炎症促成,可能导致诸如持续性的鼻塞、流涕、头痛、嗅觉减退等临床症状,其病理生理学及其与呼吸道疾病的关系是复杂的,弥漫的慢性鼻腔鼻窦黏膜炎症是其主要的病理表现。CRS可以是无症状的,但仍需要一些医疗干预来避免疾病的发展,同时减少并患呼吸道疾病的风险。近20年来,内镜手术经历了重大的改良其配套设备也同步革新,但手术并发症和术后疾病的复发仍是亟待解决的问题。我们认识到,一次单独手术很少能治愈CRS,病人需要长期的药物治疗和物理治疗来避免复发。细心的术后护理和定期内镜检查有助于最佳手术疗效。目前的CRS指南[1]推荐鼻内镜手术辅以激素喷鼻综合治疗,但文献[2]报道CRS复发率仍高达12%~80%,二次手术率为3%~42%。本文将探讨导致慢性鼻-鼻窦炎(CRS)复发因素以及术后维持激素喷鼻综合治疗的疗效。
资料与方法
1 一般资料
选取我科2016年1月~2017年6月就诊并接受鼻内镜手术病例资料完善的患者42例,男30例,女12例,年龄20~81岁,中位年龄45岁(复发组48岁,未复发组43岁)。单纯型慢性鼻窦炎31例,慢性鼻窦炎伴鼻息肉11例。手术范围:单独上颌窦6例(14.2%)、额窦1例(2.4%)、筛窦4例(9.5%)、蝶窦2例(4.7%)、上颌窦+筛窦11例(26.1%)、上颌窦+额窦2例(4.7%)、上颌窦+蝶窦1例(2.4%)、额窦+筛窦2例(4.7%)、上颌窦+额窦+筛窦 8例(19.0%)、上颌窦+筛窦+蝶窦 2例(4.7%)、全组鼻窦例3例(7.1%)。纳入标准:①患者确诊为CRS;②患者病历资料齐全;③不伴鼻腔鼻窦其他性质疾病。分组依据:术后2年定期随访,复发组包括病情未控制患者,即症状无改善或无明显改善(症状主要包括鼻塞、流涕、头痛、嗅觉减退);术后内镜检查表现为窦腔黏膜充血水肿,息肉组织形成或结缔组织增生,较广泛粘连,窦口狭窄或闭锁,有黏性或黏脓性分泌物。未复发组包括病情完全控制和病情部分控制的患者,内镜下表现为开放气房上皮化良好,黏膜淡红。无粘连,窦口通畅,无明显黏、脓性分泌物或仅有稀薄黏液。
2 方法
采用功能性内镜鼻窦手术,通过多角度内镜的照明,清除患者鼻腔鼻窦内的病灶,尽可能保留术腔的正常黏膜,恢复鼻腔鼻窦通气、引流,围术期间行抗感染治疗,直至患者痊愈。术后对患者进行健康教育,术后1周后即每日坚持行鼻腔生理盐水冲洗,维持应用喷鼻激素治疗12周。
3 随访
患者术后第 1、3、5 周,第 2、3、5、7、9、12 月各随访一次,所有筛选的患者随访时间均超过12个月。随访内容:所有患者均记录症状改善情况,予以麻黄素+2%利多卡因棉片收敛表麻鼻腔及鼻窦开口,鼻内镜及显像系统检查录制术腔黏膜恢复情况及各窦口引流情况。
4 统计学处理
运用SPSS 22.0统计分析软件,组间资料差异性比较利用χ2检验,对有统计学意义的因素行Logistic回归分析,对可能影响CRS复发的相关因素进行分析,并得出独立影响因素。检验水准α=0.05,P<0.05表示为有统计学差异。
结果
1 CRS患者分组资料比较
复发 7例(16.7%),35例(83.3%)未复发,两组在中位年龄、性别、饮酒差异无统计学意义(P>0.05),复发组在吸烟、鼻窦炎伴息肉分型、伴鼻中隔偏曲、伴变应性鼻炎、术后未定期清理及术后未维持激素喷鼻因素上比例均高于未复发组,差异均有统计学意义(<0.05),见表 1。
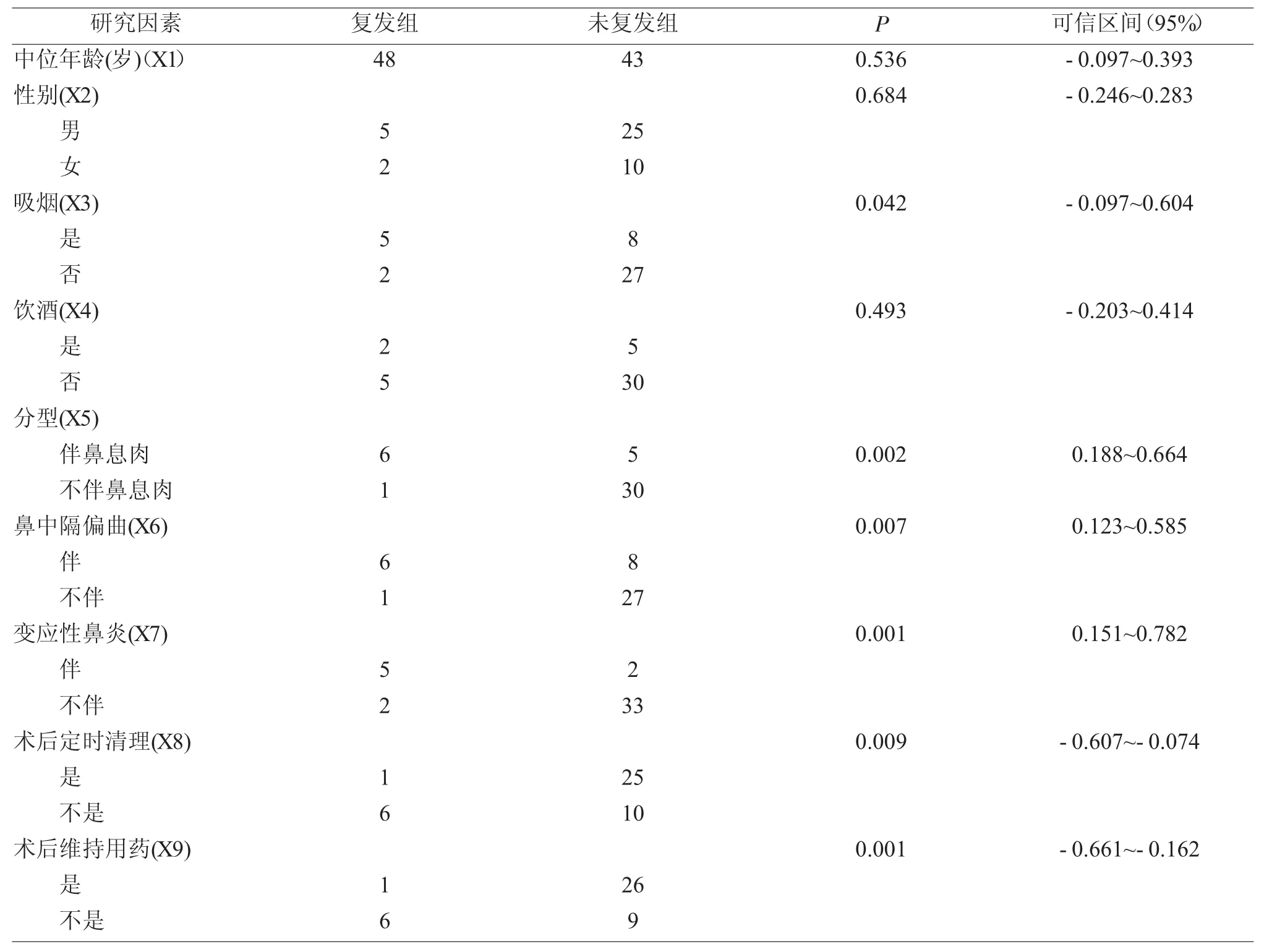
表1 CRS患者分组资料比较(单因素)
2 CRS患者术后复发的多元线性回归分析
采用多元线性回归分析方法,选取以下自变量(表2),建立回归方程,引入单因素有统计学意义的影响因素,剔除无统计学差异的因素。相关因素分析表明,在单因素分析有显著差异的各因素中,术后维持激素喷鼻是慢性鼻-鼻窦炎内镜手术后与复发有关的独立因素(P=0.024<0.05)。

表2 与复发相关的6个影响因素的统计值
讨论
慢性鼻-鼻窦炎患者主要表现为鼻塞、流涕,同时可伴头面部胀痛、嗅觉减退或丧失。窦口鼻道复合体或各个鼻窦解剖异常、引流不畅且药物治疗改善不满意患者常采用鼻内镜下手术。为提高手术成功率,减少复发,本文回顾分析了影响慢性鼻-鼻窦炎术后复发因素以及术后维持激素喷鼻综合治疗的疗效。统计学结果显示吸烟、伴鼻息肉分型、鼻中隔偏曲、变应性鼻炎、术后定期清理和术后激素喷鼻维持治疗是影响手术效果的独立危险因素。
1 术前教育
吸烟患者因烟草中含有大量化学物质,其中挥发性苯、甲苯、二甲苯等等可引起鼻腔鼻窦病理的发生,促使鼻甲息肉的形成,本研究统计学分析吸烟为CRS复发的独立危险因素(P=0.042<0.05)。故应教导患者术前应戒烟至少2周,术后尽量戒断。
2 积极治疗伴随疾病
伴随变应性鼻炎患者的鼻腔鼻窦黏膜均处于高反应状态,黏膜持续水肿并有渗出,导致窦口缩小,影响鼻道窦口复合体引流,从而形成对细菌病毒感染繁殖有利的环境,导致难愈。本研究统计学分析得出变应性鼻炎为CRS复发的独立危险因素(P=0.001<0.05)。
3 鼻中隔偏曲矫正的必要
研究对象中鼻中隔偏曲为CRS复发的独立危险因素(P=0.007<0.05),我们分析,鼻中隔偏曲可能不仅仅是复发诱因,同时也是CRS发病诱因,偏曲的鼻中隔挤压鼻甲,偏曲侧鼻腔狭窄、窦口鼻道复合体的通气和引流障碍,引起细菌、病毒的感染,使黏液纤毛发生病理性改变。术中偏曲的鼻中隔导致病侧术野狭小,不仅增加内镜手术难度,出现粘连等并发症概率增大,术后清理也更困难。
4 重视分型
有研究指出[3],慢性鼻-鼻窦炎伴息肉分型(CRSwNP)患者术后复发率较高,本组数据中有31例患者为单纯型慢性鼻-鼻窦炎患者,11例为慢性鼻-鼻窦炎伴鼻息肉型患者,其中复发组中7例患者中CRSwNP占6例,复发率达到85.7%,其预后较差,复发风险更大。
5 术后管理
韩德民教授在20世纪90年代初就强调“术后综合治疗是不可缺少的重要环节”。许庚等[4]也有精辟的论述,将鼻内镜术后术腔黏转归分为3个阶段:术腔清洁阶段、黏膜转归竞争阶段和上皮化阶段。许庚等报道1997海口标准中2型2期患者的上皮化时间多为9~12周;而倪炳华等[5]通过组织病理学研究发现,一些伴有息肉的慢性鼻窦炎,伴有骨质变化的患者上皮化时间明显延长。比较明确的是伴有哮喘的慢性鼻窦炎鼻息肉术腔黏膜炎症需要药物控制,并需要更长期的术腔管理。
5.1 术后前两个阶段定期内镜下清理
黏膜转归的规律决定了鼻内镜术后局部处理的重要性。局部处理应该包含两个方面:①对术腔黏膜恢复状态的检测,藉此为治疗提供依据;②是根据术腔不同状况而进行的相关处理,包括清除填塞物、干痂和分泌物,清除增生肉芽、影响术腔通气引流的囊泡以及可能导致窦口阻塞的瘢痕等。粘连也是瘢痕的表现形式之一,要根据其对术腔通气引流的影响或引发的症状,做出相应的处理。过分的局部处理对术腔的恢复是有害的,甚至是导致炎症迁延和发展成为难治的因素之一。因此,随访间隔时间要根据不同个体术后术腔的表现来决定。主要依据原则包括:①术前评估,例如是否合并哮喘或有变应性因素等;②术中所见,比如窦口开放的程度及是否伴骨质增生;③术后术腔的状况,术后2周会有比较明显的囊泡增生,但电镜发现,囊泡壁表面有再生的短纤毛,囊泡液为炎性渗出液,表明囊泡是炎症和增生过程的表现,因此,即便要处理囊泡,也要尽可能吸除黏液而保留囊壁;④术后治疗的反应,例如针对术腔黏膜炎症明显,且术后抗生素、鼻喷激素治疗无效,嗜酸粒细胞和特异性IgE不高,才可以选择不少于12周的低剂量大环内酯类抗生素治疗[1];⑤术后伴随疾病的发生,例如呼吸道感染。上述原则包含对鼻窦炎鼻息肉分类及对预后影响因素的认识。对合并哮喘和变应性因素的患者,术后定期复查嗜酸粒细胞,对治疗有一定的指导意义。
5.2 术后用药
维持12周帮助鼻腔完整上皮化阶段,伴或不伴鼻息肉的慢性鼻窦炎的治疗,鼻用激素应用的推荐证据级别都是1A。我国学者在近年的研究也给出了非常有意义的前瞻性临床研究结果[6],目前围手术期鼻用激素的使用已得到广泛的认可。本研究得出相同结论,多元线性回归分析显示术后激素喷鼻维持治疗有统计学意义(P=0.024<0.05)。
展望CRS的治疗,在充分围术期准备前提下,定期及时行内镜下囊泡的清理,注意吸除囊液的同时尽量保存囊壁,术后亦应维持应用4~12周的喷鼻激素,如遇术腔黏膜炎症明显,且术后抗生素、鼻喷激素治疗无效,嗜酸粒细胞和特异性IgE不高,可选择不少于12周的低剂量大环内酯类抗生素治疗。鼻内镜手术辅以定期清理和激素喷鼻是有效治疗CRS的最佳策略,术后的疾病管理和患者依从长期鼻腔清洗[7]起到相当的作用,其对降低复发率和提高疗效有很重要的意义。

