正常成人脊柱-骨盆矢状位影像学参数的关系
庄弘宇,万龙
(1赤峰学院附属医院,内蒙古赤峰024005;2 青岛市即墨区人民医院)
人体矢状位平衡是由骨盆和脊柱共同协调和维持的,但以往大部分研究仅关注脊柱的生理曲度,而忽略了骨盆对矢状位形态的影响[1]。1992年Duval-Beaupere等[2]首次报道了骨盆入射角,并认为其可代表骨盆矢状位形态。近年西方学者研究发现,骨盆矢状位形态不但可维持人体矢状位平衡,还与青少年特发性脊柱侧凸等疾病密切相关,对脊柱畸形矫形手术策略制定具有重要临床意义[3]。但目前国内关于脊柱-骨盆矢状位形态的研究较少。为此,本研究探讨正常成人脊柱-骨盆矢状位影像学参数的关系,旨在为今后研究国人矢状位平衡提供依据。
1 资料与方法
1.1 临床资料 选择2016年1月~2017年1月在赤峰学院附属医院体检的健康志愿者278例,男188例、女90例,年龄18~30(23.5±1.5)岁,BMI(22.0±3.2)kg/m2。纳入标准:①年龄18~30岁;②全脊柱正侧位X线片无脊柱滑脱表现,冠状位脊柱侧凸Cobb’s角<10°,无矢状位后凸畸形。排除标准:①既往有脊柱、骨盆或其他可影响脊柱-骨盆参数的手术史者;②有腰椎滑脱、慢性腰腿痛以及骨盆、髓关节、下肢疾病史者;③脊柱或骨盆畸形及下肢不等长者;④有X线检查禁忌证或X线片显示不清者;⑤临床资料不完整者。本研究经赤峰学院附属医院医学伦理委员会批准,所有研究对象知情同意。
1.2 骨盆矢状位、脊柱解剖学矢状位、脊柱形态学矢状位相关参数测量 所有研究对象根据Horton等[4]方法拍摄负重位全脊柱正侧位X线片,通过医院影像归档和通讯系统测量骨盆矢状位、脊柱解剖学矢状位、脊柱形态学矢状位相关参数。骨盆矢状位相关参数:①骨盆入射角:经S1上终板中点作一条垂直于终板的直线,在经过S1上终板的中心点和股骨头中心点作一条直线,两条直线之间的夹角;②骨盆倾斜角:经过S1上终板中点及两侧股骨头中心连线中点的直线与铅垂线之间的夹角;③骶骨倾斜角:S1终板与水平线之间的夹角。见图1。脊柱解剖学矢状位相关参数:①腰椎前凸角:L1上终板与S1上终板之间的夹角;②胸椎后凸角:T4上终板与T12下终板之间的夹角;③颈椎前凸角:C2后壁与C7后壁之间的夹角;④脊柱矢状位平衡:经C7椎体中心所作的铅垂线与S1后上缘的水平距离(如铅垂线在S1后上缘前方,其值为正;如铅垂线在S1后上缘后方,其值为负)。见图2。脊柱形态学矢状位相关参数:①腰弯前凸角:S1上终板与胸弯腰弯拐点椎体(胸弯腰弯交界处较铅垂线倾斜角度最大的椎体)上终板之间的夹角;②上腰弯前凸角:S1上终板与腰弯前凸顶点之间的夹角;③下腰弯前凸角:S1上终板与腰弯前凸顶点之间的夹角;④胸弯后凸角:胸弯腰弯拐点椎体下终板与颈弯胸弯拐点椎体(颈弯胸弯交界处较铅垂线倾斜角度最大的椎体)上终板之间的夹角;⑤颈弯前凸角:C2后壁与胸弯颈弯拐点椎体后壁之间的夹角;⑥腰弯倾斜角:胸弯腰弯拐点椎体前上缘至S1前上缘连线与铅垂线间的角度(拐点位于S1前方,其值为正;拐点位于S1后方,其值为负)。见图3。
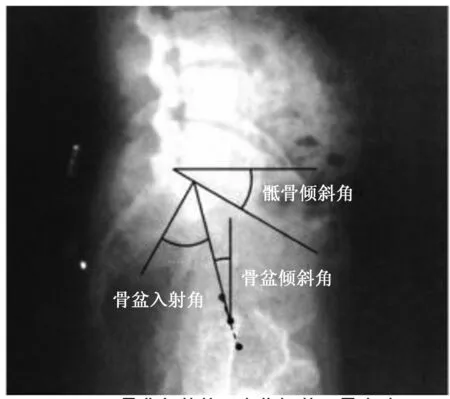
图1 骨盆矢状位相关参数测量示意图

图2 脊柱解剖学矢状位相关参数测量示意图


图3 脊柱形态学失位相关参数测量示意图
2 结果
2.1 骨盆矢状位、脊柱解剖学矢状位、脊柱形态学矢状位相关参数测量结果 骨盆矢状位相关参数:骨盆入射角为45.1°±9.6°,骨盆倾斜角为10.3°±6.7°,骶骨倾斜角为34.8°±7.8°;脊柱解剖学矢状位相关参数:腰椎前凸角为48.3°±11.1°,胸椎后凸角为24.2°±9.8°,颈椎前凸角为8.6°±8.7°,脊柱矢状位平衡为(-18.9±29.5)mm;脊柱形态学矢状位相关参数:腰弯前凸角为49.0°±11.1°,上腰弯前凸角为14.6°±5.9°,下腰弯前凸角为34.5°±7.9°,胸弯后凸角为32.1°±9.7°,颈弯前凸角为8.5°±8.7°,腰弯倾斜角为-5.5°±4.3°。
2.2 骨盆矢状位参数、脊柱解剖学矢状位参数、脊柱形态学矢状位参数的关系 骨盆入射角与腰椎前凸角呈正相关关系(r=0.535,P<0.05),与胸椎后凸角、颈椎前凸角、脊柱矢状位平衡均无明显相关性(r分别为0.103、0.165、0.160,P均>0.05);骨盆倾斜角与腰椎前凸角、胸椎后凸角、颈椎前凸角、脊柱矢状位平衡均无明显相关性(r分别为-0.092、-0.105、0.053、0.124,P均>0.05);骶骨倾斜角与胸椎后凸角、颈椎前凸角呈正相关关系(r分别为0.233、0.189,P均<0.05),与腰椎前凸角、脊柱矢状位平衡无明显相关性(r分别为0.758、0.054,P均>0.05)。骨盆入射角与腰弯前凸角、下腰弯前凸角、腰弯倾斜角呈正相关关系(r分别为0.566、0.665、0.285,P均<0.05),与上腰弯前凸角、胸弯后凸角、颈弯前凸角无明显相关性(r分别为0.161、0.088、0.166,P均>0.05);骨盆倾斜角与腰弯前凸角、上腰弯前凸角、下腰弯前凸角、胸弯后凸角、颈弯前凸角、腰弯倾斜角均无相关性(r分别为-0.042、-0.044、-0.017、-0.110、0.053、0.117,P均>0.05);骶骨倾斜角与腰弯前凸角、上腰弯前凸角、下腰弯前凸角、胸弯后凸角、颈弯前凸角、腰弯倾斜角均呈正相关关系(r分别为0.753、0.270、0.853、0.224、0.186,P均<0.05)。骨盆入射角与骨盆倾斜角、骶骨倾斜角均呈正相关关系(r分别为0.599、0.734,P均<0.05),骨盆倾斜角与骶骨倾斜角呈负相关关系(r=-0.081,P<0.05)。
3 讨论
骨盆矢状位形态不但参与脊柱矢状位平衡的调节,还与脊柱畸形矫形手术策略制定以及患者术后生活质量有关[4~6]。正常成人骨盆主要通过以下两种途径调节人体矢状位平衡:第一,骨盆入射角通过调整骶骨倾斜角的大小,改变腰椎前凸角,从而调整脊柱的序列,影响人体矢状位平衡;第二,当腰椎曲度失去代偿功能时,骨盆直接通过骨盆倾斜角的变化,即骨盆围绕双侧股骨头的中心旋转变化,影响人体矢状位平衡。
本研究选择18~30岁正常成人作为研究对象,既可保证脊柱、骨盆发育成熟,又可最大程度地减少由于年龄增长所致的退变因素对脊柱-骨盆矢状位平衡的影响,从而在无明显脊柱退变情况下观察正常成人脊柱-骨盆矢状位影像学参数的拟合关系。由于骨盆入射角不受骨盆位置变化的影响,可决定骨盆调整腰椎前凸角能力的大小,是骨盆矢状位形态的核心影像学参数。因此,本研究比较了国内外正常成人骨盆入射角的大小。结果显示,参与本次研究的正常成人骨盆入射角明显低于同年龄段美国、英国等西方国家正常成人,亦低于同年龄段韩国正常成人[5~10],说明不同人种正常成人骨盆形态可能不同,即使是同一人种也会因饮食等因素造成地域差异[11~13]。本次研究对象仅选取在赤峰学院附属医院体检的健康成人,而对国内不同省份或地区是否存在差异,还需进一步研究。
本研究结果还发现,骨盆入射角与腰椎前凸角、腰弯前凸角、下腰弯前凸角、腰弯倾斜角,骶骨倾斜角与胸椎后凸角、腰弯前凸角、上腰弯前凸角、下腰弯前凸角、胸弯后凸角、颈弯前凸角、腰弯倾斜角,以及骨盆入射角、骨盆倾斜角、骶骨倾斜角三者之间,均具有明显相关性,说明脊柱-骨盆矢状位影像学参数间存在一定联系,与Boulay等[6]报道基本一致。其中,骨盆入射角、骶骨倾斜角与颈椎、胸椎及腰椎的相关影像学参数有关,说明在脊柱-骨盆矢状位形态中,相邻椎体前凸、后凸相关影像学参数密切相关。因此,骨盆矢状位形态可能是脊柱矢状位平衡调节的核心[14,15]。
综上所述,正常成人脊柱-骨盆矢状位影像学参数之间存在明显相关性,骨盆矢状位形态变化可能与脊柱相关疾病有关。

