孕37~41周羊水过少孕妇的妊娠结局
曹燕


[摘要] 目的 探討孕37~41周羊水过少孕妇的妊娠结局。方法 方便选取该院2016年1月—2018年10月收治的120例羊水过少孕妇(孕37~41周)作为观察组,选取同期相同孕周的羊水正常孕妇120例作为对照组,统计两组孕妇的分娩方式、围生期孕妇并发症及围生儿并发症发生情况,对比妊娠结局。 结果 观察组剖宫产率(39.17%)高于对照组(19.17%),差异有统计学意义(χ2=11.616,P=0.000);观察组孕妇羊水胎粪Ⅱ~Ⅲ度污染和产后出血发生率(14.17%、18.33%)高于对照组(3.33%、6.67%),差异有统计学意义(χ2=8.819、7.466,P=0.002、0.006);观察组孕妇绒毛膜羊膜炎发生率(5.00%),对照组绒毛膜羊膜炎发生率(3.33%),两组孕妇绒毛膜羊膜炎发生率比较,差异无统计学意义(χ2=0.417,P=0.518);观察组胎儿生长受限、新生儿窒息和胎儿畸形发生率(12.50%、11.67%、13.33%)高于对照组(2.50%、2.50%、5.00%),差异有统计学意义(χ2=8.648、7.660、4.356,P=0.003、0.005、0.037);观察组围生儿死亡率(2.50%),对照组围生儿死亡率(0.83%),两组围生儿死亡率比较,差异无统计学意义(χ2=0.254,P=0.614 >0.05)。结论 羊水过少会增加孕37~41周孕妇剖宫产率,提高母婴围生期并发症发生率,影响妊娠结局。
[关键词] 分娩方式;羊水过少;并发症;妊娠结局
[中图分类号] R714.2 [文献标识码] A [文章编号] 1674-0742(2019)07(a)-0034-03
Pregnancy Outcome of Pregnant Women with Oligohydramnios during 37-41 Weeks of Pregnancy
CAO Yan
Department of Obstetrics and Gynecology, Yixing Traditional Chinese Medicine Hospital, Yixing, Jiangsu Province, 214200 China
[Abstract] Objective To investigate the pregnancy outcome of pregnant women with oligohydramnios during 37~41 weeks of pregnancy. Methods 120 pregnant women with oligohydramnios (37~41 weeks gestation) admitted to our hospital from January 2016 to October 2018 were convenient enrolled as the observation group. 120 normal pregnant women with the same gestational age were selected as the control group. The mode of delivery of pregnant women, complications of perinatal maternal and perinatal complications, compared with pregnancy outcomes. Results The cesarean section rate of the observation group (39.17%) was higher than that of the control group (19.17%) (χ2=11.616, P=0.000), the difference was statistically significant (P<0.05). The observed group of pregnant women with amniotic fluid meconium II~III degree of the incidence of pollution and postpartum hemorrhage (14.17%, 18.33%) was higher than that of the control group (3.33%, 6.67%) (χ2=8.819, 7.466, P=0.002, 0.006), the difference was statistically significant(P<0.05); the incidence of chorioamnionitis in pregnant women of the observation group (5.00%), the incidence of chorioamnionitis in the control group (3.33%), the incidence of chorioamnionitis in the two groups (χ2=0.417, P=0.518), the difference was not statistically significant, (P>0.05); the incidence of fetal growth restriction, neonatal asphyxia and fetal malformation in the observation group (12.50%, 11.67%, 13.33%) was higher than that of the control group (2.50%, 2.50%, 5.00%) (χ2=8.648, 7.660, 4.356, P=0.003, 0.005, 0.037), the difference was statistically significant (P<0.05); perinatal mortality in the observation group (2.50%), perinatal mortality in the control group (0.83%), and the mortality of perinatal children was compared, and the difference was not statistically significant(χ2=0.254, P=0.614 >0.05). Conclusion Too little amniotic fluid will increase the cesarean section rate of pregnant women at 37-41 weeks of pregnancy, increase the incidence of perinatal complications in mothers and children, and affect the pregnancy outcome.
[Key words] Delivery mode; Oligohydramnios; Complications; Pregnancy outcome
妊娠包括孕早期、孕中期和孕晚期,孕妇孕周≥28周即可归入晚期妊娠孕妇,临床中羊水过少容易引发羊水胎粪污染、新生儿窒息等不良事件,直接威胁妊娠结局,严重时甚至会危及母婴的生命安全[1]。由于孕晚期是孕妇羊水过少并发症高发阶段,因此有必要研究孕37~41周临产产妇羊水过少和妊娠结局之间的关系,为临床科学制定产妇分娩方案提供参考。为此该文以该院2016年1月—2018年10月收治的羊水过少孕妇(孕37~41周)和同期羊水正常孕妇各120例为研究对象,展开了下述研究。
1 资料与方法
1.1 一般资料
方便选取医院妇产科收治的羊水过少孕妇(孕37~41周)120例作为观察组,选取同期相同孕周的120例羊水正常孕妇归入对照组。观察组孕妇年龄22~41岁,平均(28.62±3.54)岁;包含初产妇92例,经产妇28例。对照组孕妇年龄23~40岁,平均(28.51±3.32)岁;初产妇95例,经产妇25例。全部孕妇均获知情权。纳入标准:①孕周37~41周;②观察组孕妇符合羊水过少的诊断标准;③单胎妊娠;④同意配合研究。排除标准:①入院时已临产;②双胎妊娠;③妊娠期高血压;④妊娠期糖尿病;⑤妊娠期肝内胆汁淤积综合征;⑥阴道分娩禁忌证。组间基线数据对比均衡性良好。
1.2 羊水过少的诊断标准
采用LogiqE8超声诊断仪,探头频率1~8 MH对参与研究的全部孕妇进行检测。采用羊水指数(AFI)法测量,以母体脐部为中心,划分4象限,包括左上、左下和右上、右下,测量各象限中的羊水深度,测量值求和即为AFI。患者羊水最大深度≤2.0 cm或AFI≤5.0 cm即可判定为羊水过少[2]。
1.3 方法
(1)记录分娩方式。(2)统计产妇围产期并发症,包括产后出血、绒毛膜羊膜炎、羊水胎粪污染诊断标准[3]:Ⅰ度:羊水稀薄,呈浅黄绿色,无粪渣;Ⅱ度:羊水混浊,呈黄绿色,存在少量胎粪;Ⅲ度:羊水黏稠,呈棕黄色,存在大量胎粪。绒毛膜羊膜炎诊断标准[4]:①临床表现体温≥38℃;②阴道分泌物异味;③胎心率增快(胎心率基线≥160次/min)或母体心率增快心率≥100次/min;④母体外周血白细胞≥15×109/L;⑤子宫呈激惹状态,宫体有压痛,母体体温升高的同时伴有②~⑤任何一项表现可诊断绒毛膜羊膜炎。实验室检查提示中性粒细胞≥0.9×109/L,血白细胞≥15×109/L;采血C反应蛋白≥10 mg/L。细菌培养显示宫腔细菌培养及新生儿耳或咽拭子细菌培养呈阳性。病理检查显示胎盘胎膜病理检查阳性,符合上述临床表现和实验室检验中3项者即可判定为绒毛膜羊膜炎。用称重法统计失血量,失血量=(有血敷料重量-干敷料重量)/1.05[5],敷料包括卫生巾、称重产包等。产后出血判定:自然分娩待胎儿娩出24 h内患者连续出血量≥500 mL判定为产后出血,剖宫产待胎儿娩出24 h内患者连续出血量≥1 000 mL判定为产后出血[6]。统计围生儿并发症发生情况,包括胎儿畸形、新生儿窒息、胎儿生长受限、围生儿死亡,Apgar评分<7分判定为新生儿窒息[7]。
1.4 统计方法
用SPSS 23.0统计学软件处理120例羊水过少孕妇和120例羊水正常孕妇的临床数据,以χ2检验围生期母婴并发症发生情况、分娩方式等计数资料[n(%)],P<0.05为差异有统计学意义。
2 结果
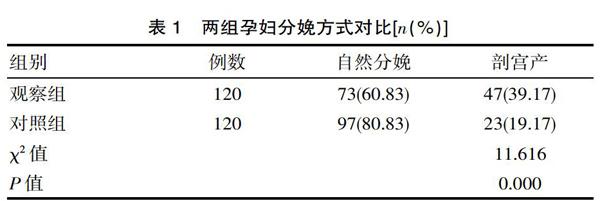
2.1 分娩方式对比
观察组剖宫产率明显高于对照组(P<0.05),见表1。
2.2 孕妇围生期并发症发生情况对比
观察组孕妇羊水胎粪Ⅱ~Ⅲ度污染、产后出血發生率均明显高于对照组(P<0.05),见表2。
2.3 围生儿并发症发生情况对比
观察组胎儿畸形、新生儿窒息、胎儿生长受限发生率均明显高于对照组(P<0.05),见表3。
3 讨论
实践证明,羊水过少可直接影响到胎儿宫内发育的安全性[8]。临床领域中羊水量少于300 mL即可认为羊水过少,但在妇产领域的实践过程中发现,自然分娩和剖宫产两种方式均无法准确评估孕妇宫腔内部的总羊水量。随着医学影像学技术的进步和发展,采用B超、利用AFI监测患者羊水量成为了行之有效的方式。有报道表明,羊水过少时孕妇子宫承受的压力将会直接作用于宫腔内的胎儿,导致胎儿的骨骼、肌肉在外力作用下出现畸形、生长发育受限等问题,增加新生儿窒息、死亡风险,因此医学界普遍认为羊水过少是重要的妊娠高危因素[9]。现阶段医学界就羊水过少的发生机制尚未达成统一共识,初步分析这与胎盘功能异常、羊膜病变、胎儿畸形等因素密切相关。
临床中在妊娠各期羊水量均会影响到围生儿成长发育,尤其是在临产阶段总,宫腔内的胎儿会受到宫缩、脐带受压等因素影响,继而破坏胎盘原有的血液循环,引发胎儿窘迫、新生儿窒息等情况发生,严重时甚至会导致胎儿死亡。结合该文研究结果可知,观察组剖宫产率为39.17%,显著高于对照组的剖宫产率19.17%,提示与孕37~41周的羊水正常孕妇相比较,羊水过少会增加孕妇剖宫产率。且观察组和对照组孕妇绒毛膜羊膜炎和围生儿死亡率比较无明显差异,观察组孕妇产后出血、羊水胎粪Ⅱ~Ⅲ度污染和胎儿畸形13.33%、胎儿生长受限12.50%、新生儿窒息发生率11.67%显著高于对照组的5.00%、2.50%、2.50%,表明羊水过少容易增加孕妇产后出血、羊水胎粪污染风险,提高新生儿窒息、胎儿畸形、胎儿生长受限发生率,危及母婴安全。进一步说明了羊水过少会给围生儿带来严重的不良后果。与上述分析结果相吻合,有学者[10]对108例妊娠晚期羊水过少孕妇和108例羊水量正常孕妇研究后发现,前者的新生儿窒息13.89%、羊水粪染发生率35.19%显著高于后者的2.78%、4.63%。因此应加强足月孕妇产前检查,及时行剖宫产辅助产妇分娩,改善母婴结局。同时为了增加羊水量,改善孕37~41周羊水过少孕妇及新生儿结局,医院应采取行之有效的措施增加孕妇宫腔内羊水量,目前临床可用的方法为羊膜腔灌注法,但会增加孕妇胎膜早破、绒毛膜羊膜炎等不良事件发生风险。而采用静脉输液治疗羊水过少尽管具有简单、安全、无创的优势,但起效相对较慢,在孕37~41周羊水过少临产产妇的临床治疗中适用性较低[10]。该次研究证实了羊水过少会加剧孕37~41周临产产妇发生产后出血、新生儿窒息、胎儿生长受限等不良事件发生风险,提高孕妇剖宫产率,直接影响到妊娠结局,但也存在样本选取量过少、未就羊水量较少孕妇和不同孕期孕妇的妊娠结局分析等问题。为了提高临床研究的全面性和准确性,在后续深入研究中有必要加大样本选取量,针对不同羊水量和孕期的产妇展开更加系统性的探索。
综上所述,孕37~41周是孕妇羊水过少的高发阶段,羊水过少会直接增加孕妇产后出血、羊水胎粪Ⅱ~Ⅲ度污染风险,提高新生儿窒息、胎儿生长受限、胎儿畸形发生率和孕妇剖宫产率,直接影响到妊娠结局,因此医院应注重监测孕妇羊水量,适当放宽医院剖宫产指征,改善新生儿窒息发生情况,优化妊娠结局。
[参考文献]
[1] 夏珺. 妊娠晚期羊水量与胎儿窘迫的相关性分析[J]. 中外医疗, 2016, 35(8):57-58.
[2] 谢伟雄, 李波, 杨君, 等. 足月妊娠胎儿的羊水量与心室Tei指数的关系[J]. 广西医学, 2016, 38(7):935-936.
[3] 罗沛芬. 胎心正常羊水Ⅱ~Ⅲ度粪染者剖宫产与阴道分娩的母婴情况比较[J]. 牡丹江医学院学报, 2016, 37(4):85-86.
[4] 陈磊,刘朝晖.绒毛膜羊膜炎的致病菌及药敏分析[J].中国妇产科临床杂志, 2016,17(2):140-143.
[5] 刘晨. 米索前列醇预防产妇产后出血的临床疗效[J]. 中国药物经济学, 2016, 11(3):83-84.
[6] 刘瑞枝. 卡前列素氨丁三醇联合米索前列醇在产后出血中的应用效果[J]. 山西医药杂志, 2016,45(20):2420-2422.
[7] 许亚红,闵敏,高宇,等.窒息新生儿脐动脉血气分析和Apgar评分相关性的临床研究[J]. 西南国防医药, 2016, 26(5):555-557.
[8] 王霞. 妊娠合并羊水过少应对措施及妊娠结局观察[J]. 中国实用医刊, 2016, 43(5):18-19.
[9] 刘居莉, 杨焕礼. 妊娠期糖代谢监测预防妊娠相关并发症、胎儿不良结局价值分析[J].实用预防医学, 2017, 24(6):723-725.
[10] 席艳妮, 闫峰. 妊娠足月羊水过少108例临床分析[J]. 陕西医学杂志, 2016, 45(9):1205-1206.

