通过DRGs优化手术分级和绩效评价
——王 娟 王兴武* 张乐辉 李 阳
原国家卫生部于2012年制定的《医疗机构手术分级管理办法(试行)》明确规定:根据风险性和难易程度不同,手术分为四级,且三级医院重点开展三、四级手术。此外,手术分级目录也是对临床手术医师进行授权管理的重要依据之一,因此制定科学合理的手术分级目录势在必行。
DRGs(Diagnosis Related Groups,疾病诊断相关分组),是一种病例组合方式,是将临床过程相近、资源消耗相似的病例分到同一个组的分类方法,是国际上公认的较好的保持病例组合临床同质及资源同质的工具[1]。CN-DRGs是由北京市医院管理研究所和原国家卫生和计划生于委员会医政医管局联合开发的分组器,从2004年起历经14年完成了分组器的本土化和论证工作,并在全国各个地区广泛应用,趋于成熟。由于手术分级和绩效考核在临床和管理工作中尚缺乏科学依据,所以本研究对CN-DRGs工具的应用情况进行了分析探索。
1 研究内容
1.1 研究资料
本次研究数据来源于某院2017年度出院的病案首页DRGs数据以及2016版CN-DRGs分组器中各病组的权重值。
表1MDCG手术与操作病组手术分级情况
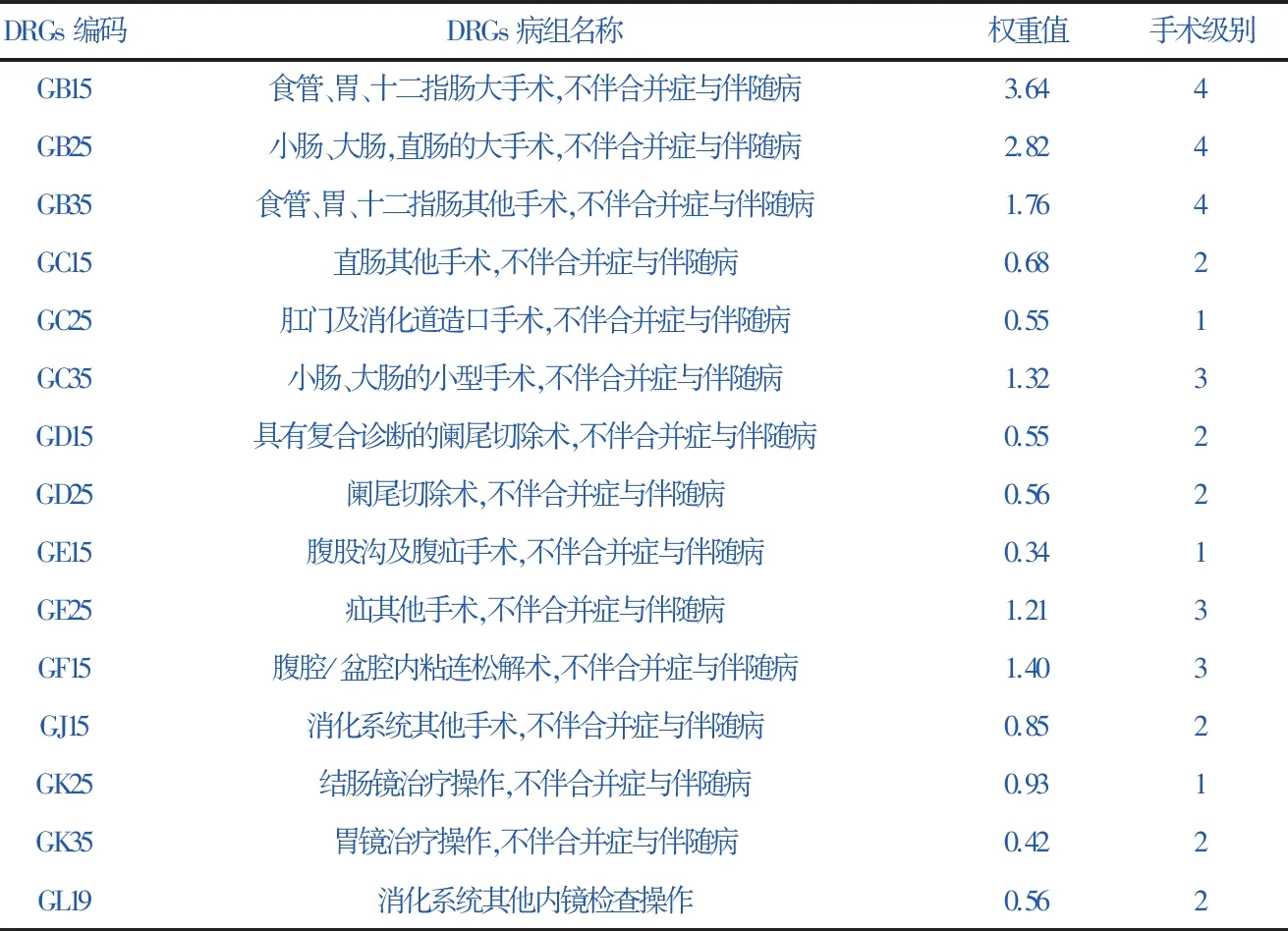
DRGs编码DRGs病组名称权重值手术级别GB15食管、胃、十二指肠大手术,不伴合并症与伴随病3.644GB25小肠、大肠,直肠的大手术,不伴合并症与伴随病2.824GB35食管、胃、十二指肠其他手术,不伴合并症与伴随病1.764GC15直肠其他手术,不伴合并症与伴随病0.682GC25肛门及消化道造口手术,不伴合并症与伴随病0.551GC35小肠、大肠的小型手术,不伴合并症与伴随病1.323GD15具有复合诊断的阑尾切除术,不伴合并症与伴随病0.552GD25阑尾切除术,不伴合并症与伴随病0.562GE15腹股沟及腹疝手术,不伴合并症与伴随病0.341GE25疝其他手术,不伴合并症与伴随病1.213GF15腹腔/盆腔内粘连松解术,不伴合并症与伴随病1.403GJ15消化系统其他手术,不伴合并症与伴随病0.852GK25结肠镜治疗操作,不伴合并症与伴随病0.931GK35胃镜治疗操作,不伴合并症与伴随病0.422GL19消化系统其他内镜检查操作0.562
表2专家法与CN-DRGs手术分级对比结果

ADRG组代码及名称一致专家定级高专家定级低合计GB1--食管、胃、十二指肠大手术3803270GB2--小肠、大肠,直肠的大手术37063100GB3--食管、胃、十二指肠其他手术1306275GC1--直肠其他手术1715032GC2--肛门及消化道造口手术1068078GC3--小肠、大肠的小型手术1423854GD--阑尾切除术5128GE1--腹股沟及腹疝手术029029GE2--疝其他手术141924GF1--腹腔/盆腔内粘连松解术60612GJ1--消化系统其他手术63339105GK1--结肠镜治疗操作012012GK2--胃镜治疗操作018018GL1--消化系统其他内镜治疗操作6208
1.2 研究方法
CN-DRGs中对每个病组均赋予了不同的权重[2](RW,Relative Weight),权重值的大小反映了该组收治病例相对复杂程度和技术难度,权重的计算方法=
本分组器计算权重时将住院费用按照“医疗”“护理”“医技”“药品”“管理”5类业务做内部结构调整,限定了每类业务在医疗费用中的占比均为20%,以便体现医务人员的劳动价值[3]。
采用分位数法优化手术分级目录,具体操作如下:将CN-DRGs中每个MDC组中所有手术和操作病组的RW看作一列数值,分别计算每列数值的3个百分位数(P25、P50和P75)。RW< P25的手术病组定义为一级手术病组;P25≤RW< P50的手术病组定义为二级手术病组;P50≤RW< P75的手术病组定义为三级手术病组;RW≥P75的手术病组定义为四级手术病组。通过查阅《CN-DRGs分组方案(2014版)》[4]手术病组中覆盖的的手术编码和手术名称,确定相应的手术分级;同一手术分级由于伴合并症和伴随病的情形不同而不同,故本研究一律取不伴合并症或伴随病病组定义为该手术的分级。
2 研究结果
2.1 优化手术分级
考虑到时间和精力因素,本研究只对MDCG中涉及的手术进行了分级。以MDCG—消化系统疾病及功能障碍中手术和操作病组为例。P25=0.56,P50=0.85,P75=1.41。手术病组及手术分级情况见表1。
通过查阅《CN-DRGs分组方案(2014版)》,以上病组涉及的手术与操作共625条,与《山东省医疗机构手术(操作)分类编码及手术分级管理目录(试行)》进行对比(见表2)。手术分级完全一致的有223条(占36%),较专家法级别高的有221条(占35%),较专家法级别低的有181条(占29%)。
2.2 优化绩效考核
某院2017年每个手术病例通过DRGs分组器后,被赋予不同的权重,这个权重可以反映病例的严重程度和技术难度。将所有手术病例的权重相加,得到手术总权重,用手术总权重来代替手术例数,提高了不同专业间手术的可比性,为绩效考核提供了更加科学的依据,从而达到优化手术绩效的目的。
利用CN-DRGs软件进行分组,分别统计手术科室的手术例数和手术总权重(见表3)。
3 讨论
3.1 手术分级与DRGs
目前,国内手术分级标准尚没有大数据统计,主要是由各专家结合各专业情况,借鉴国际经验,经过反复讨论制订而成,虽具有一定的科学性,但是仍会受到人为因素影响。加之病案首页中手术与操作编码一栏通常将一个较复杂的手术拆分成若干个手术来编码,且分解成的若干个手术在目录中级别不完全一致,因此本研究通过CN-DRGs权重法定义手术分级,不但科学合理,而且可以将相似的手术都集中在一组,从而解决了同一手术不同过程手术分级不一致的问题。
表32017年手术科室手术例数和手术总权重统计
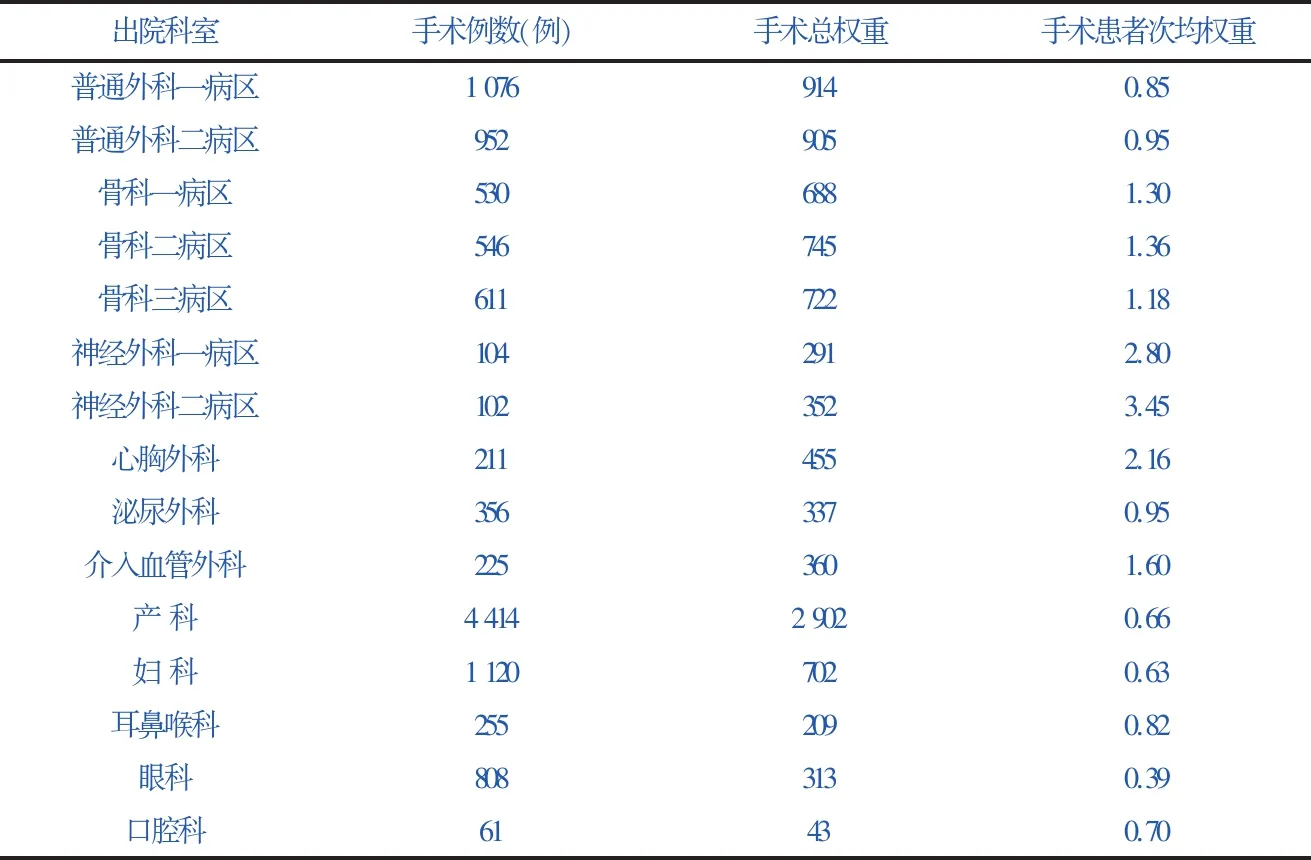
出院科室手术例数(例)手术总权重手术患者次均权重普通外科一病区10769140.85普通外科二病区9529050.95骨科一病区5306881.30骨科二病区5467451.36骨科三病区6117221.18神经外科一病区1042912.80神经外科二病区1023523.45心胸外科2114552.16泌尿外科3563370.95介入血管外科2253601.60产科441429020.66妇科11207020.63耳鼻喉科2552090.82眼科8083130.39口腔科61430.70
3.2 手术分级级别的制定依据
DRGs分组体系中同一手术由于伴随合并症和伴随病情形不同病会分到不同的病组,权重就不同,手术级别也会发生相应变化。由于手术分级主要根据考虑手术或操作本身的难易程度和风险,不考虑患者自身因素,所以本文一律取不伴合并症与伴随病病组来定义为该手术的分级。
3.3 手术分级分类目录选择
由于原卫生部手术分级分类目录中只有手术名称术语,没有手术编码信息,无法与CN-DRGs对应,因此本研究选取了有手术编码信息的《山东省医疗机构手术(操作)分类编码及手术分级管理目录(试行)》,可直接与CN-DRGs分组器中的编码进行匹配。
3.4 优化手术绩效
在手术绩效考核方面,最初医院仅单纯针对手术数量进行考核,由于未考虑到手术的难度,随后在考核中增加了手术级别,增大了三、四级手术的考核权重,使手术绩效考核前进了一步。但是不同专业同一手术级别的手术难度和风险是不同的,比如同是四级手术,神经外科的小脑病损切除术和妇科的子宫颈广泛性切除术手术难度和手术风险是不一样的。传统绩效考核工具无法量化手术相同而病情不同的病例间的差异,科室会偏向于选择难度较低的手术,达不到激励开展风险大且难度高手术科室的目的。因此,手术科室的绩效考核,缺乏一个可量化的科学考核工具。本研究应用手术病例总权重代替手术例数进行考核,不但可以体现出难易手术的差异,还可以综合考虑患者病情的复杂程度,既可以激励临床科室开展难度高的手术,还能达到激励收取疑难复杂病例的目的,从而促进学科良性发展。
以某院2018年1月-9月胃肠外科MDCG手术为例,三、四级手术例数较由去年同期的243例上升为438例,三、四级手术例数比例由31.6%上升为49.5%。
3.5 病组权重RW的赋值
DRGs中相对权重(RW)的准确性很大程度上影响着DRGs数据评价的有效性和公平性。目前我国医疗收入结构尚不合理,还不能如实反映医疗成本。丹麦和荷兰等国家采用自下而上成本分摊方法计算DRG相对权重,该方法被认为是计算DRG相对权重较为准确的方法[5]。国际实践经验表明,各国只能建立一套统一的相对权重体系[6]。由于不同地区的消费水平和定价模式,以及医疗机构间诊疗方式的差异,所以在制定相对权重时必须将不同地区、不同级别的医院纳入进来,在全国大数据基础上进行,才能确保其适用性和公平性。

