一种用于调强剂量计算的快速CBCT HU值修正方法
宋炳文,梁嘉乐,吴思宇,朱凤盈,潘建南
南方医科大学顺德医院 放射治疗科,广东 佛山 528300
引言
随着调强放射治疗(Intensity-Modulated Radiotherapy,IMRT)和容积旋转调强放射治疗(Volumetric-Modulated Arc Therapy,VMAT)技术在临床治疗中的广泛应用,放射治疗已经成为癌症的主要治疗手段之一[1-3]。放射治疗一般需要持续几周时间,在此期间,受照射剂量的影响,患者的体重、肿瘤体积以及器官都可能发生变化,导致患者治疗期间的解剖结构与初始治疗时的解剖结构发生很大差异[4-8]。这些解剖学差异会导致患者体内所接受的实际辐射剂量发生改变,达不到理想的治疗效果。
锥形束CT(Cone-Beam CT,CBCT)是一种直接装备在直线加速器上最初目的用于图像引导放射治疗(Imageguided radiotherapy,IGRT)的一种三维图像采集装置,具备采集患者治疗期间的解剖信息的功能。但是由于CBCT重建技术的限制,CBCT图像不能直接用于患者的剂量计算。尽管一些文献报道了基于密度模体进行CT值(Hounsfield Unit,HU)转化电子密度(Electron Density,ED)的方法[9-12],但另有报道显示,CBCT的HU值高度依赖模体的大小和材质,模体的散射条件和实际患者的散射条件也会有所差异[13-14],因此一些基于模体刻度的HU-ED方法可能并不一定适用于实际人体的剂量计算。为了避免上述因素的影响,Macfarlane等[15]和Zhang等[16]提出一种基于人体或人形体模的个性化CBCT HU修正方法,发现CBCT HU与CT HU值呈线性关系,且被证明可用于实际人体的精确剂量计算,该方法同时适用于瓦里安和医科达加速器。但是由于其需要借助一些其他辅助手段(如Matlab)对CBCT进行像素提取,操作上相对比较复杂,一定程度上阻碍了该方法在我国国内放疗机构中的广泛应用。
本研究的目的是在基于人体个性化CBCT HU修正方法的基础上,提出一种完全基于治疗计划系统的快速CBCT HU值修正方法,使CBCT图像能应用于调强剂量计算。
1 材料与方法
1.1 图像获取
从Eclipse(V13.5,瓦里安公司)计划系统收集已经执行治疗的15例鼻咽癌患者的计划CT和第一次治疗前的CBCT图像,其中10例用于获取CBCT HU刻度曲线,另外5例用于测试验证。CT图像由德国西门子大孔径CT(SOMATOM Definition AS)扫描获得,CBCT图像由瓦里安Trilogy加速器的On-board kV CBCT(OBI)系统获取。
1.2 图像配准和结构拷贝
利用Eclipse计划系统中的图像配准功能将CBCT与计划CT进行图像配准,配准之后计划CT的所有靶区和危及器官结构拷贝至CBCT图像中。
1.3 建立CBCT HU-ED刻度曲线
本步骤分为两步,第一步为通过Eclipse统计用于刻度的10例患者的CBCT以及CT上的各结构的平均HU值,建立HUCBCT-HUCT曲线,获取拟合公式。第二步为通过拟合公式获取用于CT HU-ED曲线中各HU值对应的CBCT HU值,从而建立CBCT HU-ED曲线。
1.4 剂量评估比较
本研究分别使用CT HU-ED和CBCT HU-ED曲线对5例测试患者的CBCT图像进行了剂量计算,并分别与CT图像的剂量分布进行Gamma值和剂量体积直方图(Dose-Volume Histogram,DVH)比较。
对射野中心点所在的横断面、冠状面及矢状面的剂量分布分别进行了Gamma比较,验证CBCT剂量分布与CT剂量分布的一致性。所使用的Gamma分析软件为OmniPro I’mrt剂量分析软件,所使用的Gamma标准为1%/1 mm。当Gamma值大于1时,表示该剂量点验证失败,反之表示验证通过。Gamma通过率主要统计两个剂量分布之间验证通过的剂量点数量所占百分比。
使用DVH评估靶区和危及器官的剂量指标:PTV(Planning Target Volume)靶区结构的D98%、Dmean差异以及正常组织结构的Dmean或Dmax差异,其中D98%表示98%的PTV体积所吸收的最小剂量,Dmean表示平均剂量,Dmax表示最大剂量。
2 结果
2.1 获取CBCT HU-ED刻度曲线
为了建立真实患者的CBCT与CT之间的HU关系式,我们利用SPSS 20.0软件统计了10例头颈患者的CBCT与CT分别对应的各结构的平均HU值以及标准偏差,并做了配对样本t检验分析,检验结果显示所有结构的P值均小于0.05具有统计学意义,如表1所示。CBCT与CT之间的HU关系式通过origin 8.0专业函数绘图软件采用一元线性线性回归方程获取为HUCBCT=1.2135×HUCT+21.08,CBCT HU 范 围为 -600~1600 HU,CT HU 范围为 -550~1300 HU。如图1所示,其中一元线性方程截距为21.088,对应标准偏差为14.77;斜率为1.2135,对应标准偏差为0.027;皮尔森相关系数0.99827以及R2相关系数值0.99604均表明CBCT与CT之间的HU值具有良好的线性相关性。通过此关系式,我们可以将CT的HU-ED电子密度曲线转换为CBCT的HU-ED电子密度曲线,如图2所示。
表1 CBCT和CT对应HU值统计分析结果(±s)
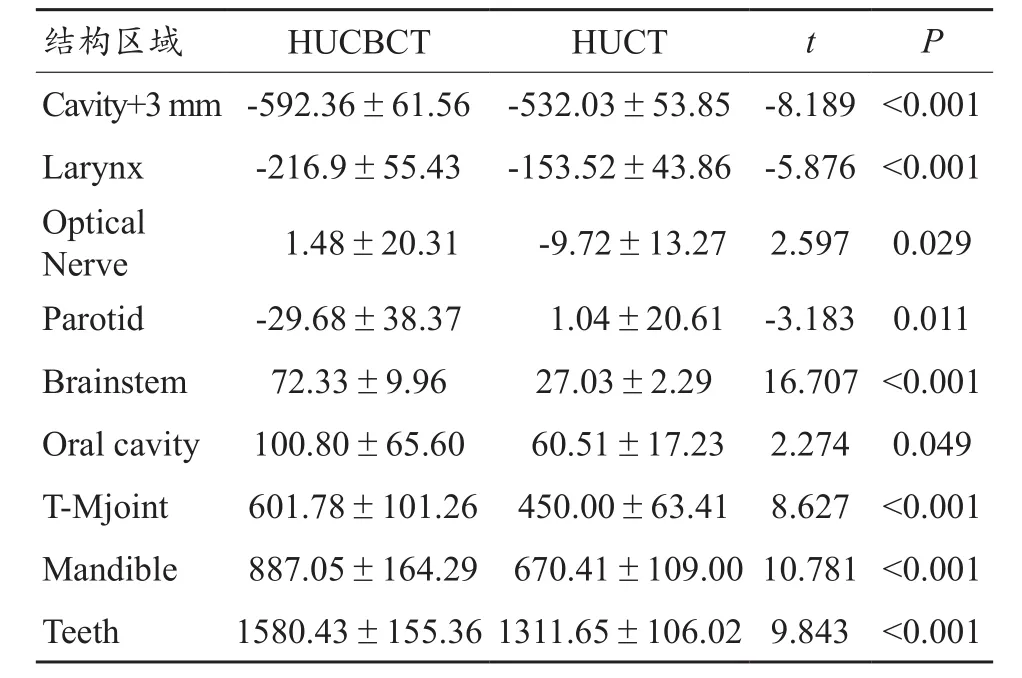
表1 CBCT和CT对应HU值统计分析结果(±s)
结构区域 HUCBCT HUCT t P Cavity+3 mm-592.36±61.56 -532.03±53.85 -8.189<0.001 Larynx -216.9±55.43 -153.52±43.86 -5.876<0.001 Optical Nerve 1.48±20.31 -9.72±13.27 2.597 0.029 Parotid -29.68±38.37 1.04±20.61 -3.183 0.011 Brainstem 72.33±9.96 27.03±2.29 16.707<0.001 Oral cavity 100.80±65.60 60.51±17.23 2.274 0.049 T-Mjoint 601.78±101.26 450.00±63.41 8.627 <0.001 Mandible 887.05±164.29 670.41±109.0010.781<0.001 Teeth 1580.43±155.361311.65±106.02 9.843 <0.001
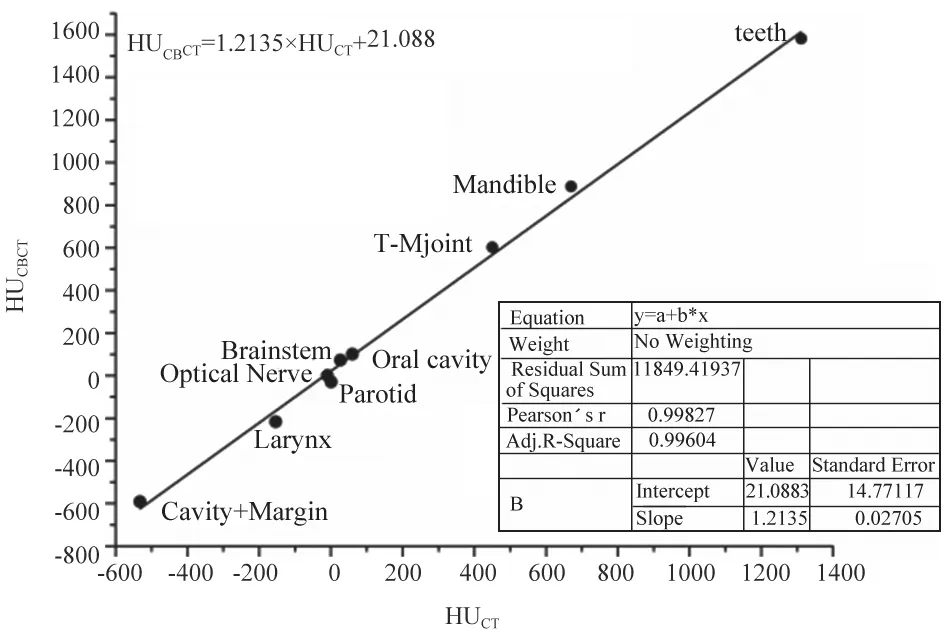
图1 对CBCT与CT之间的HU拟合
2.2 剂量分布Gamma验证
使用OmniPro I’mrt对一例测试患者的冠状面进行Gamma分析的示意图,见图3,从图3可以看出,相比修正前,利用本研究建立的CBCT HU-ED曲线,CBCT剂量分布与CT的剂量分布通过率(一致性)提高了4.4%。
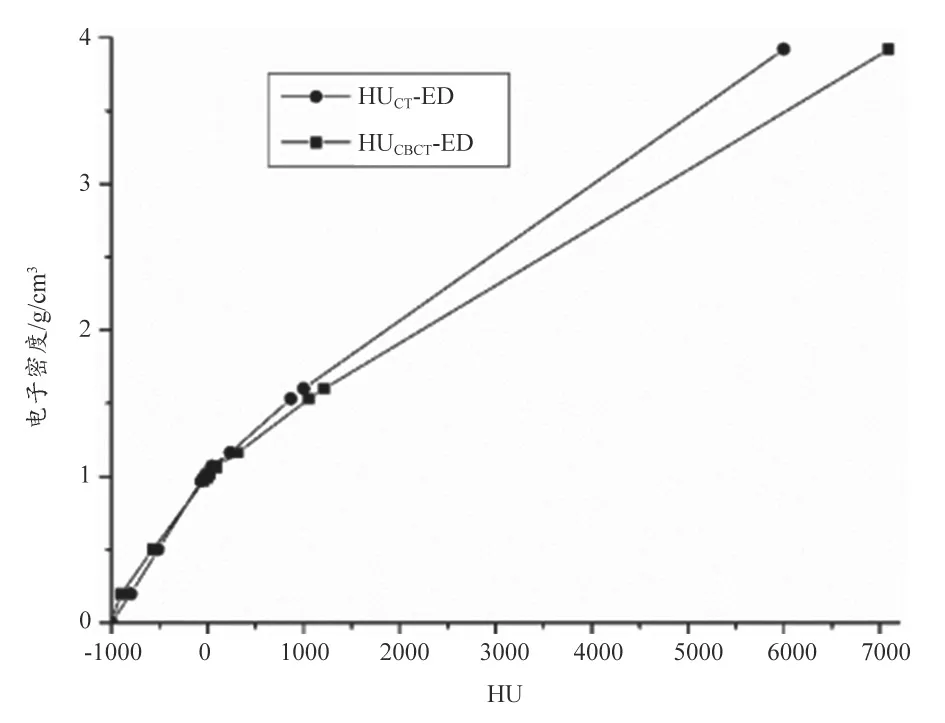
图2 CT与CBCT分别对应的HU-ED曲线比较
本研究总共统计了5例患者的CBCT图像横断面、冠状面以及矢状面与CT图像的剂量分布一致性,利用本研究建立的CBCT HU-ED曲线,CBCT与CT图形之间的剂量一致性在横断面、冠状面以及矢状面分别平均提高了2.56%、3.835%以及2.68%,详细结果见表2。
2.3 DVH比较
表3详细统计了HU修正后的CBCT HU以及CT图像的部分靶区和危及器官的DVH剂量学参数。无论是靶区还是危及器官,修正后的CBCT剂量学参数都与CT图像获取的剂量学参数十分接近。可以看到,作为临床最重要的靶区结构PGTVnx70和PTV54的平均绝对差异分别为0.61%±0.48%和0.56%±0.53%。在所有测试病例中,除一例病例的剂量学参数差异大于1%以外,其余测试病例的剂量学参数均小于0.5%。图4为对一个测试患者HU修正前后CBCT计算的各结构DVH与CT图像获取的DVH比较。可以看到,CBCT修正后的各结构DVH相对CT图像的DVH一致性比修正前明显提高,其中PTV结构的一致性提高最大。
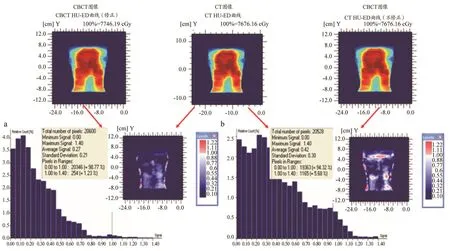
图3 OmniPro I’mrt软件Gamma验证
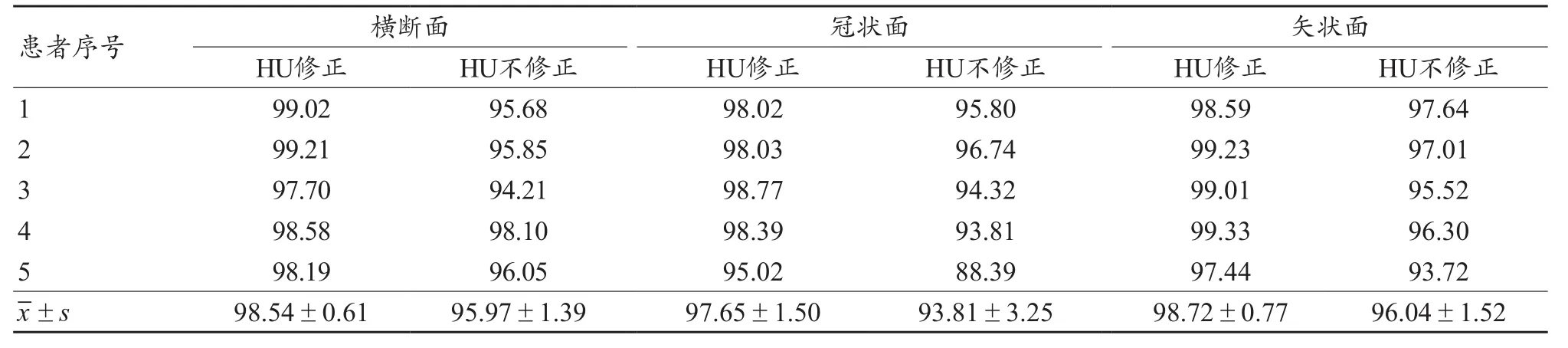
表2 横断面、冠状面以及矢状面Gamma通过率(%)
表3 各结构DVH剂量学参数比较(±s ,%)
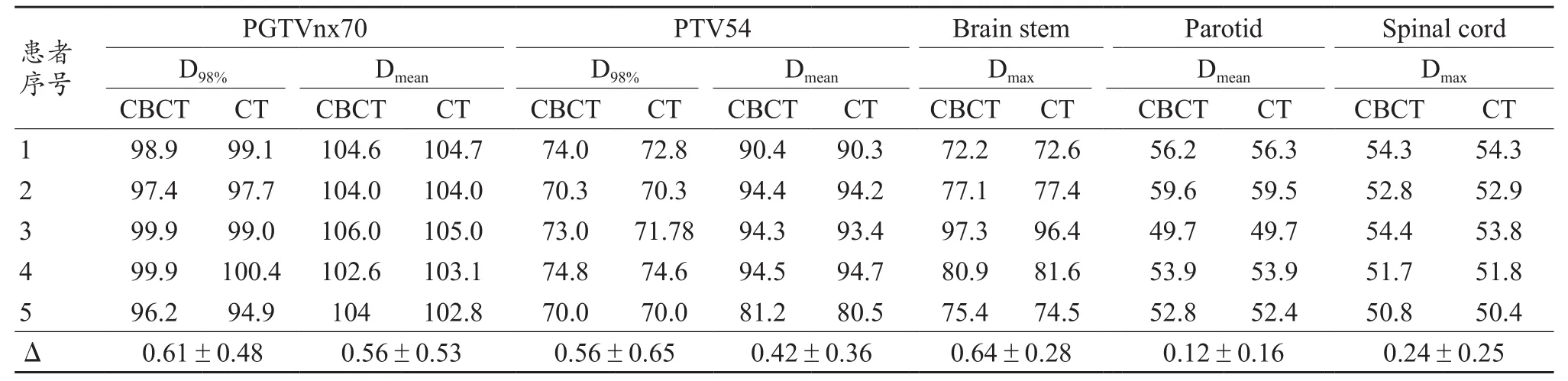
表3 各结构DVH剂量学参数比较(±s ,%)
注:Δ为修正后CBCT HU与CT HU相应DVH剂量学参数差异(±s )。
患者序号PGTVnx70 PTV54 Brain stem Parotid Spinal cord D98% Dmean D98% Dmean Dmax Dmean Dmaximages/BZ_74_592_431_608_444.pngimages/BZ_74_1648_431_1664_444.pngCBCT CT CBCT CT CBCT CT CBCT CT CBCT CT CBCT CT CBCT CT 1 98.9 99.1 104.6 104.7 74.0 72.8 90.4 90.3 72.2 72.6 56.2 56.3 54.3 54.3 2 97.4 97.7 104.0 104.0 70.3 70.3 94.4 94.2 77.1 77.4 59.6 59.5 52.8 52.9 3 99.9 99.0 106.0 105.0 73.0 71.78 94.3 93.4 97.3 96.4 49.7 49.7 54.4 53.8 4 99.9 100.4 102.6 103.1 74.8 74.6 94.5 94.7 80.9 81.6 53.9 53.9 51.7 51.8 5 96.2 94.9 104 102.8 70.0 70.0 81.2 80.5 75.4 74.5 52.8 52.4 50.8 50.4 Δ 0.61±0.48 0.56±0.53 0.56±0.65 0.42±0.36 0.64±0.28 0.12±0.16 0.24±0.25

图4 CBCT图形HU修正前后各结构的DVH与CT图像的DVH比较
3 讨论
CBCT影像技术已被广泛应用于临床放射治疗,其在图像引导放射治疗上的广泛应用已证明了其获取患者治疗过程中的三维解剖学信息的准确性。如果CBCT可以应用于剂量学计算,将会更进一步促进精确放射治疗技术如自适应治疗技术的发展。本研究基于Macfarlane[15]提出的方法上的人体个性化CBCT HU修正方法基础上,建立了一种快速CBCT HU刻度方法,并通过对实际临床病例的测试证明了其可行性。
蒋晓芹等[13]和Richter等[14]人报道不同体积以及不同材料对CBCT图像的扫描都会有影响,不同条件下扫描的CBCT图像HU值与CT图像扫描的HU值差异各不相同,差异幅度高达10%。为了避免这些因素的影响,本研究所有数据均来源于实际头颈肿瘤患者的CBCT和CT图像,能有效避免扫描体积的大幅度变化并确保了扫描材料的一致性。在实际临床应用时,只需要针对不同的部位进行单独刻度即可。
相比Macfarlane等[15]的方法,本研究中CBCT刻度方法的完成完全基于治疗计划系统,不需要借助额外的辅助软件,其主要优势在于简便快捷,这有助于CBCT应用于剂量计算在临床应用中的广泛使用。在表1结果中,测试病例的PTV平均剂量差异为0.56%,这个结果也与Macfarlane报道的0.5%的PTV平均剂量差异相接近,这说明我们的方法在快速实现CBCT HU刻度的同时也保证了剂量计算的准确性。
为了建立CBCT HU和CT HU关系式,必须对用于获取关系曲线的CBCT和CT图像进行配准,为了避免形变配准中可能存在的失真情况,我们对CBCT图像和CT图像的配准采用的是刚性配准方法。这种方法可以对鼻腔区域的解剖结构进行精确配准,但是对于颈部,由于CT扫描和CBCT扫描时,颈部可能存在摆位偏差导致配准精度不高。因此,为了确保数据的准确性,在提取数据时,我们只考虑鼻腔区域各正常组织的HU值用于获取CBCT HU和CT HU关系式。另一个值得注意的问题是,建立CBCT HU-CT HU关系式时HU刻度范围的选取,除了本研究中使用的-600~1600 HU的CBCT HU刻度范围,我们还使用-900~1600 HU的CBCT HU刻度范围获取了HU-ED曲线,结构发现相比本研究中所使用的刻度范围,其与计划CT的剂量学差异会明显增大,与计划CT的PTV平均剂量差异达到1.1%,偏差增大0.6%。这是因为CBCT和CT的最低HU阈值都为-1000 HU,因此,在低HU区域并不适用于线性刻度。在实际临床工作中,我们通常将-350 HU作为Body结构的勾画阈值,本方法的HU刻度范围完全可以满足临床应用。
4 总结
本文建立了一种简便快捷的CBCT HU值修正方法,该方法已经被证明可以应用于实际临床患者的剂量计算。本方法的建立有助于CBCT应用于精确剂量计算在临床上的广泛应用,为自适应放射治疗等精确放疗技术的开展提供帮助。

