超声引导125I粒子腹腔神经节植入术治疗进展期胰腺癌疼痛的疗效分析
辛玉晶 陈毅 王亚楠 杨伊 周翔
近年来胰腺癌的发病率不断上升,已经成为癌症死亡的第四大原因,患者5年生存率不到4%。由于胰腺癌有向后腹膜生长和嗜神经浸润的特性,因此75%的患者在确诊胰腺癌时伴有明显的腹痛,而晚期胰腺癌患者腹痛的比例超过90%[1-3]。这种疼痛严重影响患者的生活质量,降低患者的生存率。现有的胰腺癌疼痛治疗技术,主要有镇痛药物、腹腔神经节阻滞/消融术,内脏神经切除术,腹腔神经节125I粒子植入术等[4-8]。然而,阿片类镇痛药的药物治疗常常伴随着副作用和疼痛的不完全缓解,腹腔神经丛阻滞(celiac plexus neurolysis,CPN)及内脏神经切除术等手术所获得的效果的持续时间是相当有限的,文献报道腹腔神经节125I粒子植入术也可以有效缓解疼痛,但这种治疗效果的有力证据仍然缺乏。因此探索一种镇痛效果更好而副作用更小、更安全的方法对于缓解患者疼痛,提高患者生存质量具有显著意义。
本研究旨在探讨经皮经胃超声引导下125I粒子腹腔神经节植入术缓解不可切除及复发胰腺癌顽固性癌痛的疗效以及其安全性。
材料与方法
一、临床资料
2015至2018年经病理证实的25例进展期胰腺癌患者,15例为不能切除的胰腺癌初治患者,10例术后局部复发患者,详细资料见表1。入选标准:年龄在18~78岁之间;疼痛视觉模拟评分(visual analog scale,VAS)在4分以上;初治患者接受超声引导下细针穿刺细胞学或组织学病理证实为胰腺癌,术后复发患者均有详细病理资料;影像学证实肿瘤侵犯腹腔干或肠系膜上动脉而失去手术切除机会,患者难以耐受内镜操作或条件不符合内镜操作原则而无法进行腹腔神经丛阻滞及内脏神经切除术等内镜止痛手术;签署知情同意书。排除标准:凝血功能异常(国际标准化比值INR>1.5或血小板<50×109/L);对镇静药物过敏者;严重心肺功能异常。本研究得到了医院伦理委员会批准。
二、器械
Philip IU22;CX50:C5-1 probe,18G 穿 刺 针;125I粒子由上海欣科医药有限公司生产,单颗放射活度为2.59×106Bq。
三、操作过程及术后处理
应用TPS计划系统确定125I粒子数量及分布,计划靶区体积(planning target volume,PVT)定义为腹腔神经节外扩1 cm,匹配周边剂量(matched periphreal dose,MPI) 为 100~120 Gy。 术 前 禁 食4~6 h,静脉输注0.9%氯化钠500~1 000 ml,仰卧位,常规腹部皮肤消毒,术者及助手做放射防护,经皮经胃穿刺,于腹腔动脉干旁,调整超声探头方向,进行穿刺距离测量,采用血流多普勒避开血管,经活检孔道插入穿刺针,负压持续吸引下进行穿刺,到达靶部位后,拔出穿刺针针芯,粒子枪释放粒子,通过针芯送入粒子至靶部位,穿刺完毕,拔出穿刺针;按照同样方法,对其他神经节种植,粒子间距0.5~1 cm。术中全程监测氧饱和度及心率、呼吸、血压等生命体征。术中及术后3 d静滴盐酸环丙沙星400 mg。术后2 d行上腹部CT(computed tomography)增强扫描及摄腹部平片进行放射剂量评估,放射“冷区”给予补充植入粒子(图1)。
四、观察指标
术前记录患者腹痛VAS评分及硫酸吗啡控释片(美施康定)使用量情况。术前、术后2周分别抽血检测血常规、肝肾功能、血淀粉酶以及免疫功能;详细记录与手术相关的如出血、穿孔、发热、腹泻、体位性低血压等并发症。术后由不知情的门诊专职医师进行随访,每周至少随访1次直至患者死亡,详细记录患者生存期,腹痛VAS评分及硫酸吗啡控释片使用量变化。
五、疗效判定
(一)疼痛评分
腹痛程度采用国际标准的Scott-Huskisson VAS评分系统(NCCN Adult Cancer Pain Version 2.2014)[3]。0分为无痛,10分为剧烈难以忍受的疼痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~l0分为重度疼痛。疼痛完全缓解定义为无痛(VAS=0分),疼痛部分缓解为疼痛VAS评分至少减少3分以上,疼痛无缓解则为疼痛VAS评分减少在3分以内或升高。
(二)阿片类止痛药使用情况
记录24 h 患者口服硫酸吗啡控释片剂量。
(三)生活质量评估
生活质量评估根据生活质量评分表(quality of life,QOL)评分(1990年参考国外标准制定)。该表可以对肿瘤患者的食欲、精神、睡眠、疲乏、疼痛、社会/家庭支持、自身理解状况和日常生活、治疗副作用等状况进行评估,每条1~5分,分数越高,生活质量越好。
六、统计学方法
数据采用SPSS 19.0软件包进行分析,采用配对t检验评价手术前后VAS评分及硫酸吗啡控释片使用量变化,P<0.05为差异有统计学意义。
结 果
一、疼痛缓解情况
25例患者接受经皮经胃超声引导下125I放射性粒子腹腔神经节植入术,15例为不可切除胰腺癌患者(60.0%),10例为胰腺癌术后复发患者(40.0%),患者基本情况如表1。术后行腹部平片及CT增强扫描证实粒子定位良好,无“冷区”进行放射补充。患者平均植入125I粒子4粒(2~8粒),平均手术时间70.8 min(60~90 min),平均住院时间3.5 d(2~5 d)。手术前后VAS评分及硫酸吗啡控释片使用量变化如表2。总体上看,术后1周,患者的VAS评分从7.56分降至7.52分,硫酸吗啡控释片从87.60 mg升至91.20 mg,但未达到统计学差异(P>0.05)。2周以后患者的VAS评分从7.52分降至3.36分,硫酸吗啡控释片使用量则从91.2 mg迅速减少到50.00 mg,与术前及术后1周相比差异有统计学意义(P<0.05);术后2个月部分缓解率为88%(22/25),在随访过程中患者的VAS评分及麻醉药物剂量维持在相对较低水平(表1~2、图 2~3)。
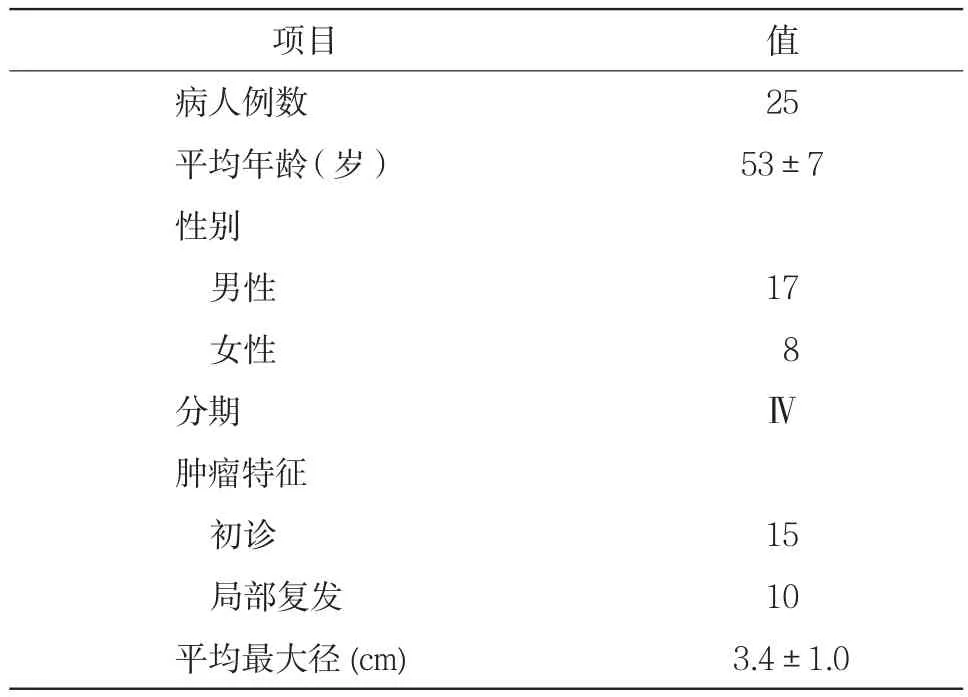
表1 入选病人特征

表2 粒子植入术前、术后VAS评分及硫酸吗啡控释片使用量的比较和疼痛缓解情况

图2 125I置入后VAR评分柱状图,显示治疗2周后疼痛程度明显减低,且持续可达5个月

图3 125I置入后吗啡用量,治疗2周后用药量明显减低,且持续可达5个月
二、生活质量评估
粒子植入术后,患者术后1周生活质量评分也有所提高,但差异无统计学意义(P>0.05),术后1个月、3个月患者总体生活质量较治疗前有明显改善(图4),差异有统计学意义(P<0.01)。
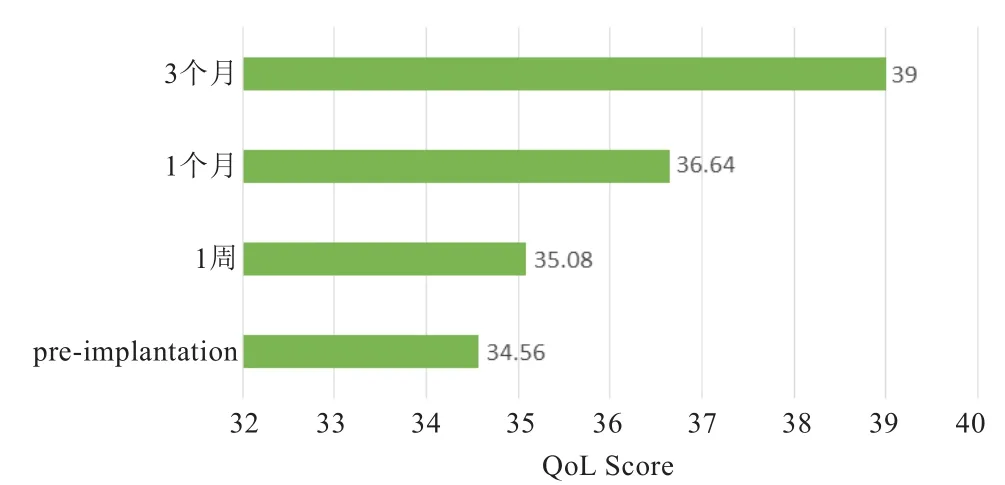
图4 125I置入后QoL评分
三、术后并发症
根据术前、术后2周分别抽血检测血常规、肝肾功能、血淀粉酶及临床症状评估并发症,共发现:1例患者(4.00%)出现胃潴留,2例患者(8.00%)出现腹泻,1例患者(4.00%)出现站立性晕厥,对症处理后能缓解,未见其他严重并发症的发生。
讨 论
本研究结果显示,经皮经胃超声引导下125I放射性粒子腹腔神经节植入术可降低晚期胰腺癌顽固性癌痛患者的VAS评分和镇痛药物的用量,并发症少,副作用低,是一种安全、持续有效的缓解进展期胰腺癌患者疼痛的方法。
125I放射性粒子近距离放射治疗因其定位精度高、创伤小、操作简单,持续低剂量释放,对周围正常组织损伤小,在肿瘤治疗中应用越来越广泛。在本次研究中,术后2周患者VAS评分下降,镇痛药物用量明显减少,并在以后的随访过程VAS评分及镇痛药物剂量维持在相对较低水平,没有严重并发症的发生。有研究表明125I粒子近距离放疗后胰腺癌患者缓解疼痛有效率为89%,完全缓解率为24%,同时联合其他治疗可以延长患者的生存期[9]。这表明125I放射性粒子可以有效地缓解晚期胰腺癌的疼痛,保证其安全性和有效性。晚期胰腺癌引起的疼痛性质复杂,主要有以下三种:第一,神经源性炎症,是由感觉神经末梢释放的神经递质诱发。第二,嗜神经侵犯,疼痛主要由腹腔神经丛传递,腹腔神经丛周围均为疏松结缔组织,阻力低,因此腹腔神经丛是胰腺癌好发的侵犯部位。第三,胰管高压。125I半衰期为59.7 d,平均光子能量为27~35 kev,在人体组织中的平均辐射为0.694±0.021 mCi(25.6 MBq),可 穿 透 1.7 cm。其释放的连续低剂量辐射可导致在G2/M期引起PANC-1细胞周期停滞并诱导细胞凋亡,从而抑制肿瘤细胞的生长[10]。
本次研究显示,患者术后1、3、5个月的VAS评分及止痛药物一直维持在较低水平,止痛效果长达5个月,并且患者的生活质量较前也明显改善,125I粒子近距离照射可有效诱导神经元的凋亡,且这种效应与照射时间及剂量呈正相关,低剂量的伽马射线可以从外到内持续损坏腹腔神经节[11-12],临床上对中晚期胰腺肿瘤所致的顽固性疼痛常规使用止痛药物,但随着病程的延续,尽管止痛药物及针剂剂量的增加,止痛效果却在下降,不良反应增加,并且长时间使用麻醉药易成瘾[13-14]。除了传统的镇痛药外,内镜下腹腔神经丛阻滞术也是治疗中晚期肿瘤顽固性上腹痛或牵涉性背痛的有效方法,主要是在腹腔神经丛周围注射无水酒精,利用高浓度无水酒精使脂蛋白和黏蛋白变性,神经细胞脱水、变性,细胞凝固和神经纤维脱髓鞘作用达到破坏神经节及纤维以中断痛觉通路,阻断疼痛的传导,达到止痛目的。但一项系统综述显示虽然CPN术后24 h患者腹痛即有明显改善,麻醉药物使用量减少,但总体上VAS评分较基值仅仅下降6%,疗效持续时间仅有2~3个月[15]。CPN术通常使用无水乙醇,主要是快速破坏神经丛,但尸检病理结果显示其主要破坏神经外膜,对神经束膜及内的神经元几乎没有影响,所以就姑息治疗而言,125I植入是一种有效安全的神经丛内放射辐照胰腺癌癌痛控制方法。
在本次研究中有10例局部复发的胰腺癌患者采用经皮经胃超声引导的方式植入125I粒子,均一次性成功,术后并无严重并发症。对于Whipple术后局部复发患者,由于术后解剖结构的变化,内镜下难以准确定位腹腔神经丛,因此,对于患者难以耐受或不适于内镜操作的胰腺癌患者,经皮超声引导下植入是一种更为安全、操作方便的方式。王凯旋等[16]回顾分析了23例超声内镜下125I置入腹腔神经节的疗效及安全性,研究中,术后2周82.6%(19/23)的患者诉腹痛明显缓解并伴随硫酸吗啡控释片使用剂量的减少,术后5个月仍有50%患者达到疼痛部分缓解。内镜超声引导定位准确,可精确显示神经节,对于腹腔内转移癌及腹膜后淋巴结肿大引发的顽固性腹痛同样有效,但其整体观差,探头位置及医师操作经验对疗效有一定影响。CT引导是国内目前临床腹腔神经丛阻滞常用的基本影像引导方法,在其引导下穿刺更有利于避免严重的并发症,但因此种方法价格高、放射剂量大、不能实时监控等缺点,在临床中应用较少[17-18]。
本研究应用125I粒子植入治疗胰腺癌癌痛患者,术后患者总体生活质量明显改善(P<0.01),可能是患者经过粒子植入治疗后,疼痛缓解,食欲较前增加,睡眠质量提高, 从而总体上提高了患者的生活质量。本研究中,安全性方面,1例患者(4.00%)出现胃潴留,2例患者(8.00%)出现腹泻,1例患者(4.00%)出现站立性晕厥,对症处理后能缓解,未见其他严重并发症的发生。文献报道腹泻(44%)和体位性低血压(38%)是CPN术后最常见的副作用,但在本研究中腹泻发生率(8%)明显低于CPN[19-21]。这可能是因为人类腹腔神经节是交感神经占优势的,无水乙醇瞬间阻断腹腔神经节后会导致副交感神经相对兴奋,而125I粒子可持续低剂量释放伽马射线,对神经节的破坏缓慢而持久,机体有足够时间进行代偿,从而能减少上述副作用的出现,证实这种镇痛方法是安全可行的并且镇痛效果确切,具有很好的临床应用前景。
通过本研究还可以看出,术前疼痛评分越高的病人使用本方法缓解率越高,也就提出了本方法的适应症问题,但是本研究由于样本数量的限制,无法进行亚组分析,同时对以放射粒子的剂量问题,如何确定最佳的放射剂量,摸索疗效一剂量比尚需大样本临床对照试验进一步验证。同样是样本量的限制,无法取得随机对照,未能对患者生存状况进行分析,这也为下一步研究明确了方向。
综上所述,经腹超声引导下125I放射性粒子腹腔神经节植入术可以有效缓解晚期不可切除及复发胰腺癌患者的疼痛,减少镇痛药的用量,降低并发症,是一种微创、安全、有效的缓解晚期胰腺癌顽固性疼痛的治疗方法。

