血栓抽吸(ADAPT)与支架取栓在治疗急性大血管闭塞性脑梗死的比对研究
敖峰 贺嘉男 刘汉伟 周斌
研究背景
机械取栓目前是急性大血管闭塞性脑梗死重要的治疗手段,相对静脉溶栓,机械取栓治疗急性脑梗死能极大程度降低患者的死亡率和致残率[1-2]。研究已经证实,良好的血流重建是急性脑梗死获得良好疗效的前提和基础[3]。目前,机械取栓治疗急性脑梗死最主要的手段为支架取栓(stent retrievers,SR),但是两大研究[1-2]均指出,支架取栓仍存在技术手段单一血管再通率相对较低等问题。尽管随机研究证实支架取栓是获益的,但仍有1/3的患者没有达到血流再通[4]。提高闭塞血管再通率,成为了治疗急性缺血性脑卒中的关键[2-3]。而近几年,血栓抽吸技术(a direct aspiration fi rst-pass thrombectomy,ADAPT)的出现[5],对支架取栓术提出了极大的挑战,ADAPT采用管径更大的导管,抽吸导管不通过血栓部分,接近血栓后负压抽吸血管内血栓,能更完整地抽出血管内栓子,可以提高血管再通率。但是,目前血栓抽吸治疗仍缺乏高级别循证医学证据,最新指南对血栓抽吸推荐级别不高[6]。
本文通过与支架取栓对比,探讨血栓抽吸术在急性大血管闭塞性脑梗死治疗中的疗效性(血管再通率、远期良好预后率、手术时间等)与安全性(血栓逃逸率、出血率、死亡率等)。
材料和方法
一、收集病例资料
本研究回顾性纳入2018年6月至2019年10月在中山大学附属第五医院行血管内治疗的急性前循环大血管(颈内动脉、大脑中动脉M1段及大脑前动脉A1段)闭塞性脑梗死患者。排除标准为此次发病前mRS(modi fi ed rankin scale)评分>3分、合并串联病变、合并其他脏器严重疾病的患者。共筛选33例患者(平均年龄56.9±11.1岁,男∶女为20∶13)。其中,血栓抽吸组16例(平均年龄58.9±11.4岁,男性6例,术前NNIS评分中位数为13分,2~23分)。支架取栓组17例(平均年龄55.0±11.0岁,男性14例,术前NNHI评分中位数为 11分,3~19分)。
二、技术及器械
所有手术均由急性脑梗死血管内治疗经验丰富的医师主刀,取栓支架采用SolitairAB/FR、国产取栓支架或TREVO取栓支架,造影确认闭塞血管后,于闭塞血管近端引入支撑导管,支架微导管经支撑导管进入闭塞血管并通过血栓段,引入取栓支架后释放支架,支架释放5 min后随微导管一起取出。血栓抽吸采用5 MAX ACE(Penmbra)抽吸导管,血栓抽吸过程有详细的文献报道[5]。术后通过DSA造影评估血管再通及灌注情况[7]。DSA机为飞利浦FD 20及GE IGS 630血管造影机。
三、观察指标与评价
记录以下指标:患者发病时间,股动脉穿刺时间,血管再通时间,血管再通情况,血栓逃逸情况,术后即刻NHISS(美国国立卫生院神经功能缺损评分)评分,术后24 h NHISS评分,术后颅内出血情况,术后患者死亡率,随访3个月患者预后情况。主要观察指标为闭塞血管再通率,目前使用改良脑梗死溶栓分级(modi fi ed thrombolysis in cerebral infarction score,mTICI)来评价血管再通程度,mTICI 2b级和3级被定义为取栓操作成功;次要观察指标为次为血管再通时间(股动脉穿刺到再通时间)、远期良好预后率(mRS 0~2分表示良好预后)、术后NHISS评分变化、血栓逃逸率、需补救措施率、出血率、死亡率等。
四、统计学方法
采用SPSS 18.0统计软件包;采用t检验对不同手术方式定量观察指标结果的差异性进行检验;采用卡方检验对不同手术方式定性观察指标结果的差异性进行检验,P<0.05为差异有统计学意义。
结 果
一、两组患者基本资料对比(表1)
两组患者在年龄、抽烟史、高血压、糖尿病、术前NHISS评分、发病到股动脉穿刺时间等病史之间的差异无统计学意义,在心脏病史(房颤和瓣膜病)中,ADAPT组所占比例(62.5%,10/16)较SR组高(11.8%,2/17), 两者之间差异有统计学意义(P<0.05)。ADAPT组男性患者比例(37.5%,6/16)较SR组低(82.4%,12/17), 两者之间差异有统计学意义(P<0.05)。
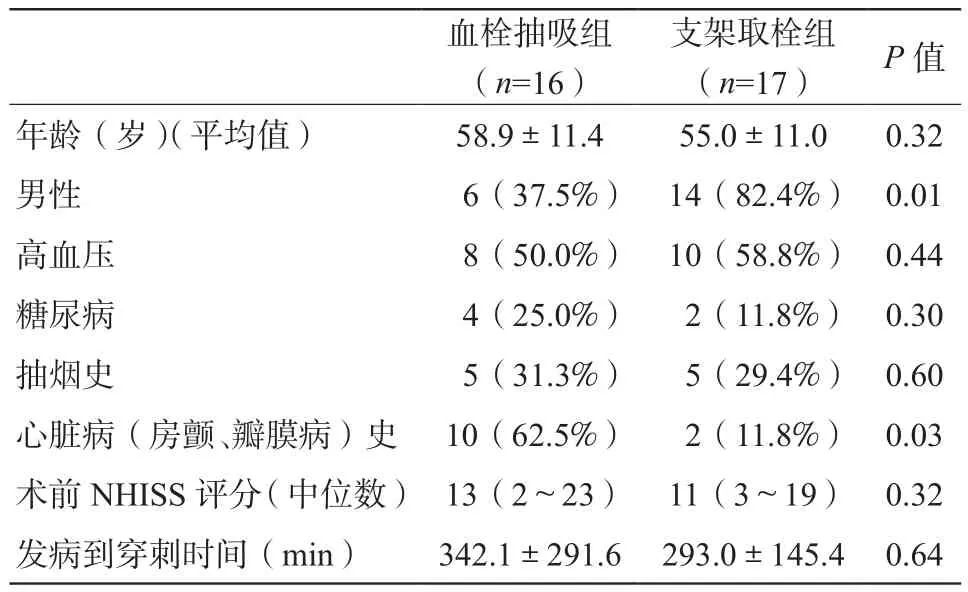
表1 血栓抽吸组与支架取栓组基本资料
二、两组病例手术相关资料对比(表2)
总体再通率为78.8%(26/33),ADAPT组血管再通率为87.5%(14/16),SR组血管再通率为70.6%(12/17),两者之间的差异无统计学意义(P>0.05)。ADAPT组 血 管 再 通 时 间 为(62.0±29.4)min,SR组血管再通时间为(64.3±25.1)min。两者之间的差异无统计学意义(P>0.05)。ADAPT术后即刻NHISS评分变化为(-2.19±2.79)分,SR组术后即刻NHISS评分变化为(-1.76±2.54)分,两者之间的差异无统计学意义(P>0.05)。ADAPT组术后24 h NHISS评分变化为(-3.25±3.74)分,SR组术后24 h NHISS评分变化为(-2.52±4.53)分,两者之间的差异无统计学意义(P>0.05)。总体机械取栓90 d良好预后率为48.5%(16/33),ADAPT组术后90 d良好预后率为56.3%(9/16),SR组术后90 d良好预后率为41.2%(7/17),两者之间的差异无统计学意义(P>0.05)。ADAPT组血栓逃逸率约31.3%(5/16),SR组血栓逃逸率为23.5%(4/17),两者之间的差异无统计学意义(P>0.05)。ADAPT组需要补救措施率为25.0%(4/16),SR组需要补救措施率为29.4%(5/17),二者支架差异无统计学意义(P>0.05)。ADAPT组术后出血转化率18.8%(3/16),SR组术后出血转化率为11.8%(2/17),两者之间的差异无统计学意义(P>0.05)。ADAPT组术后死亡率约18.8%(3/16),SR组术后死亡率约11.8%(2/17),两者之间的差异无统计学意义(P>0.05)。
讨 论
机械取栓在急性缺血性脑卒(AIS)中治疗中的作用越来越重要[1-2,8],2018年版的美国卒中与心脏协会发表的最新版急性缺血性脑卒中治疗指南中[8],明显提高了血管内治疗在AIS治疗中的作用,目前血管内治疗的标准术式仍然是支架取栓,但是支架取栓仍然达不到理想的血管再通率[1-2]。而成功的血管再通是AIS患者良好预后的基础[3]。2013年血栓抽吸(ADAPT)的问世[5],为AIS的治疗提供了新的思路,现在已经被越来越多的机构采纳,然而,目前在国内,仍然没有血栓抽吸对比支架取栓在疗效性和安全性方面的研究报道。
在我们的研究中,我中心血管内治疗AIS的总体血管再通率约为78.8%,这与其他中心报道的血管再通率相近[9-10]。其中血栓抽吸术的血管再通率约为87.5%,支架取栓血管再通率约为70.6%,这与其他中心的报道相近[9-10]。在我们的研究中,血栓抽吸和支架取栓在血管再通率方面的差异无统计学意义,这可能与我们研究例数较少有关,但可以看出,血栓抽吸术有更高血管再通率趋势。血栓抽吸术采用了较大的管径的导管[5],即5MAX ACE导管,接近血栓后直接负压抽吸,血栓能更好的被清除,可能能导致有更高的血管再通率。
血栓抽吸与支架取栓在手术时间方面的差异无明显统计学差异,这可能与两种手术的大部分手术过程相近有关,两种手术都需要行股动脉穿刺、脑血管造影、支撑导管到位等操作。我中心血管内治疗的整体良好预后率(90 d mRS评分0~2分)约为48.5%,这与B. Lapergue等[9-10]的研究报道的良好预后率也接近,血栓抽吸术后90 d良好预后率为56.3%,支架取栓术后90 d良好预后率为41.2%,虽然两者之间的差异无统计学意义,但可以看出,血栓抽吸可能有更高的良好预后率趋势,这与血流成功再通应该有关,成功的血管再通是良好预后的基础。

表2 血栓抽吸组与支架取栓组治疗结果对比
血栓抽吸与支架取栓的术后出血转化率之间的差异无统计学意义。机械取栓术后出血转化主要的原因有缺血损伤[11]、再灌注损伤[12]、凝血功能紊乱[13]、血脑屏障破坏[14]及其他所致,这与围手术期血压管理、血管闭塞时间、脑组织坏死范围及抗凝、抗血小板药物使用等相关,可能与手术方式关系不大。而二者手术方式死亡率之间的差异也无临床意义,这是因为在该回顾性研究病例中,死亡病人均为出血转化病人。
本研究仍存在着不足,首先,我们入组的病例数较少,仅入组了33例血管内治疗的病人。其次,这是一项回顾性研究,手术方式的选择依赖于术者对病情的判断及对不同手术方式的掌握情况,这会导致研究接轨存在一定偏倚。下一步我们将进行前瞻性、随机性、大样本的研究,比对血栓抽吸与支架取栓在急性缺血性脑卒中治疗中的疗效性与安全性。
结 论
对比支架取栓,血栓抽吸技术治疗急性缺血性大血管闭塞性脑卒中是有效的和安全的。但仍然需要大样本的研究去进一步验证血栓抽吸技术的疗效性与安全性。

