新型冠状病毒防护装备所致医护人员皮肤损伤的预防处理现况及对策
蒋琪霞,徐娟,魏巍,江智霞,张艳红,王静,唐永利,刘海英, 华皎,韩秋英0,陈爱华,白育瑄,薛嘉宇,朱冬梅
2019年12月以来,由新型冠状病毒引发的新型冠状病毒肺炎(COVID-19)相继在我国和全球多个国家发生,成为当前世界最大的突发公共卫生事件。流行病学特征表明,COVID-19患者和无症状感染者都可能成为传染源,传播途径主要为飞沫和接触感染,被列为乙类传染病,并需采取甲类传染病预防和控制措施[1-2]。为了挽救患者生命,控制疫情蔓延,数以万计的医护人员穿戴厚重的防护装备奋战在抗击疫情的第一线,但是长时间、高强度的工作,导致大量医护人员出现不同程度的压力性损伤或面部皮肤破溃[3-5],增加了被病毒感染的风险。了解抗疫防护装备所致医护人员皮肤损伤的发生、预防和处理现况,制定对策,最大可能地维护一线医护人员的皮肤健康成为迫切需要解决的问题。为此,本课题组组织在线多中心调研,结果报告如下。
1 对象与方法
1.1对象 纳入标准:全国各医院在COVID-19疫情防控中有中等暴露、较高暴露和高暴露风险岗位工作[3],需穿戴一、二、三级防护装备[3-15],职业、年龄、性别不限,自愿参与调研。排除标准:在医院工作的非医护人员、非密切接触患者的医护人员,剔除回答不完整或不准确、无法分析的无效问卷。采用横断面调查中基于率指标的样本量估算方法,以95%可信度估计调查人群的发生率,按照预调研获得的器械相关性压力性损伤(Device-related Pressure Injury,DRPI)、潮湿相关性皮肤损伤(Moisture-associated Skin Damage,MASD)和皮肤撕裂伤(Skin Tear,ST)三类皮肤损伤总发生率约50%,在2%的容许误差下,所需的样本量为2 401,考虑可能有10%的无效问卷,调查2 668人可以满足要求。
1.2方法
1.2.1调查工具 课题组通过查阅相关指南、研究文献,讨论设计调查问卷的初稿,并征求统计学人员、护理管理人员和伤口护理人员及武汉抗疫一线医护人员的意见后进行3次修改,形成终稿。内容包括:①一般资料。包含性别、年龄、工龄、原工作单位、现工作岗位、职业。②佩戴防护装备情况。包含佩戴防护装备类型、每天连续佩戴时间。③皮肤损伤情况。包含是否出现皮肤损伤、损伤类型、损伤部位、损伤严重度、佩戴多长时间出现损伤。④预防措施实施情况。包含有无采取防护措施及采取的具体方法。⑤损伤后的处理方法。问卷的一致性信度Cronbach′s α系数为0.98。
1.2.2调查方法 问卷通过问卷星网站发布并向全国抗疫一线医护人员推送,采用多中心在线调研。首先由12所参与研究单位的负责人将问卷链接通过微信推送至本单位支援武汉医疗队、有业务联系的武汉定点治疗医院、发热门诊、感染科、隔离病房或留守医院门诊和病房的工作人员微信群,使用群与群转发的“滚雪球”方式,纳入符合条件的医护人员,使用手机完成在线问卷调查并提交。问卷均为填空、单选或多选题,对皮肤损伤类型附有国际公认的判断标准供鉴别和选择,如DRPI采用2019年欧洲压疮专家组、美国压力性损伤专家组和泛太平洋地区压力性损伤工作联盟联合颁布的国际指南定义标准、分期判断标准:各种器械接触皮肤和组织引起的局部损伤,损伤表现与所使用的器械类型和形状密切有关,1期表现为皮肤完整的局部发红;2期有血清性水疱或破溃;3期皮下脂肪暴露;4期皮下筋膜层或肌肉暴露,深部组织损伤(皮肤完整的局部瘀伤或血疱)[11]。MASD采用2017年专家共识的定义标准:潮湿引起的局部皮肤发红、浸渍、刺痒或刺痛,甚至浅表溃破[8]。ST采用2011年国际皮肤撕裂伤专家共识的定义标准:由于剪切力、摩擦力或钝力引起皮肤层分离,可以表现为部分皮层缺损(表皮与真皮分离)或全层组织缺损( 表皮和真皮均与深部组织分离)[9]。调研期间课题负责人与参与单位负责人每日对调研进度和质量进行沟通讨论,通过微信解答一线医护人员的咨询或问题。调研结束后每份原始问卷由问卷星网站导出,2人负责逐项核对答案,并逻辑分析关键数据是否准确,如暴露风险岗位按照国家卫建委和疾病控制局的指导意见[3-4]及其所选择的防护装备类型综合判断,如现工作岗位勾选武汉市定点治疗医院或科室、各医院定点治疗隔离病房、传染科或发热病房,并勾选了三级防护装备(N95口罩+护目镜+防护面罩+工作服+隔离衣+连体防护服+乳胶手套、鞋套)者判断为高暴露风险岗位,以此类推。当勾选DRPI时需分析查看是否有相应的分期表现支持,勾选MASD或ST是否有COVID-19高暴露风险和较高暴露风险岗位工作的选项,并有≥4 h穿戴三级或二级防护装备的选项支持等。对有疑问的问卷经过课题组讨论后决定是否剔除。共收到有效问卷2 901份。
1.2.3统计学方法 采用SPSS 22.0软件进行数据分析,行统计描述及χ2检验,检验水准α=0.05。
2 结果
2.1医护人员一般资料 医护人员2 901人,男214人,女2 687人;医生147人(5.1%),护士2 754人(94.9%)。平均年龄(31.9±7.1)岁。来自高风险暴露岗位879人(30.3%),较高暴露风险岗位482人(16.6%),中等暴露风险岗位1 540人(53.1%);佩戴三级、二级和一级防护装备者分别占27.5%(797人)、19.0%(550人)和53.5%(1 554人)。每日连续佩戴防护装备时间1~24(7.7±2.6)h。
2.2医护人员皮肤损伤类型及发生情况 医护人员发生皮肤损伤1 069人(2 794处),总发生率为36.8%(95%CI35.1%~38.6%),人均2.6处。其中DRPI发生率26.6%(95%CI25.0%~28.2%),MASD发生率8.8%(95%CI7.8%~9.8%),ST发生率1.5%(95%CI1.0%~1.9%)。主要发生部位:面颊30.1%(841处),鼻梁29.5%(823处),耳25.8%(720处),额部13.8%(386处),腹股沟、腋下、手足等其他部位0.9%(24处)。DRPI严重度分期:1期23.0%(667人),2期3.4%(98人),深部组织损伤0.2%(5人),3期0.03%(1人)。多发损伤发生率7.5%,其中DRPI+MASD发生率6.2%(180人), DRPI+MASD+ST发生率0.9%(26人),DRPI+ST发生率0.6%(18人)。不同防护装备所致三类皮肤损伤发生率比较,见表1;不同穿戴时间三类皮肤损伤比较,见表2。
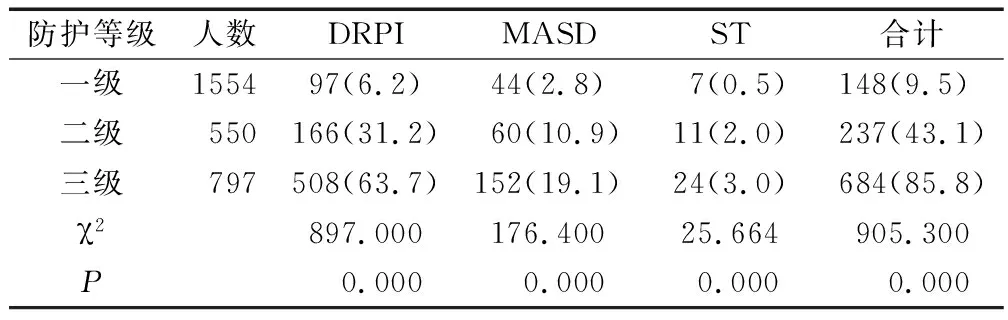
表1 不同防护装备所致皮肤损伤发生率比较 人(%)

表2 不同穿戴时间三类皮肤损伤发生率比较 人(%)
2.3医护人员三类皮肤损伤预防现况 2 901人中仅380人(13.1%)使用防护用品提前预防皮肤损伤,其中使用泡沫敷料占3.7%(107人),使用水胶体敷料占5.8%(169人),涂抹油剂占5.9%(170人)。
2.4医护人员三类皮肤损伤处置情况 皮肤损伤发生后,仅609人(57.0%)处置受伤部位,医护人员三类皮肤损伤处置情况,见表3。
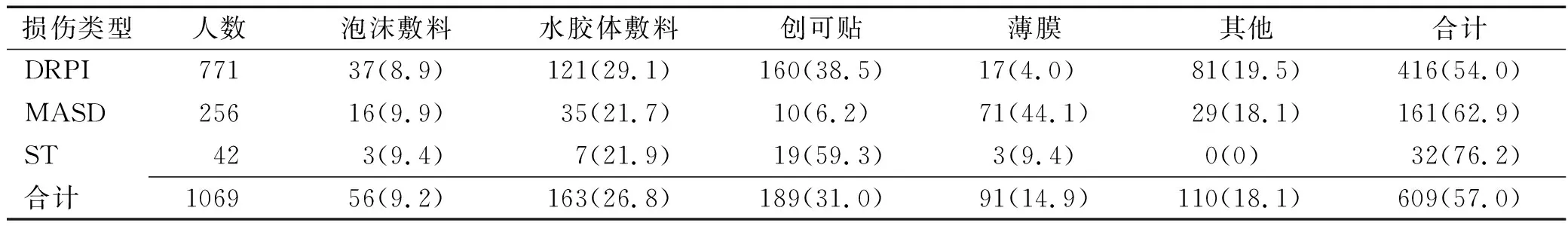
表3 医护人员三类皮肤损伤处置现况 人(%)
3 讨论
3.1抗疫防护装备所致医护人员皮肤损伤情况 本次调研纳入的医护人员来自全国20多个省市自治区100多所医院,涉及面广,具有一定的代表性。其中来自武汉市定点治疗医院或科室高暴露风险岗位者340人(占11.7%),各省市定点隔离病房或传染科、发热病房等高暴露风险岗位539人(占18.6%),共计高暴露风险岗位879人(占30.3%),接近总调研人数的三分之一。来自各省市医院急诊、预检筛查门诊等较高暴露风险岗位者482人(占16.6%)。按照传染病防控要求,所有在高暴露风险和较高暴露风险岗位工作的医护人员需穿戴三级和二级防护装备[3-4,10,12]。本调查显示,穿戴三级防护装备者797人(占27.5%),穿戴二级防护装备者550人(占19.0%)。穿戴不同等级防护装备医护人员皮肤损伤发生率比较显示(表1),三类皮肤损伤主要发生于穿戴三级和二级防护装备的医护人员,其中DRPI发生率最高,佩戴三级防护装备者DRPI发生率更高(63.7%),显著高于对患者相关皮肤损伤的研究报告,如2019年2项系统评价报告的住院患者获得DRPI发生率为12.0%和41.2%[11-12]。而三级防护装备者的三类皮肤损伤发生率高达85.8%,与国内报道的第一批抗疫医疗队员佩戴三级防护装备引发80%以上的医护人员面部损伤的结果相近[5]。本次调查还发现,佩戴三级防护装备者MASD发生率(19.1%)与国外报道长期护理机构中慢性病患者出汗所致MASD的现患率为17%~20%接近[13],稍低于国内报告渗液所致慢性伤口周围皮肤MASD发生率22.5%[14]。结合不同佩戴时间皮肤损伤发生率分析(表2),88.8%的医护人员连续佩戴时间超过5 h,且有随着时间延长皮肤损伤发生率增加的趋势。医护人员皮肤损伤高发的原因可能与长时间穿戴厚重密闭的三级防护装备以及抢救患者的高强度工作有关,具体原因包括:①N95口罩、护目镜对面部的直接压迫。一线医护人员反映,连续佩戴3~4 h就会出现面部压痕发红,连续8 h后容易出现面颊、鼻梁、耳和额部红肿、破损和疼痛等,影响睡眠,这可能是面部高发的主要原因。②穿戴厚重密闭的防护装备后大量出汗潮湿。文献报道,医护人员穿戴三级防护装备者30 min后开始大量出汗,佩戴时间越长,汗液积聚越明显,湿透内衣,长时间浸渍皮肤、角质层脱落,更容易受到压力和摩擦力损害[15],从而引发MASD和DRPI。这也可能是穿戴三级防护装备者的DRPI和MASD发生率明显高于二级和一级防护装备者的主要原因。③潮湿和快速运动带来的摩擦力。医护人员穿戴厚重密闭的防护装备抢救患者,高度紧张和大量出汗潮湿增加皮肤与内衣之间的摩擦系数,快速跑动又增加了摩擦力,因此容易引起DRPI、MASD和ST三类皮肤损伤[15],这也可能是本研究多发损伤发生率高达7.5%的主要原因。研究结果显示,总体使用泡沫敷料、水胶体敷料和涂抹油剂作为预防措施者仅占13.1%,表明医护人员预防措施实施不足。分析原因主要为防护意识不足,疫情发生突然,医护人员匆忙上岗,并未充分认识到防护皮肤损伤的重要性,未提前准备有效的防护性材料,直到出现损伤才采取措施。
3.2抗疫防护装备所致医护人员皮肤损伤处理现况 本次调研中1 069人报告了三类皮肤损伤,表3结果显示,损伤后仅57.0%处置受伤部位,以ST最高(76.2%),其次为MASD(62.9%),DRPI最低(54.0%)。处理措施使用最多的是创可贴(31.0%),其次是水胶体敷料(26.8%)、自制方法(18.1%)、薄膜敷料(14.9%),泡沫敷料最少(9.2%)。从严重度分析,DRPI以1~2期为主,MASD和ST均为表浅损伤,处理原则和方法应以减压或吸收渗液和提供组织修复的湿性愈合环境为宜[16-17]。本研究中采用泡沫敷料预防皮肤损伤仅3.7%,采用水胶体敷料预防为5.8%,采用涂抹油剂预防为5.9%,结合2019年国际指南推荐对有风险者使用硅酮泡沫敷料预防压力性损伤的建议[8]和使用敷料预防DRPI的研究结果[18-19],综合分析认为,泡沫敷料可能在预防器械相关性皮肤损伤中需要优先考虑选择。本次调查发现,损伤处理中泡沫敷料使用较少,而大多使用了其他未经验证能够有效修复皮肤损伤的敷料或方法,所使用的方法不足且不够规范。因此,医护人员皮肤损伤的处理方法有待规范和改善,需要向一线医护人员提供必备的损伤处理材料并进行相关知识的培训。
3.3医护人员皮肤损伤预防和处理对策
3.3.1组织层面 ①知识培训。建议护理部或伤口护理专业团队根据循证证据制作微课、视频和宣传手册等,对一线医护人员进行损伤识别、皮肤保护和损伤处理的知识培训。②配备敷料。为一线医护人员,特别是需要穿戴三级防护装备为确诊或疑似COVID-19患者提供直接治疗和护理服务的医护人员配备所需的预防性和治疗性敷料。③建立报告制度。对发生皮肤损伤的医护人员登记管理,定期指导处理、监测进展和处理结果,预防皮肤损伤加重,特别是在潮湿积聚情况下容易继发真菌感染,给处理带来难度,也增加不良结局[16]。④建立会诊制度。对出现继发感染者及时帮助寻求专家意见,以得到及时有效处理,避免进一步恶化。
3.3.2个人层面 ①提高防护意识。强化医护人员每日自我评估和皮肤检查的意识,按照指南或专业建议对易损部位至少每日检查2次[6,13]。②重点预防。对皮肤损伤高发部位按照指南或专业建议的敷料和方法进行重点、规范防护。③自动报告。及时向主管部门自动报告皮肤损伤情况,处理方法与效果。④寻求帮助。当处理无效或损伤进一步扩大、加重时,主动向主管部门寻求帮助,以避免对个人健康带来不良影响。
4 小结
本次在线调研结果显示,防护装备引起的皮肤损伤高发于穿戴二、三级防护装备的医护人员,以压力性损伤为主,潮湿相关性皮肤损伤其次。医护人员对皮肤损伤的预防和处理不足且不规范,建议从组织层面和个人层面加强管理和有效干预,维护一线医护人员的皮肤健康。

