T1b期胸段食管鳞癌淋巴结转移的发生率及其危险因素分析
程 诚,郑瑞峰
(武警河南省总队医院,河南 郑州 450052)
食管癌是最常见的消化道恶性肿瘤之一,近年来其发病率呈现上升趋势,该病是恶性肿瘤死亡的首要原因[1]。尽管随着医疗技术的提高,食管癌的手术、放疗等技术取得了巨大的突破,但食管癌患者的预后仍较差,5 a生存率仅14%~25%[2]。对于早期食管癌,手术治疗是主要方法,术后可获得明确病理分期、解除局部占位,其中内镜手术取得突破性进展,具有安全性高、损伤轻等优点,已成为食管黏膜内癌的标准治疗方法[3-4]。但手术过程中是否需要进行常规淋巴结清扫尚存在争议。丰富的淋巴管网存在于食管黏膜下层,而食管癌易侵袭至食管黏膜下层,因此对于T1b期胸段食管癌患者来说存在较高的淋巴结转移风险[5]。目前,临床上有部分专家主张在术中对T1b期的食管癌患者进行合理范围内的淋巴结清扫,但Gamboa等[6]认为不必要的淋巴结清扫将会增大手术范围,这不仅增加了手术难度,还加重了患者的创伤,削弱了患者的抵抗力。因此,探究T1b期胸部食管癌患者发生淋巴结转移的情况及其危险因素十分必要,现将本研究结果报道如下。
1 资料与方法
1.1 一般资料纳入我院2016年5月至2019年5月收治的食管癌患者(术后病理分期为T1b期)150例,按照术后病理报告的结果将患者分为2组,即淋巴结转移组和淋巴结未转移组,2组患者分别为40例和110例。纳入标准:纳入的患者均已行手术治疗(微创食管癌切除术或右开胸3切口手术),且接受了淋巴结清扫术(扩大的2野淋巴结清扫);有完整术后常规病理结果,并经术后病理证实为T1b期食管鳞癌;均符合手术适应证;系统检查结果提示未见严重器质性病变或远处转移灶;均由护理人员充分沟通,对治疗过程当中的操作流程有所了解,熟知有关注意事项,并已签署知情同意书。排除标准:1)不能耐受手术者;2)合并其他恶性肿瘤者;3)合并精神或神经疾病者;4)配合度差者;5)家族遗传病史者;6)资料不完整者。本研究已经获得了我院医学伦理委员会的批准。
1.2 研究方法比较淋巴结转移组和淋巴结未转移组患者的临床病理资料,包括患者性别、年龄、体质量指数、吸烟史、食管鳞癌家族史、肿瘤直径、肿瘤厚度、肿瘤位置、分化程度以及有无脉管癌栓浸润等。其中肿瘤直径是测量术中切除的标本最大直径得到的,另外在标本最厚处测得的数据为肿瘤厚度。TNM分期根据2010版美国癌症分期联合委员会分期系统进行[16]。
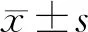
2 结果
2.1 150例患者一般资料纳入的150患者,淋巴结转移组40例(26.7%)患者的年龄40~76(56.4±6.5)岁,淋巴结未转移组110例(73.3%)患者的年龄42~80(55.6±6.2)岁,术中清扫淋巴结11~39(18.1±5.2)枚。
2.2 淋巴结转移组和淋巴结未转移组患者的临床病理资料比较2组患者性别、体质量指数、吸烟史、食管鳞癌家族史、肿瘤厚度和肿瘤位置比较差异均无统计学意义(P均>0.05)。2组患者的年龄、肿瘤直径、分化程度、脉管癌栓比较差异均有统计学意义(P均<0.05)。见表1。

表1 淋巴结转移组和淋巴结未转移组的临床病理资料比较
注:1)为t值
2.3 食管鳞癌患者淋巴结转移危险因素的多因素分析结果年龄、肿瘤直径、分化程度、脉管癌栓是淋巴结转移的独立危险因素(P均<0.05),低龄、肿瘤直径超过4.2 cm、高分化、肿瘤内出现脉管癌栓者更易出现淋巴结转移。见表2。

表2 食管鳞癌患者淋巴结转移危险因素的多因素分析结果
3 讨论
食管癌是世界范围内发病率较高的恶性肿瘤之一,5 a生存率为14%~25%,是恶性肿瘤死亡的首要原因[2]。研究[1]显示,世界上约50%食管癌发生在中国。食管鳞癌是食管癌最主要的组织学类型,也是我国最常见的组织学类型,因此,本研究选取食管鳞癌患者进行研究。对于早期食管鳞癌,手术是其主要治疗方法,对于淋巴结转移的食管鳞癌患者,行肿瘤切除术的同时进行淋巴结清扫的益处较多,延长了患者生存时间,便于获得准确的肿瘤病理分期,降低了患者局部和(或)全身复发率,还可以更有效评估食管鳞癌患者的预后[7]。虽然在食管鳞癌患者中,T1b期胸段食管鳞癌淋巴结转移率约为20%,但对于该类患者,食管鳞癌切除加淋巴结清扫术可使患者无病生存时间明显延长,此外,早期淋巴结浸润患者也可从淋巴结清扫中受益[7]。由于目前临床尚无法在术前对腹膜淋巴结行病理学检查,对T1b期胸段食管鳞癌淋巴结是否进行清扫仍存在疑问。因此,分析淋巴结转移发生率和探究T1b期食管鳞癌淋巴结转移的相关危险因素具有十分重要的意义。
本研究观察了T1b期食管鳞癌患者淋巴结转移情况及淋巴结转移的危险因素,结果显示,发生淋巴结转移的患者为40例,占26.7%,与以往的研究结果一致。Kim等[8]研究了133例T1b期食管癌患者的淋巴结转移情况,其中发生淋巴结转移的患者为39例(29.3%)。有研究[9]显示,食管癌淋巴结转移率会随清扫淋巴结数目的增加而增加。然而Tachimori等[10]报道,清扫高转移率的淋巴结至关重要,若清扫及时,即便清扫数目超过20枚,其术后淋巴结转移率仍较低。本研究入组患者施行的均为扩大2野淋巴结清扫术,平均清扫的淋巴结数目较多,其目的是获得更准确的淋巴结转移率。
本研究结果显示:2组患者性别、体质量指数、吸烟史、食管鳞癌家族史、肿瘤厚度和肿瘤位置比较差异均无统计学意义(P均>0.05)。2组患者的年龄、肿瘤直径、分化程度、脉管癌栓比较差异均有统计学意义(P均<0.05)。多因素分析显示,年龄、肿瘤直径、分化程度、脉管癌栓是淋巴结转移的独立危险因素(P均<0.05),低龄、肿瘤直径超过4.2 cm、高分化、肿瘤内出现脉管癌栓者更易出现淋巴结转移。这与既往研究结果相符[11]。肿瘤直径与淋巴结转移率的关系已有所报道,在一项包含715例食管腺癌患者的报道中,研究者发现肿瘤直径与淋巴结转移率呈正相关,与本研究结果相似[6]。
综上所述,T1b期胸段食管鳞癌患者淋巴结转移率高,低龄、肿瘤直径超过4.2 cm、高分化、肿瘤内出现脉管癌栓者更易出现淋巴结转移,临床上应给予更多重视。

