慢性阻塞性肺疾病急性加重期患者下呼吸道感染病原体分布及耐药性分析
傅顺金 盛美玲


[摘要] 目的 探討慢性阻塞性肺疾病急性加重期(AECOPD)患者下呼吸道感染病原体分布及耐药性。 方法 收集金华市人民医院2017年1月~2018年1月收治的323例AECOPD患者的临床资料,收集其痰培养结果和抗菌药物敏感性试验结果进行回顾分析。 结果 323例AECOPD患者共分离出361株病原体,其中革兰阴性菌226株(62.60%),革兰阳性菌90株(24.93%),真菌45株(12.47%)。耐药试验结果表明:铜绿假单胞菌对头孢曲松、磺胺甲恶唑/甲氧苄啶、左氧氟沙星的耐药性较高(>60%),对亚胺培南、丁胺卡那霉素、环丙沙星的耐药性较低(<30%);鲍曼不动杆菌对多种抗菌药物的耐药性均偏高(>30%);肺炎链球菌对青霉素、苯唑西林和克林霉素外其他抗菌药物的耐药性较低(<30%);金黄色葡萄球菌列表中抗菌药物的耐药率均较高(>30%);白色假丝酵母菌主要对氟康唑耐药率高(29.03%)。结论 AECOPD患者下呼吸道感染病原体以革兰阴性菌为主,且耐药严重。临床治疗应根据患者情况和药敏试验结果选择合适抗菌治疗方案。
[关键词] 慢性阻塞性肺疾病急性加重期;下呼吸道;感染病原体;耐药性
[中图分类号] R563.9 [文献标识码] B [文章编号] 1673-9701(2020)18-0152-04
Pathogen distribution and drug resistance analysis of lower respiratory tract infection in patients with acute exacerbation of chronic obstructive pulmonary disease
FU Shunjin1 SHENG Meiling2
1.Department of Emergency, Jinhua Peoples Hospital in Zhejiang Province, Jinhua 321000, China; 2.Department of Respiratory Medicine, Jinhua Peoples Hospital in Zhejiang Province, Jinhua 321000, China
[Abstract] Objective To investigate the pathogen distribution and drug resistance of lower respiratory tract infection in patients with acute exacerbation of chronic obstructive pulmonary disease(AECOPD). Methods The clinical data of three hundred and twenty-three patients with AECOPD admitted to Jinhua Peoples Hospital from January 2017 to January 2018 were collected, and the sputum culture results and antimicrobial susceptibility test results were collected for retrospective analysis. Results A total of three hundred and sixty-one pathogens were isolated from three hundred and twenty-three AECOPD patients, including two hundred and twenty-six strains of Gram-negative bacteria(62.60%), ninety strains of Gram-positive bacteria(24.93%), and forty-five strains of fungi(12.47%). The drug resistance test results showed that pseudomonas aeruginosa had higher drug resistance(>60%) to ceftriaxone, sulfamethoxazole/trimethoprim and levofloxacin, and lower drug resistance(<30%) to imipenem, amikacin and ciprofloxacin. Acinetobacter baumannii had high drug resistance(>30%) to various antibacterial drugs. Streptococcus pneumoniae had low drug resistance(<30%) to antibiotics other than penicillin, oxacillin and clindamycin. The drug resistance rate(>30%) of antibacterial drugs in staphylococcus aureus list was high. Candida albicans had a high resistance rate(29.03%) of fluconazole. Conclusion Pathogens of lower respiratory tract infection in AECOPD patients are mainly gram-negative bacteria with severe drug resistance. Clinical treatment should be based on the patients situation and drug sensitivity test results to choose the appropriate antimicrobial treatment program.
[Key words] Acute exacerbation of chronic obstructive pulmonary disease; Lower respiratory tract; Infection with pathogens; Drug resistance
慢性阻塞性肺疾病(Chronic obstructive pulmonary disease,COPD)是一种以持续性气流受限为特征的呼吸系统疾病[1],患者在受外界影响因素刺激后容易发生进行性加重,进展为慢性阻塞性肺疾病急性加重 (Acute exacerbation of COPD,AECOPD)。研究[2]显示,AECOPD可导致肺功能加速降低,死亡率快速升高,是导致患者医疗费用增加的主要原因之一。感染是AECOPD发生的主要诱导因素,目前,已知超过80%的AECOPD 由感染诱发,其中细菌感染最为多见[3]。查明下呼吸道病原菌,合理应用抗生素是临床治疗AECOPD的关键。但由于临床存在抗菌药物的不规范使用及滥用等现状,近年来我国AECOPD细菌谱发生较大改变,耐药菌株增多,AECOPD并发下呼吸道感染的治疗越发困难[3]。且病原体构成及耐药性往往受地域及时间影响。因此,本研究回顾性分析、总结323例AECOPD患者下呼吸道的感染病原体分布及耐药性情况,以便本地区AECOPD患者的临床治疗提供参考。现报道如下。
1资料与方法
1.1一般资料
回顾性分析金华市人民医院2017年1月~2018年1月期间收治的323例AECOPD患者,纳入标准:①符合《慢性阻塞性肺疾病急性加重(AECOPD)诊疗中国专家共识》[4]中AECOPD诊断标准;②存在细菌感染表现及脓性咳痰、发热等,且痰培养结果阳性[5];③影像学检查排除其他肺部疾病。排除标准:①合并支气管哮喘、支气管扩张、气胸、肺脓肿等呼吸系统疾病;②合并其他感染性疾病和送检痰标本不合格者;③痰培养结果阴性;④严重的呼吸衰竭,需呼吸支持治疗者。323例AECOPD患者中男193例,女130例;年龄55~75岁,平均(62.98±4.73)岁;病程3~25 年,平均(12.87±5.19)年;入院时存在呼吸衰竭的患者230例(71.21%),存在低氧血症患者198例(61.30%),入住ICU患者98例(30.34%)。
1.2方法
患者清晨刷牙或漱口,用力深咳嗽,收集第2口痰于无菌器皿中,检查合格[6]后生理盐水冲洗痰液表面行革兰染色,将合格的痰液标本按照《全国临床检验操作规程》[7]在1 h内依次接种,37℃培养18~48 h后。观察并分离可疑致病菌(菌落计数≥105 CFU/mL),进行单次痰培养。致病菌鉴定采用法国梅里埃VITEK2-Compact型全自动细菌分析仪鉴定;药物敏感性采用K-B琼脂扩散法判定。
1.3观察指标
统计记录患者下呼吸道感染病原体分布情况以及主要革兰阴性菌、革兰阳性菌和真菌的耐药率情况。
1.4统计学处理
药敏试验结果管理和数据分析采用WHONET 5.6软件,病原菌构成比、病原菌耐药性等计数资料用相对数(%)表示。
2结果
2.1下呼吸道感染病原体分布情况
323例AECOPD患者共分離出361株病原体,有38例患者先后分离出两种不同的病原体。其中革兰阴性菌226株(62.60%),革兰阳性菌90株(24.93%),真菌45株(12.47%)。见表1。
2.2 主要革兰阴性菌的耐药率分析
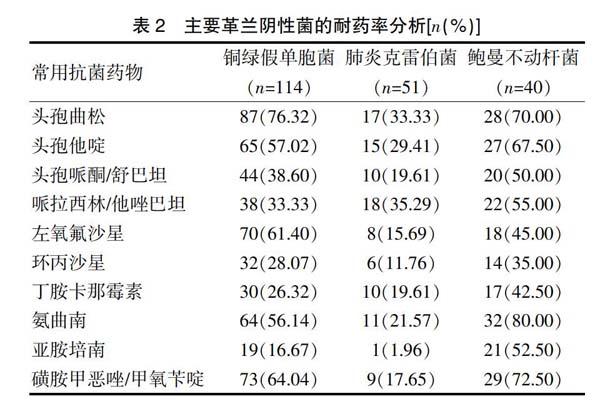
本次分离出来的革兰阴性菌主要包括铜绿假单胞菌、肺炎克雷伯菌和鲍曼不动杆菌。其中铜绿假单胞菌对头孢曲松、磺胺甲恶唑/甲氧苄啶、左氧氟沙星的耐药性较高(>60%),对亚胺培南、丁胺卡那霉素、环丙沙星的耐药性较低(<30%); 肺炎克雷伯菌对除头孢曲松、哌拉西林/他唑巴坦外其他抗菌药物的耐药性均低于30%;鲍曼不动杆菌对表中抗菌药物的耐药性均高于>30%。见表2。
2.3 主要革兰阳性菌和真菌的耐药率分析
本次分离出来的革兰阳性菌主要包括肺炎链球菌、金黄色葡萄球菌,真菌有白色假丝酵母菌。其中肺炎链球菌对青霉素、苯唑西林和克林霉素外其他抗菌药物的耐药性均较低(<30%);金黄色葡萄球菌列表中抗菌药物的耐药率高于30%;白色假丝酵母菌主要对氟康唑耐药率为29.03%。见表3。
3讨论
细菌感染是 COPD发生急性加重的主要原因,尤其对于COPD病情严重和使用机械通气治疗的患者而言,发生AECOPD的概率显著上升,患者死亡率增加[8]。据统计,临床因气道感染导致的COPD病死率占总病死率的第5位,其中约4/5的AECOPD由细菌感染诱发[9]。明确AECOPD患者感染类型,采取积极有效的抗感染治疗对延缓患者病情、改善肺功能和降低死亡率具有重要意义。
研究结果显示323例AECOPD患者痰液中共检出361株病原体,其中革兰阴性菌226株(62.60%)占比最高,与张洋洋等[10]的研究报道接近,表明当前AECOPD患者细菌感染类型以革兰阴性菌为主,且多为条件致病菌,分析可能与AECOPD患者多为高龄,免疫功能低下、肺部基础结构改变和不合理的抗菌药物应用有关。但是,不同研究显示同地区AECOPD患者呼吸道病原菌分布可能存在一定差异。陈巧瑛等[11]以浙江省丽水市缙云县598例AECOPD合并下呼吸道感染的患者为研究样本,患者同样以革兰阴性菌为主要致病菌,其中主要革兰阴性菌肺炎克雷伯菌、铜绿假单胞菌、大肠埃希菌和鲍曼不动杆菌分别占比20.59%、15.97%、11.76%和5.46%,与本组研究中革兰阴性菌种类和占比存在明显差异。同时,相关报道[12]指出我国近年来COPD患者的真菌感染率日益增加。这是因为AECOPD患者多为老年人,多伴有慢性基础疾病。频繁使用大剂量广谱抗菌药物和肾上腺糖皮质激素可导致其免疫功能受到抑制,正常定植于咽部的真菌向下呼吸道蔓延。2013年,张盛斌等[13]研究中200例AECOPD患者真菌感染率为3.35%,王雅敏等[14]研究中227例AECOPD患者真菌感染率为2.20%。王晶等[15]对212例AECOPD患者进行病原菌检测显示2010~2013年北京市AECOPD患者的痰培养真菌占比19.70%,远高于其他省份。本研究中浙江省金华地区2017年间AECOPD患者的真菌感染率为12.47%,可见AECOPD患者的下呼吸道感染病原体构成比存在地域差异特征,分析可能与当地居民生活习惯、气候、卫生治疗条件与抗生素使用情况等的差异有关。临床治疗因感染所致AECOPD应结合患者生活环境、年龄等多种因素综合考虑,给予适宜的抗菌药物治疗。
本研究中针对检测出的病原体进行药敏试验分析,结果显示:革兰阴性菌对部分抗菌药物呈现高概率的耐药性,对于碳青霉烯类、含酶抑制剂抗生素和第四代头孢菌素较为敏感,可视为AECOPD革兰阴性菌感染治疗的优势抗菌药物[16]。其次,AECOPD革兰阳性菌感染患者下呼吸道中肺炎链球菌和白色假丝酵母菌对常用的抗菌药物较为敏感,使用克林霉素以外其他的抗菌药物均能获得良好的治疗效果。但AECOPD金黄色葡萄球菌感染患者需要进行药敏研究,必要时选用万古霉素、替考拉宁和利奈唑胺治疗。大数据研究分析显示,我国临床常见病原体的耐药率呈逐年上升趋势[17,18]。探讨细菌产生耐药的重要原因,除了与病原体产生β-内酰胺酶和外膜通透性改变等相关以外,也与抗菌药物滥用有密切关系[19]。因此,臨床大力提倡有理论依据、循环使用抗菌药物的抗感染方法,即根据当地病原菌感染特点、细菌耐药动态和发展趋势,有计划地分批、分期、交替以及联合使用抗菌药物[20]。对于重度AECOPD患者或多重感染患者,可联合应用两种或两种以上的抗菌药物。同时,建议临床根据患者病情积极给予舒张气道药物、氧疗及通气治疗,以缓解肺功能降低和预防继发感染。
综上所述,金华市人民医院AECOPD患者感染的病原体主要以革兰阴性菌为主,多为条件致病菌。多数AECOPD病原菌耐药较严重,医护人员治疗时需合理使用抗菌药物,同时应警惕非典型病原体以及真菌感染。
[参考文献]
[1] Russell R,Norcliffe J,Bafadhel M. Chronic obstructive pulmonary disease:Management of chronic disease[J]. Me-dicine,2016,44(5):310-313.
[2] 刘海月. 慢性气道疾病气道细菌及真菌群落微生态研究[D]. 广州:南方医科大学,2017.
[3] 鲁晟,谢艳萍,王萍. 我院呼吸内科AECOPD患者病原菌分布及抗菌药物使用分析[J]. 中国药房,2016,27(17):2336-2338.
[4] 慢性阻塞性肺疾病急性加重(AECOPD)诊治专家组. 慢性阻塞性肺疾病急性加重(AECOPD)诊治中国专家共识(2017年更新版)[J]. 国际呼吸杂志,2017,37(14):1041-1057.
[5] 姚志红,易凯,刘文广. AECOPD患者病原菌分布与抗菌药物应用分析[J]. 中国现代医生,2016,54(30):68-71.
[6] 张曼,徐艳,杨怀,等. 医院感染病原学诊断水平现状分析与展望[J]. 中华医院感染学杂志,2017,27(8):1725-1728.
[7] 温庆辉,高元妹,黎凤英,等. 下呼吸道分泌物细菌培养在慢性阻塞性肺疾病急性加重期的临床价值[J]. 重庆医学,2014(1):118-120.
[8] 张小飞,张彩萍,王耀勇. 频繁住院的慢性阻塞性肺疾病患者进行铜绿假单胞菌监测的状况分析[J]. 实用医学杂志,2016,32(16):2771-2772.
[9] Mackay,Alex J,Hurst,et al. COPD exacerbations causes,prevention,and treatment[J]. Med Clin North Am,2012, 33(1):789-809.
[10] 张洋洋,张庆,杨林瀛,等. 慢性阻塞性肺疾病急性加重期住院患者的痰培养结果及耐药性研究[J]. 中国全科医学,2017,20(31):3952-3956.
[11] 陈巧瑛,陈俊秀,蔡国华,等. 慢性阻塞性肺疾病急性加重期患者下呼吸道病原菌分布及耐药特征[J]. 中华临床感染病杂志,2015,8(1):72-75.
[12] 田雨. 细菌感染在 COPD 患者病情进展中的变化特点[J]. 临床合理用药杂志,2016,9(1):20-22.
[13] 张盛斌,黄斌,郑晓璇,等. 慢性阻塞性肺疾病急性加重期患者下呼吸道感染病原体分布及耐药性[J]. 中国感染控制杂志,2013,12(6):435-438.
[14] 王雅敏,江国强,付丽,等. 慢性阻塞性肺疾病急性加重期住院患者感染病原体特点[J]. 四川医学,2017,38(7):809-813.
[15] 王晶,方秋红,于松松,等. 慢性阻塞性肺疾病急性加重期患者感染病原菌及耐药性分析[J]. 中华医院感染学杂志,2014,23(15):3658-3660.
[16] 杨品娜,刘刚,高翔. ICU慢性阻塞性肺疾病患者痰培养细菌耐药情况分析[J]. 中国地方病防治杂志,2017, 27(8):958.
[17] 张秀红,李朗,董亮,等. 重症医学科2613株下呼吸道感染病原体分布及耐药性[J]. 中国感染控制杂志,2016, 15(12):917-920.
[18] 胡付品. 2005-2014年CHINET中国细菌耐药性监测网5种重要临床分离菌的耐药性变迁[J]. 中国感染与化疗杂志,2017,17(1):93-99.
[19] 洪守强,李娜,方鼎丽,等. 非编码sRNA在细菌耐药机制方面的研究进展[J]. 中国抗生素杂志,2018,43(4):408-414.
[20] 谢奕丹,吴晓玲,黄光鸿,等. 社区获得性肺炎住院患者抗菌药物合理使用专项点评标准的建立与应用效果评价[J]. 中国药房,2017,28(2):262-266.
(收稿日期:2020-04-23)

