超声心动图联合增强CT对肺静脉异位引流的诊断价值
谭 静,谭洪文*,杨 艳,曾祥君,杨 阳,吴 强
(1.贵州省人民医院心内科,2.放射科,3.心外科,贵州省心血管疾病重点研究实验室,贵州 贵阳 550002)
肺静脉异位引流(anomalous pulmonary venous connection, APVC)是少见先天性心脏病,主要表现为肺静脉部分或全部未与左心房连接,而经共同肺静脉或单独与体循环静脉系统相连,或直接与右心房连接[1-2]。完全性APVC(total APVC, TAPVC)指全部肺静脉均未与左心房连接[3],部分性APVC(partial APVC, PAPVC)则指1~3支肺静脉未与左心房连接[4]。目前临床多采用超声心动图(echocardiography, ECG)初步诊断APVC,根据需要再行增强CT检查。本研究探讨ECG联合增强CT对APVC的诊断价值。
1 资料与方法
1.1 一般资料 回顾性分析2005年1月—2019年2月经手术证实的34例APVC患者,男21例,女13例,年龄20天~38岁,中位年龄11.3岁;均有完整手术记录及辅助检查资料,术前均接受ECG检查,其中18例接受增强CT检查。
1.2 仪器与方法 ECG:采用GE VIVID E9、Siemens SC2000、Philips IE33超声诊断仪,探头M5S、S5-1、S8-3、S12-4,频率1~5、3~8 MHz。嘱患者平卧或左侧卧,采用节段分析法,分别于多个切面进行连续动态扫查并采集图像,于心尖、胸骨旁、剑突下四腔及两腔心切面、腔静脉长轴切面观察肺静脉与心房连接及肺静脉回流情况、房间隔连续性,测量冠状静脉窦及右心房、右心室径线,判断有无合并其他心血管畸形。
增强CT:采用Siemens第3代双源SOMATOM Force CT机,前瞻性心电触发大螺距Turbo Flash扫描模式;CARE Dose 4D智能最佳管电压调节和管电流自动曝光技术,参考管电压100 kV,管电流230 mAs。根据患者体型等设定视场角,扫描范围自气管隆嵴下1 cm到心脏膈面,球管转速250 ms/r,准直2.0 mm×196.0 mm×0.6 mm,检查床行进速度737 mm/s。采用syngo.via医学图像处理软件进行图像后处理,包括容积再现及血管树和曲面重建等。对比剂为非离子型对比剂碘普罗胺,剂量370 mgI/ml(40~50 ml),采用双筒高压注射器以5 ml/s流率经肘静脉团注。
2 结果
2.1 术中诊断
2.2.1 APVC分型 34例中,13例(13/34,38.24%)为TAPVC,其中8例心上型(1例连接垂直静脉,6例连接上腔静脉,1例右上及右中肺静脉分别开口于上腔静脉距心脏约2 cm处、右下及左肺静脉口形成共干开口于上腔静脉近端再引流入右心房);3例心内型(2例经冠状动脉静脉窦引流入右心房,1例直接引流入右心房);1例心下型(经垂直静脉连接门静脉);1例混合型(1例左肺静脉及右下肺静脉形成共干直接进入右心房,右上肺静脉汇入上腔静脉再进入右心房)。其余21例(21/34,61.76%)为PAPVC,11例引流入右心房,包括5例右上肺静脉引流入右心房、4例右上、右下肺静脉均引流入右心房及2例右下肺静脉引流入右心房;7例引流入上腔静脉,其中5例右上、右下肺静脉均异位引流入上腔静脉,1例左上肺静脉引流入上腔静脉,1例右肺中叶肺静脉引流入上腔静脉;2例引流入下腔静脉,均为右肺上下静脉汇合于共干,向下走行引流入下腔静脉;1例走行复杂,右上、右下肺静脉分别引流入右心房,左上、左下肺静脉汇成一主干引流至右心房,并与左心房相通,部分引流入左心房。
2.1.2 合并畸形 13例TAPVC中,12例合并房间隔缺损(atrial septal defect, ASD),缺损直径3~19 mm,其中5例中央型、3例上腔型、1例冠状静脉窦型、2例下腔型、1例混合型。其他合并畸形包括肺动脉瓣狭窄(pulmonary stenosis, PS)6例,动脉导管未闭(patent ductus arteriosus, PDA)3例,右位主动脉弓2例,左上腔静脉2例,肺动脉瓣四叶化、室间隔缺损(ventricular septal defect, VSD)及卵圆孔未闭(patent foramen ovale, PFO)各1例。
21例PAPVC均合并ASD,缺损直径9~36 mm,其中9例中央型、2例混合型、6例下腔型、3例上腔型、1例冠状静脉窦型。合并其他畸形包括6例PS,3例PDA,3例左上腔静脉,1例VSD,1例完全性心内膜垫缺损及完全性大动脉转位。
2.2 ECG诊断APVC 34例APVC中,ECG正确诊断28例(28/34,82.35%);漏诊3例(3/34,8.82%),均为PAPVC,其中2例右上肺静脉引流入下腔静脉合并下腔型ASD,1例右肺中叶静脉回流入上腔静脉合并上腔型ASD,ECG仅诊断ASD而未探出异位肺静脉;误诊3例(3/34,8.82%),1例PAPVC、2例TAPVC,PAPVC为右下、右上肺静脉形成共干引流入右心房,左上、左下肺静脉汇合成一主干引流至右心房,该主干前壁与左心房相通,部分引流入左心房,ECG误诊为右肺静脉形成共干汇入右心房,左肺静脉形成共干汇入左心房;1例TAPVC为左肺静脉与右下肺静脉形成共干汇入上腔静脉,右上肺静脉单独汇入上腔静脉,ECG误诊为左、右肺静脉形成共干后汇入上腔静脉;另1例为右上和右肺中叶静脉分别汇入上腔静脉,右下和左肺静脉形成共干引流入上腔静脉,ECG误诊为左、右肺静脉形成共干引流入上腔静脉后开口于右心房。见图1、2。
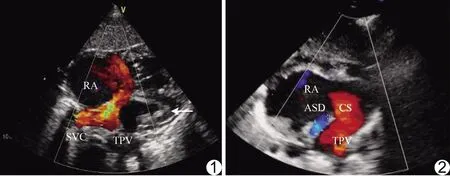
图1 患儿男,3岁,TAPVC(心上型) 4支肺静脉形成共干汇入上腔静脉再汇入右心房 (RA:右心房;SVC:上腔静脉;TPV:共同肺静脉干) 图2 女性患儿,6岁,TAPVC(心内型) 4支肺静脉形成共干汇入冠状静脉窦后进入右心房,合并中央型ASD,房水平右向左分流 (RA:右心房;CS:冠状动脉;TPV:共同肺静脉干)
2.3 ECG联合增强CT诊断APVC 18例APVC中,ECG联合增强CT正确诊断17例(17/18,94.44%),见图3;误诊1例(1/18,5.56%)为TAPVC,术中探查发现右上和右肺中叶静脉分别引流入上腔静脉,右下和左肺静脉形成共干汇入上腔静脉后进入右心房;CT误诊为右肺及左肺静脉均形成共干汇入上腔静脉后进入右心房。
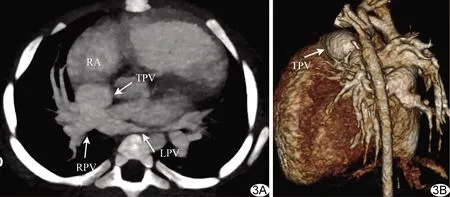
图3 女性患儿,1岁,TAPVC(心上型) 增强CT(A)及CT重建图像(B)示左右肺静脉形成共同肺静脉干经上腔静脉引流入右心房 (RPV:右肺静脉;LPV:左肺静脉;RA:右心房;TPV:共同肺静脉干)
18例APVC中,单一ECG正确诊断15例(15/18,83.33%);误诊3例(3/18,16.67%),即前述34例中被误诊者。
3 讨论
APVC为罕见先天性心脏病,胚胎发育第3~4周左心房后壁出现原始肺静脉,其管壁逐渐被吸收入左心房,替代大部分左心房内壁,而后分出左右两支肺静脉,这一过程发生异常则出现APVC[5]。TAPVC约占先天性心脏病患者的1%~3%,PAPVC约占0.5%~0.7%[6]。根据肺静脉引流部位,可将TAPVC分为心上型、心内型、心下型及混合型,以心上型最常见,混合型最少见[7]。心上型肺静脉通过垂直静脉上行汇入无名静脉或直接汇入上腔静脉;心内型肺静脉直接汇入右心房或冠状静脉窦;心下型肺静脉通过垂直静脉下行引流至门静脉或直接引流至下腔静脉;混合型包括上述2种或2种以上的引流类型[8]。TPAVC患者死亡率高,应尽早予以手术治疗[9-10]。多数TAPVC患儿出生1年内即出现发绀、呼吸困难、喂养困难等表现,少数可无明显临床症状[11],主要取决于肺静脉阻塞程度及心房水平分流量。PAPVC中,右肺静脉异位引流明显多于左肺静脉,双侧肺静脉引流约占2.4%[12]。单纯PAPVC受异位引流肺静脉数量、连接部位、肺静脉阻塞程度、合并畸形等影响,血流动力学改变差异较大[13]。
目前首次诊断APVC主要依赖ECG,其ECG表现包括直接征象和间接征象。TAPVC的间接征象包括右房室明显增大、左房室相对偏小,肺动脉内径明显增宽,房间隔连续性中断的大小与右房室增大程度不协调,心房水平为右向左分流,肺动脉高压等,易被发现;直接征象包括全部肺静脉未与左心房连接,左心房后方见管状共同肺静脉干,共同肺静脉干与右心房或体静脉系统连接。诊断PAPVC主要依靠发现直接征象,即表现为1~3支肺静脉与右心房或体静脉系统异常连接;间接征象根据合并畸形及异位引流肺静脉数量不同而表现各异。
本组术前ECG诊断准确率为82.35%,漏诊率与误诊率分别为8.82%和8.82%,漏诊病例均为PAPVC,误诊病例均为异位引流的肺静脉部分分支的引流部位判断错误。随着多源螺旋CT血管成像技术的应用,近年来对于心脏大血管异常结构的诊断准确率不断提高,尤其对异位引流肺静脉分支,CT可清晰显示各腔室、各大血管解剖结构及异位引流的肺静脉、共同肺静脉干及垂直静脉径线、形态和引流位置,已广泛用于术前诊断复杂性先天性心脏病[14]。双源CT大螺距配合低管电压技术可大幅降低辐射剂量和对比剂用量,即使对不能屏气或心率过快的婴幼儿,也可获得质量满意的图像[15]。本研究中18例术前接受ECG联合增强CT检查,单独ECG无漏诊,而误诊率高达16.67%,可能由于病情复杂,导致单独ECG诊断困难;联合增强CT检查后准确率达94.44%,无漏诊,仅1例误诊,误诊率降至5.55%。上述结果提示,ECG为初步筛查APVC的主要影像学方式,遇难以确定异位引流肺静脉分支和引流部位时,需联合增强CT检查,以提高诊断准确率。
本研究中ECG对TAPVC的检出准确率高达100%(13/13),但易因异位引流的肺静脉分支及引流部位复杂而误诊,本组误诊2例(2/13,15.3%)。TAPVC易被发现的原因多为患者具有明显间接征象;而PAPVC相对易漏诊及误诊,其原因可能为:①临床医师对PAPVC认识不足,检查者易忽视探查肺静脉;②患者透声条件较差,图像质量不高,不利于判断肺静脉心房连接情况,特别是难以显示胸骨上凹及剑突下切面时,易造成漏诊及误诊;③右下肺静脉较其他三支肺静脉更难显示。临床工作中,应注意以下各点,以免漏误诊APVC:①加强对APVC、特别是PAPVC的了解,对无明显原因右心系统负荷增加患者应高度警惕PAPVC可能;②对腔静脉型、冠状静脉窦型ASD患者应常规排查PAPVC,多角度、多切面扫查,必要时降低彩色血流标尺,以判断肺静脉引流情况;③遇声窗受限、干扰明显,图像质量差,或合并复杂心血管畸形时,可结合其他影像学方法进行联合探查;④增强CT对大血管疾病的诊断准确率较高,对经ECG检查的较复杂APVC患者,术前应联合增强CT检查,以准确判断APVC分支、走行及汇入部位。
综上所述,ECG联合增强CT诊断APVC的准确率较好。但本研究中经ECG联合增强CT诊断例数相对较少,尚需收集病例进一步探讨。

