玻璃体内注射雷珠单抗治疗视网膜分支静脉阻塞继发黄斑水肿的效果观察
李路路 谢驰 于燕 方严
视网膜静脉阻塞(branch retinal vein occlusion,RVO)属于视网膜血管疾病,临床较为常见,会致使患者视力降低,发病率较高[1]。相关研究发现,RVO会使视网膜局部出现血液供给不足,导致缺血,同时血管内皮生长因子(vascular endothelial growth factor,VEGF)被大量释放,是出现黄斑水肿的重要原因。所以, RVO继发黄斑水肿已成为眼科领域的研究热点。该病的治疗,既往多应用黄斑激光光凝治疗,但治疗后部分患者视力提高有限,治疗效果不够理想。抗VEGF药雷珠单抗作为的热点治疗药物,能够对黄斑下血管的异常生长、渗漏进行抑制,能够对黄斑水肿起到显著的改善作用,且毒副作用低于其他同类药物,备受关注[2]。本研究将雷珠单抗玻璃体内注射治疗BRVO继发黄斑水肿,同时就该治疗方案产生对不良反应及治疗效果进行分析。
资料与方法
一、一般资料
选取2018年1月至2019年6月此时间段内收治的BRVO继发黄斑水肿的患者50例(50只眼),作为本次研究对象。其中男性26例(26只眼),女性24例(24只眼)。年龄39~75岁,平均年龄为(57.6±1.8)岁。病程4~10个月,平均病程为(7.2±1.5)个月。发病部位:颞上27只眼,颞下23只眼。两组患者基线资料不存在可比性差异(P>0.05),患者及其家属均悉知了解本研究内容,表示同意参与,并在知情同意书上签字。我院伦理委员会批准了本次研究。
纳入标准:(1)所有患眼均未接受过玻璃体内相关注射治疗;(2)患者未患有青光眼,且无青光眼家族史;(3)患者主述存在视物变形、视力下降表现;(4)检查眼底可见受累眼视网膜出血、水肿或存在棉绒斑,受阻的分支静脉扩张、纡曲,或动脉变窄;(5)荧光素眼底血管造影(fundus fluorescein angiography,FFA)检查视网膜存在静脉充盈延迟,存在毛细血管无灌注区;(6)相干光层析成像术(optical coherence tomography,OCT)提示黄斑中心区视网膜(central macular thickness,CMT)增厚、黄斑中心凹陷消失或存在隆起;(7)患者无精神障碍,自主意识清晰,具备主观表达能力。
排除标准:(1)存在虹膜病变或继发脑部血管病变者、青光眼患者;(2)进行过相关治疗的患者;(3)糖尿病所致的视网膜病变,玻璃体牵拉或其他原因所致的黄斑水肿患者;(4)精神障碍者,不具备沟通及自主表达能力者;(5)临床资料不全者;(6)对本研究所涉治疗药物及治疗方式存在禁忌者;(7)不配合此次研究,中途退出者。
二、方法
术前对患者完善相关检查,在实施手术治疗前3 d,对术眼滴用左氧氟沙星滴眼液,4次/d[3]。实施手术前用复方托吡卡胺滴眼液散瞳,将术眼进行表面麻醉,麻醉剂用奥布卡因滴眼液。让患者呈仰卧位,对术区进行常规消毒后铺无菌膜,用生理盐水对结膜囊再次冲洗,术中严格无菌操作。抽取雷珠单抗注射液0.05 ml。注射进针位置选取在角巩膜缘后3.5 mm与巩膜面睫状体平坦部垂直处,将药物缓注射至玻璃体腔内,注射完后将针头拔出,用湿棉签对创口按压1 min。完成药物注射后注药后指测眼压,若出现眼压增高,角膜透明度下降,需立即进行前房穿刺放液处理,降眼压至正常、使角膜清亮[4]。对术眼包扎处理,术后0.5 h行眼压复查。叮嘱患者在雷珠单抗注射后的1、3、7 d,进行黄斑OCT检查,检查黄斑水肿有无缓解。术后对术眼滴左氧氟沙星滴眼液,4次/d,持续3 d。
三、观察指标
1.对比所有患者的平均视力( 用国际标准视力表)及CMT(用OCT仪器)分别在术前及术后不同时间段对患者的视力及视网膜厚度进行检测、记录、对比。
2.对比不同时间点患者并发症对占比状况,分别为术后1个月、2个月、3个月,指标包括:结膜下出血、角膜上皮擦伤、一过性眼压增高及视网膜脱落、白内障状况。
3.对比所有患者术前及术后不同时间段的生活质量状况,应用36条目健康量表(SF-36)评估患者术前及术后各时间段的生活质量评分,评估内容包含认知能力、角色扮演、躯体功能、社会功能4方面,每方面满分为100分,得分越高表示患者的生活质量越优。
四、统计学方法
结 果
一、视力及CMT对比
治疗后1个月、2个月、3个月患者的平均视力与治疗前相比较均得到显著提高,患者的CMT与治疗前相比均变薄,且治疗后3个月的效果比治疗后2个月更理想,术后2个月好于术后1个月,数据存在可比性差异(P<0.05)。见表1。
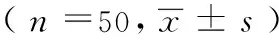
表1 治疗前及治疗后各时间点患者视力及CMT对比
二、不同时间点并发症状况对比
患者在术后1个月结膜下出血、角膜上皮擦伤、一过性眼压增高的总占比为22.0%,经治疗,术后2个月总占比为14.0%,术后3个月上述症状均恢复,无结膜下新出血点。所有患者均未出现视网膜脱落、白内障等严重并发症。见表2。
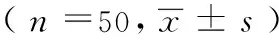
表2 并发症状况对比
三、治疗前及术后不同时间点患者生活质量对比
经手术治疗,患者在术后1、2、3个月的生活质量评分均比术前高,存在可比性差异(P<0.05)。见表3。

表3 生活质量评分对比(分,
讨 论
黄斑水肿是指视网膜光线敏感部位(黄斑区)发生炎症反应、并发液体渗入,导致水肿形成,使视力严重下降,黄斑水肿的病因多为糖尿病、视网膜静脉阻塞、白内障手术导致等。本研究主要探讨BRVO继发黄斑水肿的相关治疗方案。
BRVO继发黄斑水肿,会导致患者视力下降,还会出现视物变形,对患者生活质量造成严重影响。而黄斑水肿是多种眼病所引发的并发症,目前黄斑水肿的的治疗多以进行原发疾病治疗为主,虽然能改善视功能,但较易复发,效果不够明显[5]。黄斑水肿的治疗可通过滴眼液、曲安奈德玻璃体腔注射、玻璃体切除、激光光凝等方式治疗[6],但治疗后并发症较多,因此相关学者努力寻求更为安全、有效、快捷的治疗方法。当前,也有新型治疗方式应用,如黄斑内界膜剥除术、黄斑区玻璃体切除等,但在改善患者视力方面效果不够理想,且在术中、术后较易出现并发症[7]。有诸多学者对黄斑水肿的致病机理研究发现,黄斑水肿的严重程度跟玻璃体腔VEGF异常表达相关,且呈正相关的关系,VEGF的表达水平跟血管生成存在密切关系,由此可见,黄斑水肿治疗的关键在于抗VEGF药物的应用[8]。
雷珠单抗已获美国食品督管理局批准,且通过了临床试验,认为最为有效安全的VEGF抵抗药物。雷珠单抗属于第二代重组单克隆抗体,与其结合的受体部位主要为VEGF-A,VEGF-A具有促血管新生和渗漏的作用, 雷珠单抗与VEGF-A的亲和力较高, 雷珠单抗与从VEGF-A受体结合后,有效抑制了其与其他受体的结合。雷珠单抗不但可使血管通透性降低,同时其视网膜穿透性良好,所以,用于黄斑水肿的治疗药效显著。大量相关研究表明,将雷珠单抗药物进行玻璃体腔内注射治疗黄斑水肿具有较高的安全性,且该治疗方案已被多个地区或国家获批[1]。本研究中,患者在术后1个月结膜下出血、角膜上皮擦伤、一过性眼压增高的总占比为22.0%,经治疗,术后2个月总占比为14.0%,术后3个月上述症状均恢复。所有患者均未出现视网膜脱离、白内障等严重并发症。同时治疗后1个月、2个月、3个月患者的平均视力与治疗前相比较均得到显著提高,患者的视网膜厚度与治疗前相比均变薄,且治疗后3个月的效果比治疗后2个月更理想,术后2个月好于术后1个月,数据存在可比性差异(P<0.05) ,该结果与相关研究学者提出的:雷珠单抗玻璃体腔内注射治疗黄斑水肿可在1个月内迅速起效,且能对VEGF所有亚型进行封闭,使黄斑水肿恢复,视网膜屏障减轻,提升视功能的结果相一致。本研究中对患者进行1~3个月的术后随访,并未发现有视力反弹病例。
OCT成像是指利用光干涉,对组织断层进行微细结构检查的成像技术,其具有较高的安全性及分辨率、扫描快速。视网膜出现黄斑水肿时,通过OCT图像能够将黄斑中心凹囊腔样改变清晰的进行显示,视网膜隆起,特征性改变典型,能敏感的检测出黄斑水肿,即便进行FFA检查,无明确病变, OCT也会表现阳性。雷珠单抗能够减轻黄斑水肿,其机制为调控血-视网膜的通透性,使视网膜内渗液吸收,减轻水肿, OCT检查中主要表现为CMT值下降[9]。本研究中,利用了OCT检查的特性,对患者术前及术后个时间点的CMT数值图形来判断手术治疗效果。此外还通过本研究发现,虽然从理论上,雷珠单抗玻璃体腔内注入治疗可能会引发全身或局部出现不良反应-抗VEGF抗体由玻璃体进入机体血液系统,系统中的VEGF受到抗体的阻断作用,出现血栓或栓塞性疾病,使患者出现死亡。但临床并未出现因玻璃体腔注药导致局部会全身性的不良反应而引发死亡的病例报道。此次研究中,也无因玻璃体腔雷珠单抗注射而引发局部或全身并发症病例,与相关文献报道相一致。所以认为黄斑水肿雷珠单抗玻璃体腔注射治疗安全性较高。
综上所述,在BRVO继发黄斑水肿患者的临床治疗中,对患者进行玻璃体内注射雷珠单抗治疗,安全性高,治疗效果理想,可降低视网膜厚度厚度,提升患者平均视力,还利于患者生活质量的提升,应用效果满意。

