糖尿病微血管病变程度与骨质疏松症的相关性研究
谭晓霞 曾庆祥 洪丽荣 连晓芬 黄政杰 张帆

【摘要】 目的:探討糖尿病微血管病变程度与骨质疏松症(osteoporosis,OP)的相关性,为糖尿病患者并发OP的早期诊断提供科学依据。方法:选取2018年12月-2019年12月北京大学深圳医院内分泌科收治的且年龄≥50岁的2型糖尿病(type 2 diabetes mellitus,T2DM)患者404例,按糖尿病微血管病变程度分为0级(n=236)、1级(n=64)、2级(n=53)、3级(n=51),比较不同微血管病变程度患者的骨密度(bone mineral density,BMD)及T值;分析T2DM患者并发OP的影响因素。结果:不同微血管病变程度患者性别、年龄、DM病程、Cr比较,差异均有统计学意义(P<0.05)。不同微血管病变程度患者腰椎L1、L2、L3、L4、L1~L4、股骨颈及股骨BMD、T值比较,差异均有统计学意义(P<0.05),且随着糖尿病微血管病变程度分级升高BMD、T值逐渐降低;与0级比较,1、2和3级腰椎L1、L2、L3、L4、L1~L4、股骨颈及股骨BMD、T值均偏低,差异均有统计学意义(P<0.05)。随着糖尿病微血管病变程度分级升高,OP发生率逐渐升高(字2=61.60,P=0.000)。经二分类多元logistic回归分析显示,绝经后女性[OR=7.811,95%CI(3.837,15.900),P<0.05]、年龄≥65岁[OR=3.937,95%CI(2.111,7.343),P<0.05]、糖尿病微血管病变程度[OR=2.382,95%CI(1.810,3.134),P<0.05]是并发OP的危险因素,体重指数(BMI)是并发OP的保护因素[OR=0.360,95%CI(0.187,0.691),P<0.05]。结论:随着糖尿病微血管病变程度的进展,骨密度逐渐下降,OP患病率逐渐升高,且绝经后女性、年龄≥65岁、糖尿病微血管病变程度为T2DM患者并发OP的独立危险因素,而BMI≥24 kg/m2为其保护因素。
【关键词】 糖尿病微血管病变程度 骨密度 骨质疏松症
Study on the Correlation between the Degree of Diabetic Microangiopathy and Osteoporosis/TAN Xiaoxia, ZENG Qingxiang, HONG Lirong, LIAN Xiaofen, HUANG Zhengjie, ZHANG Fan. //Medical Innovation of China, 2021, 18(31): 0-019
[Abstract] Objective: To investigate the correlation between the degree of diabetic microangiopathy and osteoporosis (OP) and provide scientific evidence for early diagnosis of OP for T2DM patients. Method: A total of 404 patients with type 2 diabetes mellitus (T2DM) who were admitted to the Department of Endocrinology of Peking University Shenzhen Hospital from December 2018 to December 2019 were selected. According to the degree of diabetic microangiopathy, the patients were divided into grade 0 (n=236), grade 1 (n=64), grade 2 (n=53), grade 3 (n=51). Bone mineral density (BMD) and T value of patients with different degrees of diabetic microangiopathy were compared. The influencing factors of OP in T2DM patients were analyzed. Result: There were statistically significant differences in gender, age, DM course and Cr among patients with different degrees of microangiopathy (P<0.05). There were statistically significant differences in BMD and T values of lumbar L1, L2, L3, L4, L1-L4, femoral neck and femur in patients with different degrees of microangiopathy (P<0.05), and BMD and T values gradually decreased with the increase of the degree of diabetic microangiopathy. Compared with grade 0, BMD and T of lumbar L1, L2, L3, L4, L1-L4, femoral neck and femur were lower in grade 1, 2 and 3, and the differences were statistically significant (P<0.05). The incidence of OP increased with the increase of the grade of diabetic microangiopathy (字2=61.60, P=0.000). Multivariate analysis of two logistic regression showed that postmenopausal women [OR=7.811, 95%CI (3.837,15.900), P<0.05], age≥65 years [OR=3.937, 95%CI (2.111, 7.343), P<0.05], the degree of diabetic microangiopathy [OR=2.382, 95%CI (1.810, 3.134), P<0.05] were risk factors for concurrent OP, and BMI ≥24 kg/m2 was a protective factor for concurrent OP [OR=0.360, 95%CI (0.187, 0.691), P<0.05]. Conclusion: With the development of diabetes microangiopathy, the BMD decreased while the prevalence of OP increased. Postmenopausal women, age ≥65 years, the degree of diabetic microangiopathy were the independent risk factors for OP in T2DM patients, and BMI ≥24 kg/m2 was the protective factor.
[Key words] Degree of diabetic microangiopathy Bone mineral density Osteoporosis
First-author’s address: Perking University Shenzhen Hospital, Shenzhen 518000, China
doi:10.3969/j.issn.1674-4985.2021.31.004
糖尿病是由遗传和/或环境因素引起的以高血糖为特征的代谢性疾病。微血管病变是糖尿病的特异性并发症,病理改变为微血管基底膜增厚和炎性血管周围纤维化反应,可累及全身各组织器官,主要表现在肾脏和视网膜,即糖尿病视网膜病变(diabetic retinopathy,DR)和糖尿病肾病(diabetic kidney disease,DKD)。目前,关于糖尿病微血管病变对骨密度(bone mineral density,BMD)影响的研究较少,本研究通过对T2DM患者微血管病变程度进行分级,比较BMD与T值、分析发生骨质疏松症(osteoporosis,OP)的影响因素,为T2DM患者预防OP、减少骨折的发生提供科学依据,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年12月-2019年12月于北京大学深圳医院内分泌科住院的404例T2DM患者作为研究对象。纳入标准:年龄≥50岁;女性患者为绝经后女性;均符合2010年美国糖尿病协会(ADA)的T2DM诊断标准[1]。排除标准:长期卧床、严重感染、肝肾功能不全、长期使用免疫抑制剂或糖皮质激素及可影响骨代谢的疾病,如骨肿瘤、甲状(旁)腺功能亢进或减退等其他内分泌代谢疾病。本研究经医院医学伦理委员会批准,且患者均知情同意。
1.2 方法
1.2.1 问卷调查 采用问卷调查收集研究对象的年龄、性别、月经史、糖尿病史、既往病史、药物治疗情况、吸烟及饮酒习惯。
1.2.2 体格检查 测量血压、身高、体重、腰围、臀围等体格参数。体重指数(body mass index,BMI)=体质量/身高2;腰臀比(waist-hip ratio,WHR)=腰围/臀围。
1.2.3 生化指标检测 抽取研究对象空腹静脉血,采用毛细管电泳色谱法测定糖化血红蛋白(HbA1c);采用贝克曼全自动生化免疫分析系统检测丙氨酸氨基转移酶(ALT)、肌酐(Cr)、甘油三酯(TC)、总胆固醇(TG);收集24 h尿液,采用贝克曼自动浊度免疫化学方法测定24 h尿白蛋白定量,24 h尿白蛋白定量≥30 mg临床诊断DKD。
1.2.4 眼底照相检查及DR诊断标准 采用Canon公司生产的CR-2数字眼底照相机对研究对象进行眼底检查和眼底照相,参照文献[2]中2014年中华医学会眼科学分会眼底病学组制定的中国糖尿病视网膜病变临床诊疗指南诊断DR。
1.2.5 微血管病变程度判定标准 参照文献[3]中分级标准将微血管病变程度分为四级:0级为无微血管病變、1级为DR+24 h尿白蛋白定量<30 mg、2级为DR+30 mg≤24 h尿白蛋白定量<300 mg,3级为DR+24 h尿白蛋白定量≥300 mg,1.2.6 BMD测定及OP诊断标准 使用DXA骨密度测定仪(美国 GE Lunar DPX Prodigy)测量研究对象腰椎L1~L4、股骨颈及股骨BMD,通过DXA软件评估各部位T值。OP诊断标准参考WHO推荐标准对OP诊断标准:T值≥-1为正常,-2.5<T值<-1提示骨量减少,T值≤-2.5可诊断为OP[4]。
1.3 统计学处理 运用SPSS 23.0统计软件对数据处理分析,正态分布计量资料采用(x±s),组间比较采用t检验、方差分析,非正态分布资料以M(P25,P75)表示,组间比较采用Kruskal-Wallis H检验。计数资料采用率或构成比表示,组间比较采用字2检验。并发OP的相关因素应用二分类多元logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 基本情况 404例T2DM患者中女188例(46.5%),男216例(53.5%);年龄50~88岁,平均(62.53±8.70)岁;DM病程6个月~40年,平均(11.46±7.36)年。微血管病变程度:0级236例,1级64例,2级53例,3级51例;骨量正常165例(40.8%),骨量减少163例(40.3%),骨质疏松症76例(18.8%)。
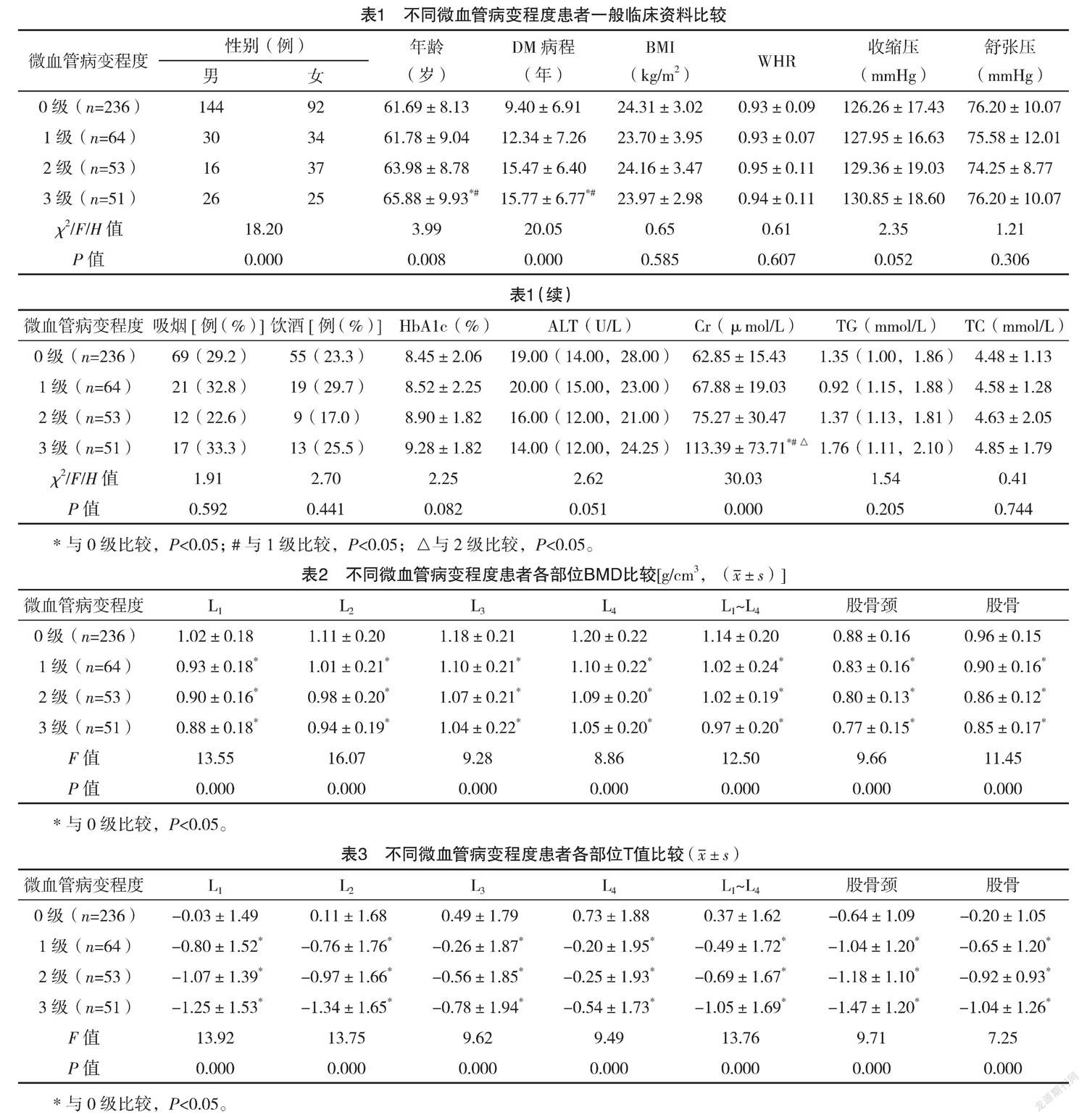
2.2 不同微血管病变程度患者一般临床资料比
较 不同微血管病变程度患者性别、年龄、DM病程、Cr比较,差异均有统计学意义(P<0.05),其中3级的年龄、DM病程、Cr最高。不同微血管病变程度患者BMI、WHR、血压、吸烟、饮酒、HbA1c、ALT、TG、TC比较,差异均无统计学意义(P>0.05)。见表1。
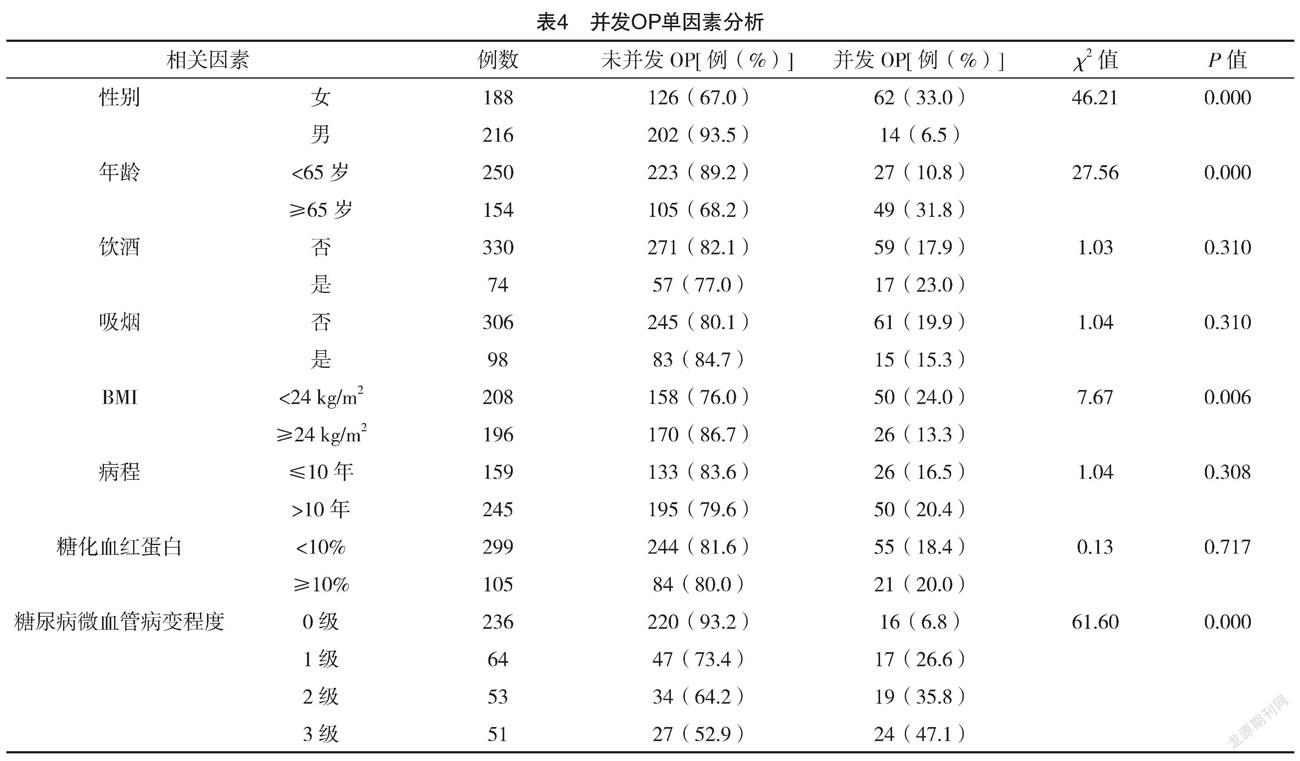
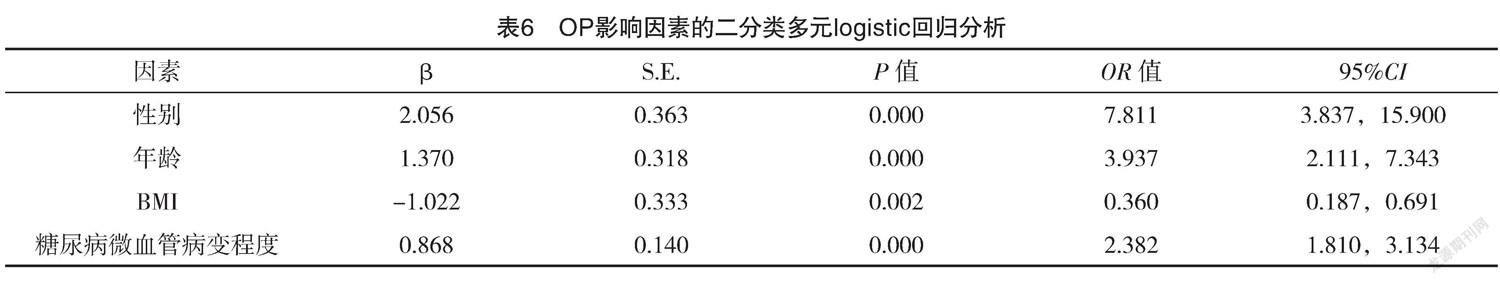
2.3 不同微血管病变程度患者各部位骨密度比
较 不同微血管病变程度患者腰椎L1、L2、L3、L4、L1~L4、股骨颈及股骨BMD、T值比较,差异均有统计学意义(P<0.05),且随着糖尿病微血管病变程度分级升高BMD、T值逐渐降低;与0级比较,1、2和3级腰椎L1、L2、L3、L4、L1~L4、股骨颈及股骨BMD、T值均偏低,差异均有统计学意义(P<0.05),见表2、3。
2.4 并发OP相关因素比较 随着糖尿病微血管病变程度分级升高,OP发生率逐渐升高(字2=61.60,P=0.000)。单因素分析结果显示,性别、年龄、BMI、糖尿病微血管病变程度为并发OP的影响因素(P<0.05),见表4。经二分类多元logistic回归分析结果显示,绝经后女性、年龄≥65岁、糖尿病微血管病变程度是并发OP的危险因素(P<0.05),BMI≥24 kg/m2是并发OP的保护因素(P<0.05),见表5、6。
3 讨论
随着社会的发展和人们生活方式的改变,糖尿病和骨质疏松症已成为常见的公共卫生问题,严重危害人类健康。OP是一种以骨量减少、骨显微结构退化为特征,以致骨强度下降而增加骨折危险的全身性骨骼系统疾病[5],目前其临床诊断主要依靠双能X线吸收法测定骨密度[6]。本研究单因素分析结果显示,性别、年龄、BMI、糖尿病微血管病变程度为并发OP的影响因素(P<0.05)。经二分类多元logistic回归分析结果显示,绝经后女性、年龄≥65岁、糖尿病微血管病变程度是并发OP的危险因素(P<0.05),BMI≥24 kg/m2是并发OP的保护因素(P<0.05)。杨爱格等[7]采用Meta分析的方法对纳入25篇文献进行分析,结果显示年龄、低BMI是中国人群T2DM合并OP的危险因素,与文献[8-9]研究结果相符,本研究结果得以证實。易云平等[10]研究指出,绝经后女性BMD低于老年男性。因为女性进入绝经期后雌激素水平显著下降,致破骨细胞活性增加、骨转换率加速、骨量减少[11-12],与本研究结果相符。Avogaro等[13]研究发现,糖尿病微血管病变会导致骨局部组织的血供分布及神经营养障碍,骨小梁缺血缺氧,Oikawa等[14]研究结果予证实。随着糖尿病微血管病变的发生、进展,DM患者因1-α羟化酶活性降低[15]、钙磷代谢紊乱[16]、继发性甲状旁腺功能亢进[17]、视力受损[18]、肌肉力量减弱[19]等影响骨代谢导致骨密度下降,OP患病率增高。本研究结果显示,随着糖尿病微血管病变严重程度的进展,腰椎L1、L2、L3、L4、L1~L4、股骨颈及股骨BMD、T值呈递减趋势,OP患病率逐渐增高(0~3级患者OP发生率分别为6.8%、26.6%、35.8%、47.1%),与陈巧云等[20]研究结果一致。因此,需加强对糖尿病相关性骨质疏松症的认识和健康教育,定期筛查糖尿病微血管并发症,及时给予有效的干预和治疗,对预防OP具有重要意义。
本研究以横断面调查糖尿病微血管病变程度与OP的关系,强调了随着糖尿病微血管病变程度的进展,BMD下降,OP患病率高,不能明确糖尿病微血管病变和OP之间的因果关系,两者间的潜在机制,仍需从细胞和分子角度进一步研究,及进一步大样本量的前瞻性研究验证。此外,根据合并DR和24 h尿白蛋白定量评估糖尿病微血管病变严重程度,24 h尿白蛋白定量作为评估糖尿病肾病的间接标志物,受尿量等因素影响。今后研究尽可能使用MRI等技术来评估血管功能与骨密度之间的关系。
参考文献
[1] Weinert L S.International Association of Diabetes and Pregnancy study Groups Consensus Panel,International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy[J/OL].Diabetes Care,2010,33(7):e97.
[2]中华医学会眼科学会眼底病学组.我国糖尿病视网膜病变临床诊疗指南(2014年)[J].中华眼科杂志,2014,50(11):851-865.
[3] ZHONG N,ZHANG Y,PU X,et al.Microangiopathy is associated with bone loss in female type 2 diabetes mellitus patients[J].Diab Vasc Dis Res,2018,15(5):433-441.
[4] Eml A,Dlk B,Ksd C,et al.Western Osteoporosis Alliance Clinical Practice Series:Treat-to-Target for Osteoporosis[J/OL].The American Journal of Medicine,2019,132(11):e771-e777.
[5]吕遐,扶琼.原发性骨质疏松症的研究进展与最新指南解读[J].临床内科杂志,2020,37(5):319-322.
[6]张党锋,张智,邱裕生,等.双能X线骨密度检测在骨质疏松症筛查中的应用探讨[J].解放军预防医学杂志,2019,37(11):122-123.
[7]杨爱格,韩旭,郭玉卿,等.中国人群2型糖尿病合并骨质疏松常见危险因素的Meta分析[J].现代中西医结合杂志,2015(10):1038-1040.
[8]张璐瑶,王丽娟,程妍,等.2型糖尿病合并骨质疏松症的相关因素分析[J].中国实验诊断学,2019,23(9):1594-1597.
[9]刘菊,王志刚,赵辉,等.老年2型糖尿病患者合并骨质疏松症的危险因素分析[J].中国骨质疏松杂志,2019,25(2):256-258,262.
[10]易云平,张思伟,潘虹.老年2型糖尿病骨质疏松相关因素分析[J].中国骨质疏松杂志,2017,23(1):59-61,111.
[11] Alay I,Kaya C,Cengiz H,et al.The relation of body mass index,menopausal symptoms,and lipid profile with bone mineral density in postmenopausal women[J].Taiwan J Obstet Gynecol,2020,59(1):61-66.
[12] Taheri S,Mirzayeh F F,Peiravian F,et al.Teriparatide in the treatment of severe postmenopausal osteoporosis:A cost-utility analysis[J].Iran J Pharm Res,2019,18(2):1073-1085.
[13] Avogaro A,Fadini G P.Microvascular complications in diabetes:A growing concern for cardiologists[J].Int J Cardiol,2019,291(15):29-35.
[14] Oikawa A,Siragusa M,Quaini F,et al.Diabetes mellitus induces bone marrow microangiopathy[J].Arterioscler Thromb Vasc Biol,2010,30(3):498-508.
[15] Yamada S,Inaba M.Diabetes mellitus and osteoporosis.Bone metabolic disorder in diabetic nephropathy[J].Clin Calcium 2012,22(9):1333-1341.
[16]朱旅云,楊轶文.糖尿病肾病与骨代谢关系及其影响因素[J/OL].中华临床医师杂志(电子版),2015,9(4):538-542.
[17] Coyne D W,Andress D L,Amdahl M J,et al.Effects of paricalcitol on calcium and phosphate metabolism and markers of bone health in patients with diabetic nephropathy:results of the VITAL study[J].Nephrology Dialysis Transplantation,2013,28(9):2260-2268.
[18] Viégas M,Costa C,Lopes A,et al.Prevalence of osteoporosis and vertebral fractures in postmenopausal women with type 2 diabetes mellitus and their relationship with duration of the disease and chronic complications[J].J Diabetes Complications,2011,25(4):216-221.
[19] Su S C,Pei D,Hsieh C H,et al.Circulating pro-inflammatory cytokines and adiponectin in young men with type 2 diabetes[J].Acta Diabetologica,2011,48(2):113-119.
[20]陈巧云,鄢新民,胡继红,等.糖尿病合并骨质疏松与糖尿病微血管并发症的相关性研究[J].中国骨质疏松杂志,2017,23(3):411-415.
(收稿日期:2021-03-02)(本文编辑:田婧)
sdjzdx202203231641

