口咽癌VMAT与HT的放射性口腔黏膜炎发生率及剂量学研究
孟玲玲,邸玉鹏,蔡博宁,解传滨,巩汉顺,赵大伟,马林
1. 中国人民解放军总医院 放射治疗科,北京 100853;2. 中国人民解放军空军特色医学中心 放疗科,北京 100142
引言
头颈部肿瘤患者放疗过程中放射性口腔黏膜炎发生率可达90%~97%,其中≥3级放射性口腔黏膜炎占34%[1-2]。局部中晚期口咽癌患者放疗时常联合诱导化疗、同步化疗及分子靶向治疗等综合治疗,≥3级放射性口腔黏膜炎的发生率更高,使患者进食、发音和吞咽功能下降,部分患者会因为不能耐受口腔黏膜炎疼痛或是营养不良而中断治疗,影响了患者治疗的连续性及疗效[3-4]。容积旋转调强放疗(Volume-Modulated Arc Radiotherapy,VMAT)和螺旋断层调强放疗(Helical Tomotherapy,HT)是目前头颈部肿瘤放疗常用的两种放疗技术,文献报道HT在提高靶区剂量、减少危及器官受量方面更有优势[5-7],但少有文献报道HT的剂量学优势是否能转化为临床疗效获益,尤其是能否减轻放射性口腔黏膜炎的发生率及程度。本研究选取实施VMAT和HT的口咽癌患者各22例,将两组放疗计划的剂量学参数和不同级别放射性口腔黏膜炎的发生率进行对比,寻求剂量学优势与临床疗效的关系,为临床选取更合适的放疗技术提供依据。
1 资料与方法
1.1 临床资料
选择2016年6月至2018年6月我院行VMAT和HT的患者各22例,两组患者的年龄、性别、KPS评分、T分期、N分期、化疗方式及是否应用分子靶向药物等基本资料均无统计学差异(表1)。

表1 44例口咽癌患者一般资料[n(%)]
1.2 放射治疗
所有患者均采取仰卧位头颈肩热塑膜固定,靶区及危及器官由同一放疗医师按照口咽癌勾画指南[8]在Pinnacle 8.0(荷兰Philips公司)工作站进行勾画。原发病灶(GTVnx)外扩3 mm定义为pGTVnx,咽后及颈部可见阳性淋巴结(GTVnd)外扩3 mm定义为pGTVnd;高危亚临床病灶(CTV1)为具有高危肿瘤浸润可能的区域,低危亚临床病灶(CTV2)为需接受预防照射的淋巴引流区,CTV1、CTV2外扩5 mm后分别定义为PTV1、PTV2。pGTVnx、pGTVnd、PTV1、PTV2 的处方剂量分别 69~70 Gy、69~70 Gy、60 Gy和54 Gy,分33次照射,5次/周,要求处方剂量至少覆盖95%的靶区体积。VAMT组在Varian Elipse 8.6计划治疗系统做计划,选用双弧快速容积旋转调强设计,机架选择范围分别是179~181°和181~179°。HT组在Hi-Art4.3计划系统做计划,螺距、铅门宽度和调试因子分别为0.287、2.5 cm和2.7。危及器官剂量限制:腮腺mean<28 Gy、甲状腺mean<35 Gy、脊髓 max<45 Gy、脑干max<45 Gy、咽 -食管 V40<30%、口腔 V40<30%。
1.3 化疗及靶向治疗
诱导化疗方案为2周期紫杉类联合铂类药物,同步化疗方案为2~3周期单药铂类药物,同步放化疗期间部分患者联合尼妥珠单抗靶向治疗。
1.4 计划评估比较
分析靶区的 D1%、D5%、D95%、D99%、适形度指数(Conformity Index,CI)和均匀性指数(Homogeneity Index,HI),并通过剂量体积直方图(Dose-Volume Histogram,DVH)计算每例患者的口腔体积、最大剂量Dmax,平均剂量 Dmean,最小剂量Dmin、V15、V20、V25、V30、V35、V40、V45、V50、V55、V60及治疗时间。
1.5 口腔黏膜炎监测
所有患者放疗期间每周由主治医师进行放疗反应评估,采用放射治疗肿瘤协作组(RTOG)急性放射损伤分级标准[9]评级放射性口腔黏膜炎。0级:无变化;1级:充血/可有轻度疼痛,无需止痛药;2级:片状黏膜炎,或有炎性血清血液分泌物,或有中度疼痛,需止痛药;3级:融合的纤维性黏膜炎/可伴重度疼痛,需麻醉药;4级:溃疡、出血、坏死。发生≥2级口腔黏膜炎的患者给予本院供应的康复新液含漱对症治疗。
1.6 统计学处理
用SPSS 22.0软件进行数据分析,用(±s)表示,连续变量比较采用t检验,分类变量比较符合正态分布采用χ2检验方法,不符合正态分布采用秩和检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 靶区剂量学比较
两组放疗计划靶区剂量分布均满足临床要求。与VMAT计划相比,HT组的D99%较 大(P<0.05),D1%、D5%、D95%无统计学差异(P>0.05);HT组CI更接近1(P<0.05),表明适形度更好;HI两组无统计学差异(P>0.05),表明两组靶区均匀性相似(表2)。
表2 两组治疗计划靶区剂量参数比较(±s)

表2 两组治疗计划靶区剂量参数比较(±s)
剂量学参数 VMAT HT F值 P值pGTVnx D1% 73.78±0.31 74.18±0.23 1.154 0.362 D5% 73.49±0.37 74.26±0.34 0.334 0.794 D95% 69.73±0.43 69.89±0.23 0.359 0.767 D99% 67.86±0.43 68.79±0.44 4.328 0.005 HI 1.056±0.007 1.055+0.006-0.048 0.891 CI 0.906±0.235 0.976±0.274-2.245 0.046 PTV1 D1% 72.93±0.32 72.98±0.28 0.578 0.732 D5% 69.21±0.28 69.35±0.31-1.598 0.153 D95% 60.87±0.18 60.32±0.15-2.386 0.053 D99% 59.62±0.53 59.28±0.43 2.875 0.010 HI 1.032±0.006 1.028±0.006-0.126 0.762 CI 0.732±0.051 0.847±0.043-1.986 0.034 PTV2 D1% 69.73±0.32 69.89±0.35 0.457 0.732 D5% 66.32±0.41 66.53±0.37-1.698 0.153 D95% 50.76±0.21 50.91±0.18-3.534 0.053 D99% 49.72±0.56 49.89±0.62 3.765 0.010 HI 1.023±0.005 1.019±0.007-0.237 0.762 CI 0.865±0.049 0.924±0.033-1.867 0.042
2.2 口腔剂量学比较
两组口腔体积无统计学差异(P>0.05)。与VMAT计划相比,HT组口腔的Dmin值更大,V35更小(P<0.05);V15、V20、V25有较大趋势(P>0.05),Dmax值、Dmean值、V30、V40、V45、V50、V55、V60有较小趋势(P>0.05),表明HT计划的口腔低剂量照射体积较大,而高剂量照射体积较小(表3)。
表3 两组治疗计划口腔剂量参数比较(±s)

表3 两组治疗计划口腔剂量参数比较(±s)
剂量学参数 VMAT HT 95%CI P值体积 149.39±48.69 169.33±27.78 1.421 0.103 Dmax 72.72±4.57 73.18±2.68 0.179~0.195 0.189 Dmin 7.33±4.84 12.12±3.21 0.001~0.003 0.002 Dmean 37.15±5.14 35.20±2.74 0.481~0.501 0.481 V15 92.83±10.20 96.97±4.24 0.292~0.310 0.301 V20 80.32±15.44 82.31+8.89 1.000~1.000 1.000 V25 63.97±17.10 65.09±8.63 0.621~0.640 0.622 V30 53.42±15.46 50.25±6.63 0.099~0.111 0.100 V35 42.74±15.46 39.06±5.66 0.042~0.057 0.047 V40 34.53±15.34 31.49±5.04 0.153~0.167 0.159 V45 28.54±15.12 26.29±4.92 0.925~0.935 0.925 V50 24.06±14.69 21.96±5.10 0.865~0.878 0.869 V55 20.36±13.85 18.00±5.26 0.866~0.879 0.869 V60 16.38±12.63 13.67±5.28 0.966~0.972 0.963
2.3 治疗效率
HT计划跳数(MUs)和治疗时间均大于VMAT计划,差异有统计学意义(P<0.05)(表4),表明VMAT治疗效率更高。
表4 两组治疗计划机器跳数与治疗时间比较(±s)

表4 两组治疗计划机器跳数与治疗时间比较(±s)
剂量学参数 MUs 治疗时间/s VMAT 786.82±94.15 187.59±2.38 HT 4934.36±426.25 353.19±30.55 F值 24.912 7.672 P值 <0.001 0.009
2.4 急性口腔黏膜炎发生率
两组不同级别的口腔黏膜发生率有统计学差异(P<0.05),VMAT组3级口腔黏膜炎发生率高,为63.6%;HT组2级口腔黏膜炎发生率高,为54.6%。表明HT计划可能会减少重度口腔黏膜炎的发生率(表5和图1)。
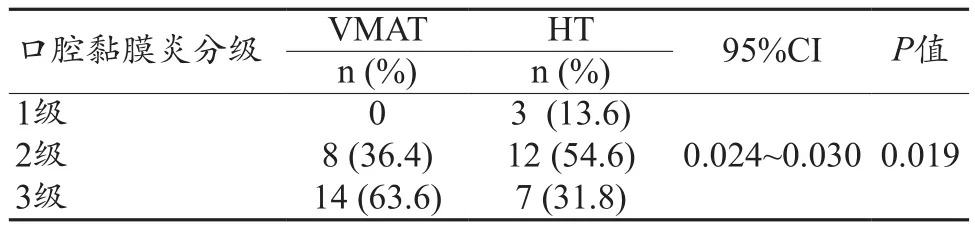
表5 两组放射性口腔黏膜炎发生率比较

图1 VMAT组和HT组口腔黏膜炎发生率比较
3 讨论
目前头颈部肿瘤放疗常用的两种放疗技术为VMAT和HT,HT在提高靶区剂量、减少正常器官受照射剂量方面更有优势,但VMAT治疗效率更高、放疗费用更少[5-7,10]。本研究选取了实施VMAT和HT的口咽癌患者各22例,两组的临床资料无统计学差异,将两组放疗计划的剂量学参数进行对比,结果显示VMAT和HT计划均能满足肿瘤靶区剂量分布要求,HT计划中靶区的D99%较大,CI更接近1(P<0.05),但VMAT计划的MUs及治疗时间明显低于HT组(P<0.05),和既往研究报道一致[6,11]。
放射性口腔黏膜炎是头颈部肿瘤患者最常见的放疗相关毒副反应,通常在放疗10~20 Gy时出现症状,常见的症状有口腔黏膜轻度红肿、口腔干燥、疼痛或灼热感[9,12]。头颈部肿瘤患者放疗期间同步应用表皮生长因子受体抑制剂或氟尿嘧啶类化疗药物,可以进一步提高放疗的疗效,但治疗过程中口腔黏膜炎的发生时间和程度可能会提前和增加[13-14]。研究报道,口腔卫生不良、化疗、口腔酸碱度(pH值)、吸烟、抗生素使用是导致放射性口腔黏膜炎的独立危险因素[15]。
放疗技术的进步可以对部分口腔黏膜进行更好的保护。Musha等[16]通过研究39例头颈肿瘤碳离子放疗患者的黏膜剂量反应关系,发现硬腭和舌面发生≥2级放射性黏膜炎的阈剂量(等效生物剂量)分别为43.0 Gy和54.3 Gy。蔡博宁等[17]通过分析80例进行调强放疗的局部晚期下咽及喉鳞癌患者的剂量学因素及急性口腔黏膜炎的关系,多因素分析显示口腔V30是发生≥2级放射性口腔黏膜炎的独立影响因素。Mazzola等[18]通过观察50例进行VMAT的口腔/口咽癌患者,发现≥2级放射性黏膜炎与口腔黏膜体积 Dmean≥ 50 Gy、V45>40%、V50>30%、V55>20% 等因素相关。Dean等[19]用立体剂量学和机器学习的方法制作出头颈部重度急性放射性口腔黏膜炎的NTCP模型,发现重度黏膜炎与接受中高剂量的口腔黏膜体积相关。郑斯明等[20]通过研究鼻咽癌调强放疗中口腔黏膜的保护方法,发现放射性口腔黏膜炎与口腔V40、V45、V50、V55和平均剂量明显相关。
本研究发现,HT计划中口腔体积的Dmin值更大,V35更低(P<0.05),Dmax、Dmean、V30、V40、V45、V50、V55、V60更小,V15、V20、V25更大,表明HT计划的口腔低剂量照射体积较大,而高剂量照射体积较小。有研究报道,选择VMAT或HT治疗的下咽及喉部鳞癌患者的放射性口腔黏膜炎发生率无统计学差异[21]。但本研究发现,VMAT组3级放射性口腔黏膜炎发生率高,为63.6%;HT组2级放射性口腔黏膜炎发生率高,为54.6%,HT计划能减少重度放射性口腔黏膜炎的发生率(P<0.05)。结合本研究的口腔剂量学结果,说明放射性口腔黏膜炎的发生可能与口腔中的高照射剂量体积,尤其是V35相关,结果和既往研究一致[16-20],但本研究并未做放射性口腔黏膜的相关因素分析,此结论还需要进一步临床试验验证。
综上所述,VMAT和HT计划均能满足口咽癌靶区剂量分布要求,HT计划有更高的适形度,口腔接受中高照射剂量体积更小,≥3级放射性口腔黏膜炎发生率更低,HT计划剂量学的优势有可能会转化为对口腔黏膜炎的保护;但VMAT的治疗时间更短、治疗效率更高。所以在实际临床工作中,可根据患者需求进行选择,对生活质量要求高,尤其是不能耐受严重口腔黏膜炎的患者,建议选择HT技术;对于不能耐受长时间治疗的患者,尤其是患有幽闭恐惧症的患者,可选择治疗时间更短的VMAT技术。本研究的不足之处在于,一是患者样本量较少,HT计划剂量学的优势是否可转化为对口腔黏膜炎的保护作用尚需大样本量证实;二是仅将两组患者靶区剂量学及临床实际发生的放射性口腔黏膜炎进行了对比,并未进行放射性口腔黏膜炎剂量学相关因素的分析。我们将以本研究结果为基础,进一步探寻口咽癌放疗过程中发生放射性口腔黏膜炎的影响因素,为头颈部肿瘤患者顺利进行放疗保驾护航。

