二氧化碳图及其在呼吸系统疾病中的应用及进展
耿茜 高怡 王译民 郑劲平
广州医科大学附属第一医院 广州呼吸健康研究院 国家呼吸系统疾病临床医学研究中心 呼吸疾病国家重点实验室510120
二氧化碳 (carbon dioxide,CO2)为人体新陈代谢的重要产物,使新陈代谢增加的任何刺激如发热、甲亢、创伤、败血症等均可导致额外的CO2生成,相反在镇静镇痛、体温过低等新陈代谢减少时可使CO2产生减少。代谢产生的CO2经组织换气进入血液循环,由血液运送至肺部,经气体交换由呼吸道排出体外,因此可以在人体的呼出气体中监测和分析CO2[1]。对CO2的监测不仅可反映机体的代谢状态,同时可反映出机体的呼吸及循环的功能状态。
根据呼出气CO2分压或浓度随呼出气时间以及呼出气容积变化趋势所绘制的图形被称为呼出气CO2图,从该技术可得出定性特征 (即CO2图的形状)以及定量特征 [即其测量的相关参数如呼吸频率、呼气末CO2(end-tidal carbon dioxide,ETCO2)、死腔参数、曲线斜率等]。这项技术最初被应用于麻醉,后来被用于重症监护,并逐渐扩展到其他临床环境如气管插管、心肺复苏、疾病筛查等[2-3]。1986年以来美国麻醉医学会将CO2监测确定为麻醉监测中的护理标准[4]。2010年美国心脏协会将CO2图的使用纳入高级心脏生命支持,以确认气管插管位置以及监测心肺复苏效果[5]。以上临床应用主要属于呼吸、循环及代谢监测范畴。近年来随着设备技术、计算机软件的进步以及应用研究的深入,CO2图测定设备越来越丰富,也衍生出一些新测量指标,扩大了临床应用的范围,不再局限于监测范畴,可作为类似一种肺功能检测技术应用于呼吸系统疾病。
本文首先介绍了呼出气CO2测量技术,包括主流式和旁流式测量技术;其次介绍了CO2图图形分类和呼吸过程不同阶段特征;然后介绍了CO2图测量指标;重点介绍了CO2图在肺部疾病中的应用进展;最后探讨了当前CO2图作为肺功能检查技术的优缺点。
1 呼出气CO2 测量技术
呼气中CO2的测量可以通过几种方法完成,包括质谱法、声光、拉曼光谱仪、红外线光谱分析法等,虽然这些方法的技术不同,但并不影响这些设备在临床环境中的适用性[6]。目前临床上较常用的为红外线光谱分析法,其原理为CO2在受到红外光谱照射时会在4.26μm 处产生一选择性的吸收峰,峰值大小反映了CO2的浓度或含量的多少。Dubois等[7]提出快速的红外线呼出气CO2分析技术。根据气体采样方法的不同,呼出气CO2监测仪主要分为主流式与旁流式分析技术[8]。
1.1 主流式测量技术 该技术通过与患者呼吸回路串联的管道适配器直接接触CO2传感器。优点在于该方法反应迅速,可立即测量气体,无样本气流损失,波形无延迟;前几代主流探头有明显的缺点,包括每次使用后传感器都需要消毒,以及传感器受热容易导致面部烫伤的风险。然而,随着技术的进展,产生了体积更小、重量更轻的适配器,可用于非插管患者。传感器的温度也降低,以最大限度地减少面部烫伤。
1.2 旁流式测量技术 在呼吸中,气体通过与患者呼吸回路并联的细长管道到达CO2传感器,然后对呼出气进行采样分析。其优点在于能方便应用于未插管患者,采样气体量小,测量敏感度高,反应快;缺点在于导致CO2波形会有轻微的延迟,其次管道可能会被水蒸气冷凝或分泌物堵塞。
2 CO2 图的分类及其阶段特征
CO2图是一种监测呼出气CO2水平的方法,通过检测呼出气CO2的浓度或分压,并分析其与呼出气时间或容积间的变化趋势,可分为时间CO2图和容积CO2图。其最早于1928年被Aitken和Clark-Kennedy[9]提出。
2.1 时间CO2图 时间CO2图反映呼出气CO2浓度或分压随时间变化的趋势。正常波形呈梯形,由呼吸周期的4个不同阶段组成。Ⅰ期为基线,代表呼气早期,呼出气为纯解剖死腔气体,不含CO2;Ⅱ期为升支,代表呼气中期,为解剖死腔气体与肺泡气体混合呼出部分,随呼气进程,肺泡气比例增加,呼出混合气CO2浓度迅速增加;Ⅲ期为平台期,几乎呈水平线,代表呼气晚期,呼出气为含高浓度CO2的纯肺泡气,平台末端CO2浓度或分压最高;Ⅳ期为降支,陡直下降,代表吸气过程开始,CO2浓度急剧下降为0[10]。见图1。

图1 时间CO2 图
2.2 容积CO2图 容积CO2图反映呼出气CO2浓度或分压随呼出气容积变化的趋势,以呼出气容积为横轴,以呼出气CO2分压或浓度为纵轴。同样可分为Ⅰ~Ⅳ期:Ⅰ期为水平基线,代表呼气早期呼出气为纯解剖死腔气体,这一阶段通过口腔、气管、支气管呼出的气体尚未参与气体交换的气体,因此CO2含量与周围空气含量相等,即浓度接近为0;Ⅱ期为升支,为拉直的S型,代表气道死腔与肺泡气体的混合部分,随呼气过程肺泡气体比例增加,因此呼出混合气CO2浓度也逐渐增加;Ⅲ期为肺泡平台期,斜率极小几乎呈水平线,代表呼出气为含高浓度CO2的纯肺泡气,因该期完全由肺泡气体构成,故包含了关于肺周边气体运输的信息,出现肺内通气不均时,病变区域比正常区域气体排出得更慢,导致Ⅲ期斜率增加;Ⅳ期为CO2浓度加速上升期,在部分受试者中可观察到,潮气呼吸中通常不存在或不明显,此期对应容积为闭合气量。对于波形的评估可以提供气体分布、死腔量等方面的重要信息,该分析的基本原理类似于由Fowler[11]开发的氮气冲洗方法,后来Fletcher等[12]对容积CO2图技术进行了详细的描述,它具有与其他气体冲洗曲线相同的形状,但相比其他气体冲洗曲线的优点是CO2为体内代谢产物并由肺部呼出,而不需要额外气体参与。见图2。
3 测量指标介绍
时间CO2图及容积CO2图在图形上看起来相似,两者也均可得到斜率、ETCO2浓度或分压等测量指标,其中容积CO2图只采集呼气相,无吸气相,且增加了容积信息。在容积CO2图的相关研究中,研究者们根据不同的理论及算法提出一系列的死腔参数如波尔死腔、阈值死腔、Fowler 死 腔、 Wolff 和 Brunner 死 腔 (pre-interface expirate,PIE),还衍生出其他相关参数如CO2呼出量、通气效率指数等[13],使其在临床中的应用比时间CO2图更丰富,亦有部分仪器可同时描绘出两图形。时间CO2图和容积CO2图的可测参数比较见表1。

图2 容积CO2 图
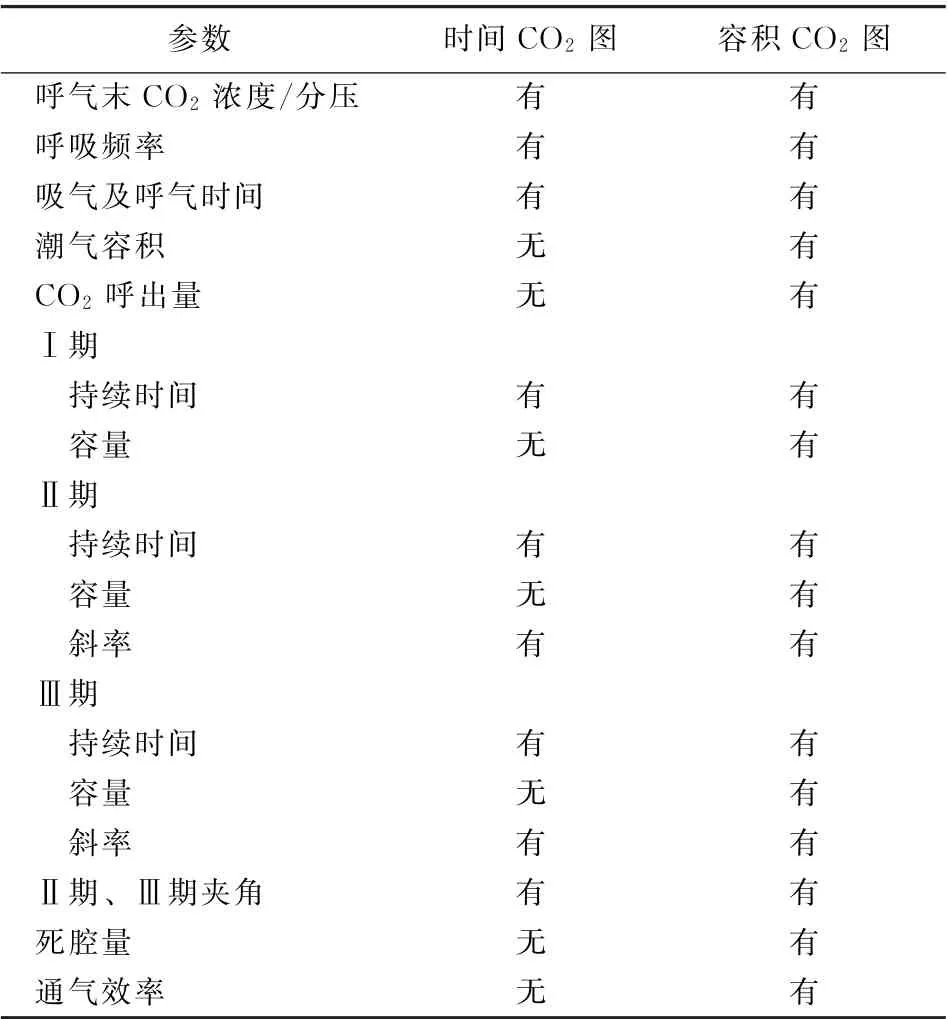
表1 时间CO2 图和容积CO 2 图的参数比较
4 CO2 图在呼吸系统疾病中的临床应用
4.1 COPD 及支气管哮喘 COPD 与哮喘是常见的呼吸系统慢性疾病,2种疾病都存在气流受限的临床特点,其诊断、疗效评估等需要常规肺功能测定技术。而临床中部分配合欠佳者使常规肺功能测定技术受到了限制。已知CO2图技术只需平静呼吸,不需要患者高度配合,且有研究证实气道阻塞和气体分布不均可以引起CO2图曲线波形的改变,因此通过对波形以及参数的评估可以提供有关气体分布、死腔、气道阻塞等方面的重要信息[14]。
1962年Kelsey等[15]描绘出正常人和阻塞性肺疾病呼出气CO2图的4种形状,证实了两者之间图形存在差异。在此研究基础上,各种试图量化这些图形的参数被提出。Krauss等[16]通过比较限制性肺疾病患者、阻塞性肺疾病患者及正常人的时间CO2图特征,发现与正常人相比,阻塞性肺疾病患者的CO2图Ⅱ期曲线上升较缓 [Ⅱ期斜率(S2)下降]、Ⅲ期曲线明显上升 [Ⅲ期斜率 (S3)升高],呈特殊的 “鲨鱼翅”形状,并且相关参数变化与第1秒用力呼气容积 (forced expiratory volume in the first second,FEV1)变化相关,提示时间CO2图可以用来区分阻塞性肺疾病患者与正常人。
除了时间CO2图的研究,将COPD、哮喘与正常人的容积CO2图对比发现,COPD、哮喘患者的曲线也表现为S3、Ⅱ期、Ⅲ期夹角 (Alpha S2S3)增大,S2 减小[17-23]。Qi等[18]还发现COPD 患者的容积CO2图参数S3/S2、呼出气最高CO2浓度25%~50%的容积 (V25-50)、PIE、波尔死腔也明显大于正常者,联合参数V25-50、S2、S3、波尔死腔和PIE 是区分COPD 患者和正常受试者有力的工具(特异度为94.9%,敏感度为88.3%)。以上研究提示CO2图可将COPD 患者与正常人区分,也可将哮喘患者与正常人区分。
Kars等[24]选用V25-50/吸气容积以及V25-75/吸气容积这2个参数将重度阻塞性肺气肿患者与健康对照组以及缓解期哮喘患者区分。同时V25-50/吸气容积也可将哮喘急性发作期和重度阻塞性肺气肿患者区分。作为这项研究的继续,Kars等[17]将波尔死腔纳入研究,发现当潮气量设为1 L时,发现波尔死腔/潮气量在相同程度气道阻塞的哮喘患者中减少而肺气肿患者中增多,这提示波尔死腔/潮气量似乎具有将哮喘患者与具有相同程度气道阻塞的肺气肿患者鉴别诊断的价值。CO2图还可用于判断COPD 患者的病情严重程度。Romero等[25]提出新参数包括肺泡不均匀性指数和通气效率指数,这两者与FEV1占预计值百分比呈线性相关,其中肺泡不均匀性指数与COPD 患者气流受限程度显著相关,且无潮气依赖性,敏感性和特异性都在80%以上,因此可选择肺泡不均匀性指数和通气效率指数作为评估COPD 患者肺功能损害程度的参数。Jarenbäck 等[26]使用参数肺呼出CO2效率 (efficiency index,EFFi),即已呼出CO2体积与理想均匀肺呼出CO2体积之比,研究发现按照慢性阻塞性肺疾病全球性倡仪 (Global Initiative for Chronic Obstructive Lung Disease,GOLD)分级,在所有GOLD3、GOLD4级的受试者中,EFFi低于健康受试者,且EFFi与DLCO 和氮冲洗(MBW-N2)指标及FEV1均有相关性。目前临床中DLCO 和MBW-N2常被用做FEV1的补充,提示疾病如何影响气体交换和通气不均匀性,而EFFi不仅可判断疾病严重程度,还可提示疾病如何影响CO2交换。
CO2图也可识别未控制哮喘及评估哮喘治疗效果。Cracco等[27]将哮喘患儿分为完全控制、部分控制及未控制三组,在吸入支气管扩张剂前后测量容积CO2图的S3改变率 (ΔS3),其中ΔS3= (舒张后S3-舒张前S3)/舒张前S3,研究发现未控制组哮喘ΔS3明显更大,这可能是由于周围肺单位不均匀通气增加所致。这提示该参数作为一种潜在的评估哮喘控制状态的表型生物标志物值得进一步评价。另有研究发现哮喘患者经内科治疗后CO2图参数S3、Alpha S2S3、阈值死腔改善均有统计学意义 (P<0.05)[23-28],且S3的改善与呼气峰值流量的改善相关[19]。
4.2 肺囊性纤维化 (cystic fibrosis,CF) CF 病变从小气道开始,向大气道发展,制定适当的治疗策略以阻止其支气管扩张和肺纤维化的进展是CF 患者管理中最重要的任务之一。在一项儿童和青少年CF 患者的研究中发现,CF患者的容积CO2图测得的S3、S3/S2以及肺清除指数与正常对照组相比明显升高,且S3、S3/S2与肺清除指数相关,推测其可用来检测小气道阻塞,并鉴别CF 患者与正常人[29]。Almeida-Junior等[30]研究显示在肺量计检查正常的CF患者中出现了容积CO2图的S3/S2改变,这提示结构性损害可在肺量计检查正常的情况下出现,而容积CO2图或可以比肺量计检查更早地描述CF的病理生理机制。
4.3 肺栓塞 (pulmonary embolism,PE) PE病死率高,其明确诊断不能建立在临床症状和体征的基础上。目前肺动脉CT 血管造影是确认或排除肺动脉内合并栓子的金标准。该项检查技术需要辐射,费用相对较高,临床应用有一定限制。依据PE 可导致通气灌注比例明显失调,气体交换功能受损,相关死腔量增加,考虑CO2图也可为PE筛查提供依据。
CO2图筛查PE的研究主要集中在测量S3、ETCO2与PaCO2之间的差值[31]以及生理死腔分数[32],研究发现血流再灌注导致PE患者的Ⅲ期曲线相对平坦。一项meta分析结果显示,结合CO2图中的参数ETCO2及肺泡死腔分数对肺栓塞诊断敏感度为80%,但特异度为49%,其中肺泡死腔分数= (PaCO2-ETCO2)/PaCO2[33]。Eriksson等[34]研究并定义了晚期死腔比率,晚期死腔比率=(PaCO2-ExpCO215%TLC)/PaCO2,其中ExpCO215%TLC为呼气达15%肺总量时呼出气CO2分压,与阻塞性肺疾病患者及正常人相比,PE患者晚期死腔比率升高,研究还发现晚期死腔比率>12%对PE 有良好的预测 (特异度为93%,敏感度为85%)。Verschuren等[35]选择了D-二聚体阳性且疑似PE 的患者进行CO2图检测,结果表明从CO2图获得的参数晚期死腔比率对PE 的诊断价值高于PaCO2与ETCO2差值。
Fabius 等[36]提 出 了 新 的 参 数 Cap NoPE, 其 中Cap NoPE=CO2呼出量×S3/呼吸频率,初步研究结果表明该值在PE 中显著降低,但其诊断PE 的敏感度为64.7%,特异度为59.9%,此参数筛查价值有限。除了可辅助筛查PE,亦有研究发现CO2图可用于PE患者的溶栓过程,其通过监测死腔的变化来评估溶栓疗效[37]。
4.4 限制性肺疾病 Krauss等[16]研究发现限制性肺疾病患者的时间CO2图与正常受试者类似,考虑因为限制性肺疾病患者中呼气最早部分的流量基本正常,随后的呼气流量会因肺容积的减小而逐渐降低,这可导致限制性肺疾病患者的FEV1减小,但其终末支气管通畅,肺泡均匀排空,不会导致曲线斜率的明显变化,故该研究认为时间CO2图在限制性肺疾病患者与正常者的鉴别中应用价值有限。但赵明华等[38]对比了COPD、哮喘及间质性肺病3种疾病的容积CO2图特征,发现除了COPD、哮喘患者有S3的升高,间质性肺疾病患者S3也升高,且与病情的严重程度相关。另一项对特发性肺纤维化患者容积CO2图的研究显示,特发性肺纤维化组与正常组相比S2 基本无差异,S3却明显增大,考虑由于纤维化和肺泡隔的增厚,使肺组织弹性回缩力增强,残存肺泡内的CO2被迅速呼出,导致S3明显增高[39]。这与Krauss等[16]的研究不符,但关于间质性肺病的CO2图研究相对较少,对此需要更多临床研究进一步验证。
4.5 其他呼吸系统疾病 Veronez等[40]研究了非囊性纤维性支气管扩张症患者、COPD 患者及正常人的容积CO2图特征,结果显示非囊性纤维性支气管扩张症患者的斜率指标与COPD 患者趋势类似,表现为S2比正常对照组下降,S3升高。对儿童阻塞性睡眠呼吸暂停综合征的研究发现,夜间ETCO2监测有助于识别阻塞性睡眠呼吸暂停综合征及其合并症风险高的儿童,同时ETCO2水平随着腺扁桃体切除术而改善[41]。汇总CO2图在部分疾病中的应用价值见表2。
5 呼出气CO2 图应用的优点与不足
目前国内呼出气CO2图尤其是容积CO2图对哮喘、COPD 等疾病的诊断、病情评估等多处于临床研究阶段,其优点及不足归纳见表3。
综上所述,目前对呼出气CO2图认识逐渐加深,结合先进设备的应用以及新指标的研究,CO2图尤其是容积CO2图联合其他检查可为肺部疾病的诊断、鉴别、治疗效果评估等方面提供参考。该检查患者易配合,可在一些未能配合肺量计检查的患者以及儿童、年老者中使用。目前国内外多只进行了横断面的CO2图检查研究,而支气管激发或舒张药物前后不同时间点的CO2图比较或许能更多提供关于疾病生理变化的信息。同时,容积CO2图还可计算死腔,是一种基于生理学概念很有前途的工具,未来我们可进一步将CO2图检查规范化,如建立CO2图标准化的操作流程及质控要求,研究图形及指标的可重复性,计算相关指标的正常参考值范围及预计值方程,使其在临床应用中的价值得到更进一步发展。
利益冲突所有作者均声明不存在利益冲突

表2 CO2 图在部分疾病中的应用价值

表3 呼出气CO 2 检查的优点与不足

