甲状腺功能与2型糖尿病肾病患者临床分期的关联性研究
李汉秋 冯奕习 陈见辉 叶永龙
[摘要]目的探討甲状腺功能与2型糖尿病肾病患者临床分期的关联性。方法本研究为回顾性病例对照研究设计,选取2021年1—2月在东莞市中医院内分泌科和体检科就诊的患者作为研究对象。从内分泌科选择25例单纯糖尿病患者(单纯糖尿病组)和50例糖尿病肾病患者(微量白蛋白尿组和大量白蛋白尿组,每组各25例);从体检科选择与糖尿病患者的性别和年龄相匹配的25例健康志愿者作为对照组。测量研究对象的身高、体重,并收集研究对象的血肌酐、随机微量白蛋白、24 h 微量白蛋白、尿肌酐、胱抑素 C、促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、计算尿白蛋白肌酐比(UACR)、尿清蛋白排泄率(UAER)、估算的肾小球滤过率(eGFR)。结果与单纯糖尿病组相比,糖尿病肾病组 TSH 水平更高, FT3水平更低(均 P <0.05)。Spearman 相关分析显示在糖尿病肾病组, TSH 与血清肌酐、尿肌酐、胱抑素 C、UACR 和 UAER 呈正相关(均 P <0.05),与 eGFR 呈负相关( P <0.001); FT3和 FT4与血肌酐、UACR 和 eGFR 均呈正相关(均 P <0.05),差异有统计学意义。结论在糖尿病肾病组中可观察到高水平的 TSH 和低水平的 FT3。未来需要前瞻性研究来证实亚临床甲状腺功能减退症与糖尿病肾病之间的关联。
[关键词]糖尿病肾病;促甲状腺激素;病例对照研究;估算的肾小球滤过率
[中图分类号] R587 [文献标识码] A [文章编号]2095-0616(2021)23-0151-05
A study of the correlation between thyroid function and clinical staging of the patients with type 2 diabetic nephropathy
LI Hanqiu FENG Yixi CHEN Jianhui YE Yonglong
Department of Clinical Laboratory, Dongguan Traditional Chinese Medicine Hospital, Guangdong, Dongguan 523000, China
[Abstract] Objective To investigate the correlation between thyroid function and clinical staging of the patients with type II diabetic nephropathy (DN). Methods This study was designed as a retrospective case-control study. The patients who were treated at Department of Endocrinology and Department of Health Checkup of Dongguan Traditional Chinese Medicine Hospital from January 2021 to February 2021 were selected as the subjects of research.25 patients with simple diabetes mellitus (the SDM group) and 50 patients with DN (the microalbumin uria group and the massive albuminuria group, each with 25 patients) were selected from Department of Endocrinology.25 healthy volunteers matched with the patients with DM in gender and age were selected from Department of Health Checkup as the control group. The height and weight of the subjects were measured, and their serum creatinine, random microalbumin, 24-h microalbumin, urine creatinine, cystatin C, thyroid stimulating hormone (TSH), free triiodothyronine (FT3), free thyroxine (FT4) were collected, and urine albumin-to- creatinine ratio (UACR), urinary albumin excretion rate (UAER) and estimated glomerular filtration rate (eGFR) were calculated. Results Compared with the SDM group, the DN groups had higher TSH levels and lower FT3 levels (both, P <0.05). Spearman correlation analysis showed that in the DN groups TSH was positively correlated with serum creatinine, urine creatinine, cystatin C, UACR and UAER (both, P <0.05) and negatively correlated with eGFR (P <0.001); FT3 and FT4 were positively correlated with serum creatinine, UCAR and eGFR (both, P <0.05), and the differences were statistically significant. Conclusion High level TSH and low level FT3 can be seen in the DN groups. In the future, prospective studies will be needed to confirm the correlation between subclinical hypothyroidism and DN.
[Key words] Diabetic nephropathy; Thyroid stimulating hormone; Case-control study; Estimated glomerular filtration rate
糖尿病肾病是终末期肾病的主要原因[1]。以前认为肾脏受累通常发生在糖尿病发病10年后,但最近的研究表明,早在糖尿病发病初期已观察到肾损伤,肾小管间质损伤在早期糖尿病肾病的发病机制中起重要作用[2]。甲状腺激素对于新陈代谢和能量稳态至关重要,并参与胰岛素作用和葡萄糖调节。早前的研究表明,糖尿病患者的甲状腺疾病患病率高于非糖尿病患者,且在2型糖尿病(type 2 diabetic mellitus,T2DM)患者中观察到明显的甲状腺功能减退症[3],高水平促甲状腺激素(thyroid- stimulating hormone, TSH)和低水平的游离三碘甲状腺原氨酸(free triiodothyronine, FT3)与较高的慢性肾病风险有关[4]。为明确 TSH、FT3与糖尿病肾病的关系及临床分期相关性,东莞市中医院对糖尿病患者检测了甲状腺的生物标志物,现报道如下。
1资料与方法
1.1一般资料
本研究在东莞市中医医院进行,根据《中国2型糖尿病防治指南(2017年版)》[5]的标准,纳入2021年1—2月在东莞市中医院内分泌科就诊的糖尿病患者,病例组纳入标准:①具有典型糖尿病症状(烦渴多饮、多尿、多食、不明原因的体重下降)且随机静脉血浆葡萄糖≥11.1 mmol/L;②空腹静脉血浆葡萄糖≥7.0 mmol/L;③ OGTT 葡萄糖负荷后2 h 血浆葡萄糖≥11.1 mmol/L 的糖尿病患者。其中25例尿白蛋白肌酐比(urinary albumin creatinine ratio,UACR <30 mg/g)定义为单纯糖尿病组(尿白蛋白正常),25例微量白蛋白尿组(UACR ≥30 mg/g)和25例大量白蛋白尿组(UACR >300 mg/g),微量白蛋白尿亚组和大量白蛋白尿亚组的归类为糖尿病肾病组。单纯糖尿病患者平均年龄(65.72±8.61)岁,其中男14例,女11例;微量白蛋白尿患者平均年齡(65.08±9.54)岁,其中男18例,女7例;大量白蛋白尿患者平均年龄(66.00±8.64)岁,其中男14例,女11例。从体检科选择与糖尿病患者的性别和年龄相匹配的25例健康志愿者作为对照组。对照组纳入标准:到我院进行健康体检,经 OGTT 试验排除糖尿病、无其他慢性肾病的健康志愿者。对照组的平均年龄(66.44±7.19)岁,其中男12例,女13例。
排除标准:糖尿病肾病除外的急慢性肾病、肾功能不全、急性感染、手术等应激反应人员。
1.2方法
晨起空腹采血5 ml,离心后检测研究对象的血肌酐、胱抑素 C、TSH、FT3和游离甲状腺素(FT4)。留取晨尿和24 h 尿,检测尿液肌酐、微量白蛋白和24 h 微量白蛋白,根据检测结果计算尿清蛋白排泄率(urinary albumin excretion rate,UAER)、UACR 以及预估肾小球滤过率(estimated glomerular filtrationrate,eGFR),计算公式如下:eGFR=175×血肌酐-1.234×年龄-0.179(女性×0.79)。血肌酐和尿肌酐均采用肌氨酸氧化酶法,胱抑素 C 采用胶乳免疫比浊法微量白蛋白采用免疫投射比浊法进行检测,仪器均为贝克曼库尔特公司的全自动生化分析仪 AU5800; TSH、FT3和 FT4均采用化学发光法进行检测,仪器均为深圳市新产业生物医学工程股份有限公司的全自动化学发光免疫分析仪 MAGNUM X8。
1.3统计学分析
使用统计学软件 SPSS 19.0进行统计分析。对4个亚组(对照组、单纯糖尿病组、糖尿病肾病的微量白蛋白尿组和大量白蛋白尿组)连续型数据变量,使用 F 检验检测数据的方差齐性,若 P >0.10,则认为数据方差齐,使用 ONEWAY-ANOVA 方法进行统计分析,计算 F 值和 P 值,再使用 SNK 法对两两数据进行比较,数据用(x ±s)表示。对于方差不齐的数据,则使用非参数 Kruskal Wallis H 检验进行分析,数据用 M ( P25,P75)表示。对分类变量,使用χ2检验进行分析比较。用 Spearman 相关分析检测糖尿病肾病相关指标与甲状腺功能指标的相关性。 P <0.05为差异有统计学意义。
2结果
2.1糖尿病亚组与对照组的临床特征与实验室结果比较
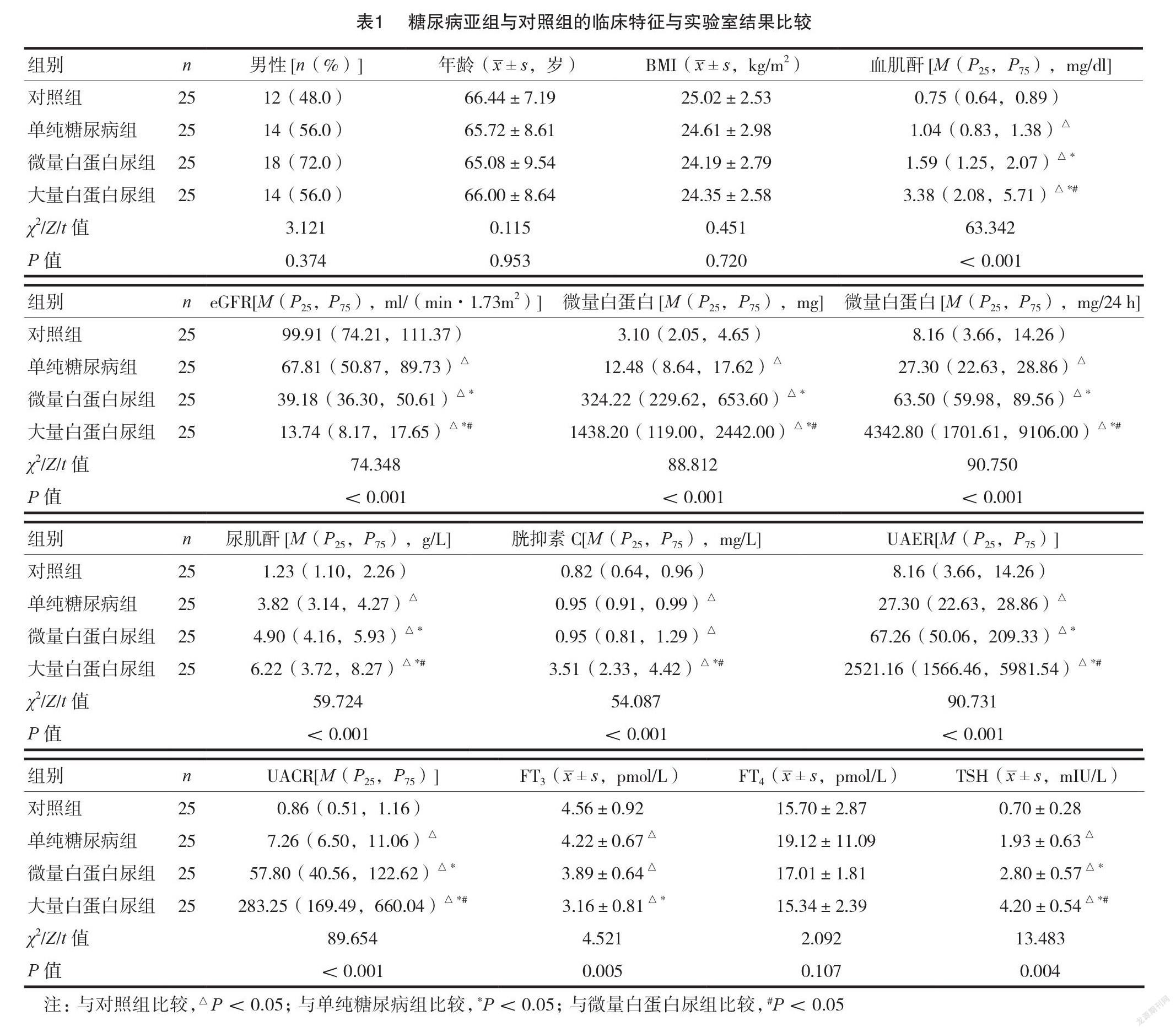
对照组与单纯糖尿病组、微量白蛋白尿组和大量白蛋白尿组的性别、年龄比较,差异无统计学意义(均 P >0.05)。单纯糖尿病组、微量白蛋白尿组和大量白蛋白尿组的血肌酐、微量白蛋白、UACR、 UAER、TSH 均显著高于对照组,而 eGFR 和 FT3则显著低于对照组,差异有统计学意义(均P <0.05)。微量白蛋白尿组和大量白蛋白尿组的血肌酐、微量白蛋白、UACR、UAER、TSH 均显著高于单纯糖尿病组,而 eGFR 则显著低于单纯糖尿病组,大量白蛋白尿组的 FT3显著低于单纯糖尿病组,差异有统计学意义(均 P <0.05),大量白蛋白尿组的血肌酐、微量白蛋白、UACR、UAER、TSH 均显著高于微量白蛋白尿组,而 eGFR 和 FT3则显著低于微量白蛋白尿组,差异有统计学意义(均 P <0.05),见表1。
2.2糖尿病亚组甲功与肾功生物标志物的比较
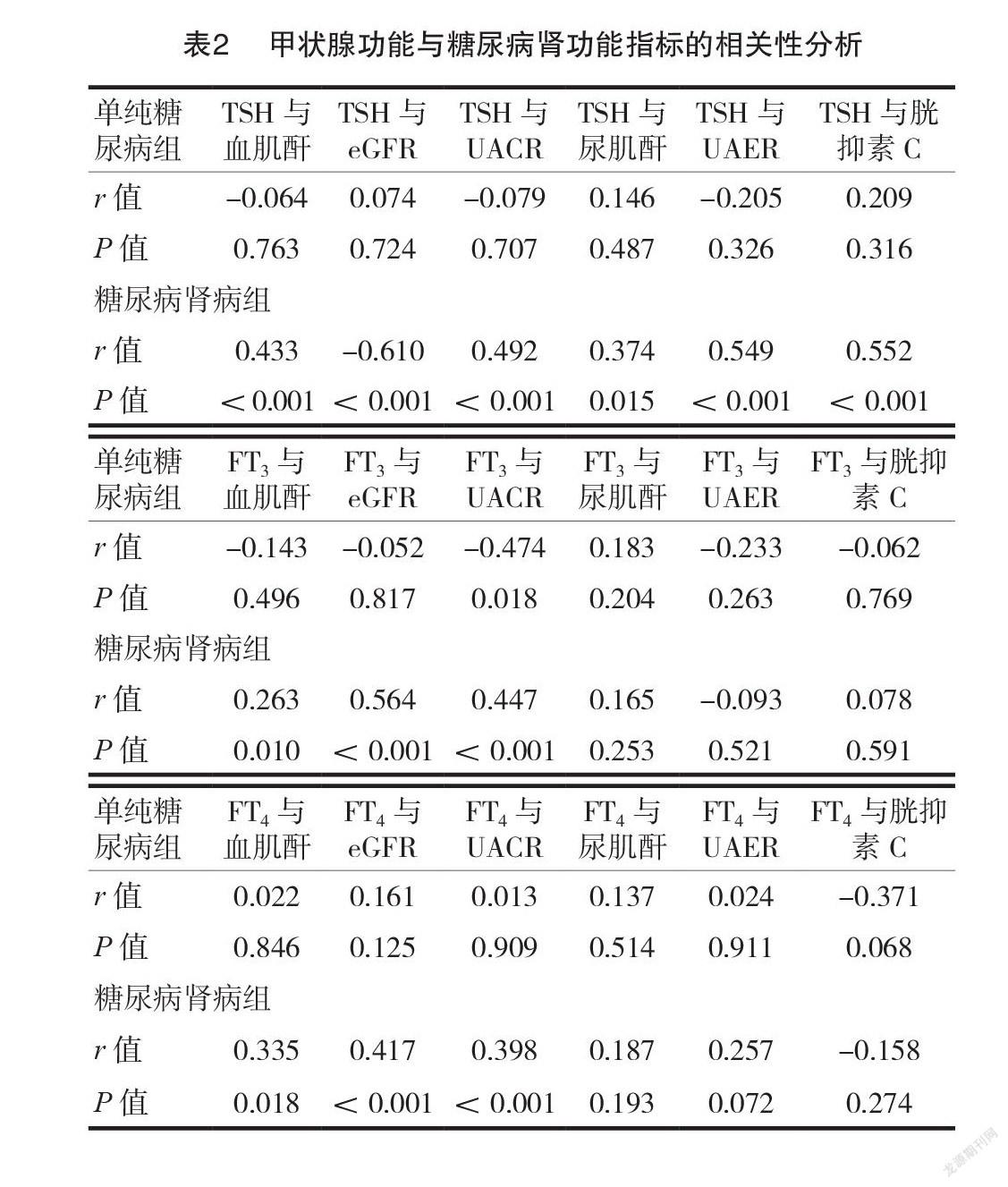
将微量白蛋白尿亚组和大量白蛋白尿亚组合并为糖尿病肾病组,与单纯糖尿病组的数据进行分析,结果显示,单纯糖尿病组的 TSH、FT4与血肌酐、尿肌酐、eGFR、UACR 和 UAER 无明显相关性,FT3与血肌酐、尿肌酐、eGFR 和 UAER 无明显相关性,但FT3与 UACR 呈负相关(P=0.018)。在糖尿病肾病组, TSH 与血清肌酐、尿肌酐、胱抑素 C、UACR 和UAER 呈正相关(均 P <0.05),与 eGFR 呈负相关( P <0.001);FT3和 FT4与血肌酐、UACR 和 eGFR 均呈正相关(均 P <0.05),差异有统计学意义,见表2。
3讨论
内分泌、代谢性疾病的发病潜在机制历来是科研工作者聚焦的热点之一。目前中国成人2型糖尿病的患病率呈现加速上升趋势,其合并症的发病率和病死率随之增加,预估的糖尿病肾病患病率正从15%上升至25%[6]。由于糖尿病肾病是目前已知的肾功能衰竭的主要原因之一,而甲状腺激素是影响机体代谢的重要因素之一,因此甲状腺功能障碍与糖尿病以及糖尿病肾病之间的关联是内分泌临床医生关注的热点。甲状腺激素参与调节肾血流动力学和肾小球滤过,并通过对心排血量、肾血管功能和肾素-血管紧张素-醛固酮系统的影响血肌酐水平和肾小球滤过率(glomerularfiltration rate,GFR)[7]。甲状腺激素主要通过增加 Na+-k+-/ATP 酶活性和肾小管钾渗透性来影响近曲小管的钠离子重吸收[8]。另一方面,慢性肾脏疾病通过下丘脑-垂体-甲状腺轴和外周代谢影响甲状腺激素的合成[7]。上述的双重反馈调节显示出甲状腺激素与慢性肾病之间存在复杂的相互作用。循证医学证据表明,慢性肾病患者普遍存在甲状腺功能障碍,包括亚临床甲状腺功能减退症(subclinical hypothyroidism, SCH)和低 FT3綜合征[8-9]。
已有较多文献报道了甲状腺功能障碍与肾脏疾病患病的关联性,如韩国的一项大型前瞻性研究表明,正常至低水平的 FT3和正常至高水平的 TSH 均可增加慢性肾脏疾病发病风险[10]。已有研究发现 TSH 与 eGFR 呈负相关[11]。此外,甲状腺功能障碍的发病情况在糖尿病患者中较为常见,如印度的研究显示,14.1%的糖尿病患者存在亚临床甲状腺功能减退症[12]。荟萃分析结果发现了糖尿病患者的亚临床甲状腺功能减退症与慢性肾病之间存在显著相关性,亚临床甲状腺功能减退症患者慢性肾脏病的患病风险比无合并糖尿病肾病的患者高出0.8倍,且在正常 TSH 范围内,TSH ≥3.0μIU/ml 患者糖尿病肾病的患病率显著升高(P=0.027)。随着 TSH 水平增加,糖尿病肾病的患病风险增加,呈现剂量反应关系(TSH 每增加1 mIU/L,糖尿病肾病的患病风险增加1.09倍)[13]。徐州医科大学的研究结果显示,SCH 与2型糖尿病患者的 UACR 升高有关[14]。更进一步的研究结果显示,糖尿病肾病患者的 TSH 与 UACR 及血肌酐水平呈正相关,TSH 与 eGFR 呈负相关[15]。此与本研究的结果一致,本研究结果显示,糖尿病患者的 TSH 水平显著高于对照组,而 FT3低于对照组,进一步的亚组分析结果显示,糖尿病肾病组的 TSH 水平高于单纯糖尿病组, FT3的结果则正好相反, FT3的水平在大量白蛋白尿组为最低。
本研究仅对比了单纯糖尿病与糖尿病肾病组及其与甲状腺激素水平的相关性,未能详细分析 SCH 与糖尿病肾病临床分期的相关性,此为本研究的局限之处。
综上所述,糖尿病患者体内 TSH 水平高于健康对照组, FT3水平低于对照组,且糖尿病肾病患者的 TSH 与血肌酐、eGFR 和尿白蛋白肌酐比呈现显著相关性,后续需前瞻性队列研究来证实 TSH 及 FT3水平与肾功能是否存在剂量反应关系,为提供糖尿病肾病合并甲状腺功能异常性疾病的诊治提供实验室依据。
[参考文献]
[1]蒋东波,张小燕.糖尿病肾病患者肾脏活检组织中 NLRP3炎症小体表达水平与肾损害的关系[J].热带医学杂志,2021,21(1):99-102,126.
[2]宗书,张明.尿肾功能放射免疫检测在糖尿病肾病早期诊断中的应用价值分析[J].临床肾脏病杂志,2021,21(5):381-385.
[3]薛磊,庞妩燕,韩家凯,等.2型糖尿病合并亚临床甲状腺功能减退症患者血清 nesfatin-1水平变化及其与糖代谢指标的相关性[J].中国老年学杂志,2021,41(10):2042-2045.
[4]侯俊杰,马艳庆,李丰果.2型糖尿病合并亚临床甲状腺功能减退症患者糖脂代谢、胰岛素抵抗情况及其与甲状腺激素水平的相关性[J].中国实用医刊,2021,48(5):4-38.
[5]中国2型糖尿病防治指南(2017年版)[J].中国实用内科杂志,2018,38(4):292-344.
[6]Ma N,Xu N,Yin D,et al.Relationship between plasma total homocysteine and the severity of renal function in Chinese patients with type 2 diabetes mellitus aged ≥75years[J].Medicine (Baltimore),2020,99(27): e20737-e20737.
[7]Rhee CM.Thyroid disease in end-stage renal disease[J].CurrOpin Nephrol Hypertens,2019,28(6):621-630.
[8]Li J,Wu X, Luo M, et al.Association of Serum Thyroid Hormones with the Risk and Severity of Chronic Kidney Disease Among 3563 Chinese Adults[J].Med Sci Monit,2020,26(6):e922910-e922910.
[9]Wang X,Zhao X,Huang X.Association of Subclinical Thyroid Dysfunction with Chronic Kidney Disease: A Systematic Review and Meta-analysis[J].Endocr Res,2020,45(1):41-49.
[10]Peters J,Roumeliotis S,Mertens PR,et al.Thyroid hormone status in patients with impaired kidney function[J].Int Urol Nephrol,2021,3:8.
[11]Wang K,Xie K,Gu L,et al.Association of Thyroid Function With the Estimated Glomerular Filtration Rate in a Large Chinese Euthyroid Population[j].Kidney Blood Press Res,2018,43(4):1075-1083.
[12]Yadav A,Yadav GAM,Narsingrao KK,et al.Prevalenceof thyroid disorders among patients with diabetes in rural South India[J].Diabetes MetabSyndr,2021,15(3):885-889.
[ 1 3 ] Zhou JB,Li HB,Zhu XR,et al.Subclinicalhypothyroidism and the risk of chronic kidney disease in T2D subjects: A case-control and dose-response analysis[J].Medicine (Baltimore),2017,96(15):e6519.
[14]Xie J,Wang X,Zhang Y,et al.The longitudinal effect of subclinical hypothyroidism on urine microalbumin-to-urine creatinine ratio in patients with type 2 diabetes mellitus[J].BMC EndocrDisord,2019,19(1):84-84.
[15]Zhao W,Li X,Liu X,et al.Thyroid Function in Patients with Type 2 Diabetes Mellitus and Diabetic Nephropathy: A Single Center Study[J].J Thyroid Res,2018,2018:9507 028-9507 028.
(收稿日期:2021-06-11)

