吴凡伟基于“六经辨证为纲,顾护胃气为本”运用“截断法”治疗脓毒症经验
吴宇焕,张舒婷,2,张 宇,邓 熙,吴凡伟
(1.广州中医药大学附属宝安中医院/深圳市宝安区中医院,广东 深圳 518133;2.广州中医药大学研究生院,广东 广州 510405)
脓毒症(sepsis)是指因感染引起的宿主反应失调导致的危及生命的器官功能障碍[1],甚则可导致循环衰竭和/或多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)。全球每年脓毒症的患病人数近2 000万,且病死率超过1/4[2],所以仍需寻找更多、更有效的方法。脓毒症患者大多病情复杂且多变,后期多进展为多系统、器官功能衰竭,而中医学强调整体观念,尤重既病防变,故在常规西医治疗基础上加用中医药治疗,常能有意想不到的佳效[3-4]。
吴凡伟(以下简称“吴师”)系广州中医药大学教授,深圳市宝安中医院(集团)流派工作室主任,河南名医陈其昌学术流派第六代传人,广东省中医药学会急诊专业委员会副主任委员,先后师承全国名老中医钟明远、姚梅龄教授,尤擅长使用中医药治疗各种急危重症、疑难杂病,对脓毒症的辨证论治造诣较深。吴师认为中医治疗脓毒症当以六经辨证为纲,顾护胃气为本,使用分层截断法。笔者有幸师从吴师,现就吴师治疗脓毒症临床经验予以总结,以供同行参考。
1 脓毒症的病因病机
脓毒症在中医学并无相对应的病名,但根据其证候和病机特点,当属中医学“伤寒”“外感热病”“温病”“厥病”等范畴。对于脓毒症病因病机的认识,近现代医家提出了多种观点,其中刘清泉的观点尤具代表性。刘清泉[5]认为,脓毒症患者因“正气虚于一时,邪气暴盛而突发”,热毒、瘀血、痰浊瘀滞络脉,以致脏腑气血功能失调。吴师认为,脓毒症的病机,乃因外感六淫邪气,正气不足,邪气逐渐入里化热,热毒炽盛,气阴耗损,进而毒邪内蕴,内陷三阴,令各脏腑功能受损,甚则阳亡阴竭;其病机特点为本虚标实。
2 六经辨证为纲,顾护胃气为本
第三版脓毒症及脓毒症休克国际共识定义(Sepsis 3.0)强调了感染系脓毒症最初诱因,机体自身免疫功能障碍是其重要发病机制[1]。六经传变则首载于《伤寒论》,仲景责之于阴阳的虚实盛衰,乃机体的正气(阳气及阴气)与邪气作斗争的过程,类似于机体的自身免疫。六经传变的过程可概括为外感邪气,从太阳传至阳明、少阳,邪胜正却,由表入里,继而传至三阴,正气逐步衰退,类似于脓毒症从局部感染逐渐发展多器官功能障碍,再进展至脓毒症休克、MODS,因此脓毒症的发病机制与六经传变实有异曲同工之妙。此外,《伤寒论》270条言:“伤寒三日,三阳为尽,三阴当受邪。其人反能食而不呕,此为三阴不受邪也”[6],提出胃气的盛衰与六经传变密切相关。脾胃为后天之本,胃气强弱常常决定脓毒症患者的预后,正如《医门法律》所强调:“胃气强,则五脏俱盛;胃气弱,则五脏俱衰”[7]。因此吴师认为,临证辨治脓毒症当以六经辨证为纲,顾护胃气为本。
2.1 脓毒症之太阳病 脓毒症早期局灶性感染以呼吸系统疾病多见[8],以急性发热为主要表现,同时伴有恶寒、头痛、咳嗽等症状,实乃太阳病表证的表现,如太阳证提纲证所述,“脉浮,头项强痛而恶寒”[6]。太阳为六经之首、六经藩篱,外感伤寒邪气,首犯太阳,邪气虽盛,阳气亦旺盛,奋起抗争,治疗当以开郁太阳,临证选用桂枝汤、麻黄汤、桂枝麻黄各半汤、葛根汤等,使邪从表出。若素体不足或误治,太阳经气不利,则易出现太阳变证、兼证,类似于感染已累及支气管或双肺,表现出咳喘、胸闷等症状,此时应清宣肺热与化痰平喘共举,临证选用大小青龙汤、麻杏甘石汤、桂枝加厚朴杏子汤或厚朴七物汤加减。若邪热进一步入里,阳气受遏,水蓄下焦,出现“随经”之变,表现为小便不利、烦渴、壮热、肢厥、目眩等症状,则予五苓散、真武汤、茯苓四逆汤加减,治以温阳利水。
2.2 脓毒症之阳明病 脓毒症早期患者常伴腹胀、腹痛、便秘等消化系统症状,系感染致胃肠功能紊乱,乃病变传至阳明的表现。“胃家实”[6]指热结阳明、腑气不通,应急则治其标,可根据腑实证之轻重,分别予承气汤类方以泻热通便、急下存阴,使邪有下泄之路,也可减轻肠道炎症反应。与此同时,部分脓毒症患者也可出现阳明经证,以“身热、汗自出,不恶寒、反恶热”[6]为突出表现,盖阳明主燥、热盛于里之故,当选用白虎汤以清解阳明大热;倘若里热太盛,以致胃肠津液耗损、阳气不足,出现口干、大渴,则选用白虎加人参汤,兼顾清热、生津。
2.3 脓毒症之少阳病 脓毒症中期,逐渐出现多器官功能受损,神经—内分泌—免疫网络调节异常,临床症状繁杂多样。如《伤寒论》96条所载:“往来寒热,胸胁苦满,嘿嘿不欲饮食,心烦喜呕,或胸中烦而不呕,或渴,或腹中痛,或胁下痞硬,或心下悸、小便不利,或不渴、身有微热,或咳者”[6],此乃邪气未清,正气渐弱,病邪进入半表半里之少阳病阶段。治疗当施以和解之法,从枢外解,选用小柴胡汤加减;若兼有表证,伴发热、微恶寒,用柴胡桂枝汤以兼治太阳;若兼有阳明腑实证,当以和解兼通腑,主用大柴胡汤。同时,少阳为六经之枢纽,为正邪相争的关键阶段,而胃气的强弱与脓毒症的传变密切相关,故治疗中当固护脾胃、以滋化源,常用人参、大枣、生姜、甘草之属。
2.4 脓毒症之太阴病 脓毒症中期患者也常出现恶心呕吐、胃潴留、泄泻、腹痛等症状,如太阴证提纲证所述,“腹满而吐,食不下,自利益甚,时腹自痛”[6]。此乃邪气过盛,正气衰退,邪气由少阳传至太阴,胃肠功能障碍进一步加重的表现。此时,脾胃虚寒,脾阳不升,浊阴不降,断不能施予攻伐,当温中健脾,选用四逆汤、理中汤类方;若同时伴有腐秽凝滞胃肠,出现“大实痛”[6],则当以温脾导滞、缓急止痛,宜用桂枝加芍药汤、桂枝加大黄汤、大黄附子细辛汤等加减,若“腐秽当去”[6],脾阳方得以恢复。此外,患者因消化道蠕动减弱、肠麻痹,会出现纳差及胃肠吸收障碍,汤药宜浓煎后由鼻饲管少量频频注入,稍后可鼻饲少许热稀粥水以助胃气。
2.5 脓毒症之少阴病 脓毒症后期也常合并低血压、意识水平下降等脓毒性休克的临床表现,此乃正气虚衰不能御邪,邪气尤盛,病邪继而传至少阴,以“脉微细,但欲寐”[6]为表现。或本身正气衰微,邪气由太阳直陷少阴,所谓“实则太阳,虚则少阴”[6]也,常见于部分高龄或有基础器官功能障碍的患者,起病即为脓毒症休克。《伤寒论》中载少阴不治及死证者六条,此时肾阳衰微,阴寒内盛,治宜四逆汤扶阳破阴;若阴盛格阳,以致虚阳外越,出现休克合并虚热,则当回阳通脉,施以甘草干姜汤、通脉四逆汤、独参汤;若邪气始入少阴,兼有太阳表证,当温阳解表,宜选用麻黄细辛附子汤。同时应注意,脓毒症休克患者胃气进一步衰弱,此时遣方需酌情加用人参、茯苓、白术、大枣等中药以培补胃气,方能多一分生机。
2.6 脓毒症之厥阴病 到了脓毒症终末期,正气殆,邪气盛,邪气由太阴至厥阴,亦可从三阳内陷而至,此时脓毒症患者已进展至MODS,病情复杂且凶险。“凡厥者,阴阳气不相顺接,便为厥”[6]。厥阴为病,病证多为阴阳错杂、寒热混淆,脏腑功能受损,甚者出现胃气衰败之“除中”[6]。如若阴盛阳衰,发为“手足逆冷”[6]之寒厥,当以四逆汤类方回阳救逆;热盛阳郁,发为热厥,则用白虎汤、承气汤,以辛凉清热、攻逐邪滞。《伤寒论》厥阴证中死候达九条,此乃存亡危急之时,应不拘于仲景之方药,宜内外兼治,同时施予针刺、艾灸、中药敷贴,亦可选用中成药针剂,如生脉注射液、参附注射液等一切可回阳救逆之法。若阳气复生,胃气尚在,病当得愈;若邪盛阳亡,则命不久矣。
综上,吴师认为六经传变可以很好地解释脓毒症的发病过程,但需注意由于影响因素较多,如胃气的强弱、治疗是否得当等,同时脓毒症患者的传变情况也常常不循常规,或“越经传”“表里传”,或“直中”“并病”“合病”[6]等,临证当“观其脉症,知犯何逆,随症治之”[6],同时应时刻谨记顾护胃气为本。(见图1)
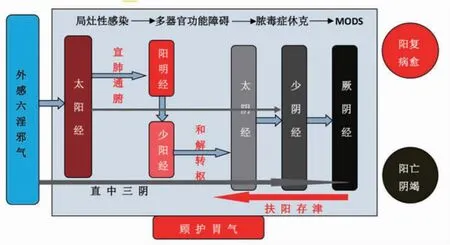
图1 脓毒症的六经传变与截断法
3 运用“截断法”治疗脓毒症
中国急诊医学专家提出“预防与阻断”脓毒症的概念[9],这与张仲景“治未病”思想不谋而合。姜春华[10]曾提出了“截断扭转”治疗急性病的方法,吴师在此基础上探讨并提出了“分层截断法”治疗脓毒症的新模式。吴师认为,脓毒症有3个重要的转折点,当根据其发病阶段,分层截断扭转,针药结合。发病之初,采取果断措施,直捣病巢,宣肺通腑,阻截细胞因子风暴,正如吴又可所言“客邪贵乎早逐”[11];发病中期,病入少阳之枢,则当和解转枢,祛邪达表;而到发病后期邪毒内陷三阴,则宜扶阳存津,避免阴竭阳脱,保护脏腑功能。(见图1)
3.1 宣肺通腑,阻断炎症风暴 脓毒症患者早期易出现高热、喘促、腹痛、腹胀、便秘等急性肺损伤及胃肠功能紊乱的症状[12],此阶段机体各类促炎因子,如肿瘤坏死因子-α(TNF-α)、白细胞介素-1(IL-1)、IL-6、转化生长因子-β(TGF-β)等迅速释放入血[13],诱导全身炎症反应,进而出现急性肺损伤、肠道内细菌及内毒素移位的发生,此乃阳热亢盛极期,其病势发展迅速,与太阳、阳明证症状相类似。肺与大肠相表里,毒热壅肺,易传入阳明,导致大肠传导失司;肺主一身之气,肺失宣降,水液通调失司,以致热结积滞,伤阴劫津,甚者可致全身气血逆乱,发为热厥。吴师认为此阶段当以肺肠同治为切入点,通过宣肺通腑截断其病势,抑制炎症反应,阻截细胞因子风暴,临证选用厚朴七物汤、麻杏甘石汤、承气汤类方加减,泻热通肠、宣通表里,以涤荡肠中热毒燥结,使邪有出路。
3.2 和解转枢,截断邪毒入里 脓毒症中期邪入少阳,寒热虚实错杂,病情复杂多变。特别是消化系统感染所致脓毒症,如急性胆囊炎、急性胰腺炎等,症见反复发热、腹痛腹胀、恶心呕吐、喘促等,常伴有多器官功能受损。《灵枢·根结》曰:“太阳为开,阳明为阖,少阳为枢”[14],少阳经居半表半里,主三焦、胆腑,为表里气血阴阳顺接之枢纽,扼正邪之咽喉,与厥阴互为表里。此阶段治疗当以和解少阳、转运枢机,吴师常以大柴胡汤、茵陈蒿汤、蒿芩清胆汤等为主方加减,以疏泄肝胆、清热利湿,使邪从枢外解,以截断邪毒突入三阴。
3.3 扶阳存津,保护脏腑功能 脓毒症后期脏器功能渐衰并最终发展为多脏器功能衰竭,此乃病入三阴,邪气愈盛,正气渐衰,或寒邪重伤阳气,阳气衰败,或热邪重伤阴液,津液耗损,阴阳互格,以致亡阳亡阴。现代医学虽可通过液体复苏、使用血管活性药物等以暂时维持MODS患者的大循环稳定,但微循环灌注不足,以致组织细胞缺血缺氧,炎症渗出增加;吴师认为,此时若不以扶阳气为根本,必会气不摄津,最终诱发急性肺水肿、急性心力衰竭、DIC等,正如张景岳在《类经附翼·大宝论》所言:“一生之活者,阳气也;五官五脏之神明不测者,阳气也”[15]。故临证当以四逆汤类方加减回阳固脱,佐以麦冬、生地黄、五味子、人参等养阴复脉;或急施以李可老中医之破格救心汤,以挽垂微之阳、救暴脱之阴[16]。吴师认为,治疗脓毒症休克、MODS,中医与现代医学是优势互补,中医更加强调“整体观”,通过扶阳气以存津液,恢复阴阳平衡,进而保护脏腑功能,方能正安邪退。
3.4 运用针刺治疗 脏腑经络、四肢百骸相通相贯,吴师善运用针灸“肺肠同治”“肺脑同治”,以调节机体的神经-内分泌-免疫网络系统,从而发挥调节免疫的效用。对于脓毒症急性肺损伤患者,常针刺结合电针刺激足三里、尺泽、天枢、内关、中脘等穴位以截断病势。如吴师早期对电针刺激足三里穴对脓毒症患者的临床研究所示,电针刺激足三里能平衡体内抗炎与促炎反应,进而降低MODS的发生率和病死率,改善其预后[17]。
4 验案举隅
4.1 验案1 患者,女,77岁,2019年5月31日初诊。主诉:跌倒致左下肢疼痛、活动不利1 d。2019年5月23日在家中跌倒致“左胫骨平台骨折”,于2019年5月26日行骨折切开复位内固定术,术后出现高热、意识不清,遂入住ICU。刻诊:高热,意识模糊,喘促不止,恶心欲呕,大便不通。查体:体温39.4℃,呼吸28次/min,血氧饱和度90%;听诊双肺呼吸音弱,双下肺可闻及湿啰音;腹部膨隆,腹肌稍紧,左下肢轻度水肿;舌质红,苔黄燥,脉浮数,左脉偏滑,右脉大。既往有高血压病、2型糖尿病、骨质疏松症病史。查感染相关指标:白细胞计数(WBC)18.1×109/L,中性粒细胞比例(NEUT%)86.8%,C反应蛋白(CRP)356.8 mg/L,降钙素原(PCT)4.54 ng/mL,IL-6 128 ng/L;查CT示:右侧颞叶及辐射冠区腔梗,双肺炎症改变,双侧胸腔少量积液,胆囊结石,胆囊炎。西医诊断:脓毒症,双肺肺炎,胆囊炎,左胫骨骨折。中医诊断:风温肺热病(太阳病证)。西医治疗予无创呼吸机辅助通气、抗感染、抗真菌、营养支持、伤口换药等治疗。中医治以开郁太阳,清肺平喘,方用麻黄汤、麻杏甘石汤加减。处方:麻黄10 g,桂枝12 g,薄荷10 g,红参片10 g,黑顺片30 g,苦杏仁20 g,炙甘草15 g,生石膏30 g,厚朴15 g,干姜15 g,龙骨30 g,牡蛎30 g。3剂,1剂/d,水煎服,早晚分服。针刺取穴:足三里、尺泽、天枢、内关、中脘、上巨墟、支沟。操作:患者取仰卧位,局部常规消毒后,选用规格为0.25 mm×40 mm华佗牌一次性针灸针,垂直进针,深度约10~15 mm,针刺用平补平泻法,得气后留针30 min,2次/d。2诊:2019年6月2日。3剂服后,时有发热,气促好转,血氧饱和度上升至98%,大便通畅,同时炎症指标下降,复查WBC 9.9×109/L,NEUT% 77.2%,CRP 68.8 mg/L,PCT 2.94 ng/mL,但仍意识模糊、纳差、黄疸,肝功能出现恶化:谷丙转氨酶(ALT)499 U/L,总胆红素(TBiL)79.5 mmol/L,血氨84.7 μmol/L,考虑肝性脑病。中医辨证:少阳病证。西医予加强护肝退黄、灌肠降氨、补充支链氨基酸等治疗。中医治以和解转枢,予大柴胡汤加减。处方:北柴胡15 g,白芍10 g,黄芩10 g,枳实15 g,郁金10 g,茵陈20 g,大黄15 g,栀子15 g,厚朴10 g,玄明粉20 g(冲服),法半夏10 g,石菖蒲15 g,太子参15 g,大枣10 g。5剂,1剂/d,水煎服,早晚分服。3诊:2019年6月7日。患者服药后意识、肝功能逐渐改善,黄疸消失,胃纳恢复,复查血氨32.2 μmol/L,TBiL 37.8 mmol/L。予2诊处方,3剂,1剂/d,水煎服,早晚分服。于2019年6月15日转普通病房继续治疗。后经随访,患者康复出院,未再次并发脓毒症、肝性脑病等。
按语:该患者高龄、基础疾病多,素体阳气不足,外感伤寒邪气,首犯肺卫,正邪相争,故见发热、喘息;肺与大肠相表里,邪热壅肺,易传入阳明,伤阴劫津,以致气血逆乱,故见意识模糊、大便不通;舌质红,苔黄燥,脉浮数皆为太阳化热之象。初诊吴师分析其起病以太阳兼阳明经的症状为主,亦有内陷三阴之势,故以“宣肺通腑”为法截断其病势,施以麻黄汤、麻杏甘石汤为主方清肺平喘,温经解表,佐以厚朴行气化滞,龙骨、牡蛎重镇安神,并予四逆汤(黑顺片、干姜、炙甘草)扶其阳气,同时针刺肺经、胃经、大肠经穴位,以“肺肠同治”。然正气稍复,但邪毒仍盛,2诊出现寒热往来、黄疸、纳差、意识模糊等症状,乃邪入少阳之枢,肝胆受邪,故此时吴师以“和解转枢”为法,施以大柴胡汤合茵陈蒿汤,以疏泄肝胆,清热利湿,加郁金、石菖蒲化湿退黄、醒神,太子参益气生津,厚朴、玄明粉增强通腑之功,使邪从枢外解,以截断邪毒突入三阴。3诊患者意识改善、黄疸消失,最终阳气得复而邪自退。
4.2 病案2 患者,男,67岁,2017年3月31日初诊。主诉:反复咳嗽、喘促20余年,加重伴发热3 h。2017年3月30日因受凉后出现发热寒战,体温39.6 ℃,伴咳嗽、咳痰,动则喘促,恶心欲呕,纳差,大便溏。胸片提示左下肺少许感染。入院予头孢孟多酯钠注射液抗感染、多索茶碱注射液解痉平喘、盐酸氨溴索注射祛痰止咳及解热镇痛等对症处理。2017年3月31日因出现喘促加重、血压下降及意识模糊,遂转ICU治疗。刻诊:持续喘促,反复低热、腹泻,昏睡;舌质淡红,舌苔白腻,脉沉细数。查体:听诊双下肺可闻及湿性啰音,双肺可闻及广泛哮鸣音;心腹(-),双下肢水肿。既往哮喘病史。血压持续偏低,波动于90~60/30~50 mm Hg(1 mm Hg=0.133 kPa);序贯器官衰竭评分(SOFA)10分;查血常规:WBC 25.4×109/L,NEUT% 90.7%;CRP 238.0 mg/L;PCT 18.54 ng/mL。血气及酸碱分析:酸碱度(pH值)7.440,动脉血二氧化碳分压(PaCO2)32.0 mm Hg,动脉血氧分压(PaO2)66.0 mm Hg,动脉血氧饱和度(SaO2)93.0%,乳酸(Lac)2.5mmol/L,剩余碱(BE)-1.7mmol/L,氧合指数(PaO2/FiO2)146.7。胸部CT提示双肺感染灶增多。西医诊断:支气管哮喘急性发作期(重度)、脓毒症休克、双肺肺炎。中医诊断:哮病(少阴病证)。西医改用头孢哌酮舒巴坦钠加强抗感染,去甲肾上腺素泵入升压,氨茶碱注射液泵入平喘,布地奈德+异丙托溴胺雾化吸入解痉平喘,氨溴索静滴祛痰,无创呼吸机辅助通气等治疗。中医治以扶阳救逆,温肺化饮,方用四逆汤合小青龙汤。处方:黑顺片20 g,干姜10 g,炙甘草15 g,生晒参10 g,麻黄15 g,生姜10 g,细辛10 g,桂枝15 g,醋五味子10 g,赤芍15 g,大枣15 g,法半夏15 g,山萸肉30 g,蛤蚧1对,乌梅30 g。3剂,1剂/d,水煎服,由胃管少量频频注入。针刺取穴:足三里、尺泽、天枢、内关、中脘、合谷。操作:患者取仰卧位,局部常规消毒后,选用规格为0.25 mm×40 mm华佗牌一次性针灸针,垂直进针,深度约15 mm,针刺用平补平泻法,得气后留针30 min,2次/d。
2诊:2017年4月2日。服3剂后,患者血压逐渐平稳,停用血管活性药物,喘促明显好转,改面罩吸氧,体温仍升高,达38.9℃;舌质偏干,舌苔薄白,脉弦细。复查血常规:WBC 15.4×109/L,NEUT% 87.7%;PCT 4.29 ng/mL;听诊双肺哮鸣音减少,胸部CT提示双肺感染灶较前吸收。辨证为太阳病证,予前方去生晒参、乌梅、山萸肉,加柴胡15 g,黄芩10 g,厚朴10 g。3剂,1剂/d,早晚分服。
服2剂后体温基本恢复正常,无明显喘促,偶有咳嗽、咳痰,痰白质黏量少,胃眠一般,2017年4月4日转肺病科继续治疗。后经随访,患者于2017年4月10日康复出院,门诊规范治疗哮喘。
按语:该患者长期哮喘病史,素体寒饮伏肺,外感寒邪引动内饮,痰气搏结,壅阻气道,肺失宣降,表现为喘促不止,阳气受遏,邪毒由太阳直中少阴,表现为昏睡、脉沉细。吴师从少阴病证论治,以“扶阳存津”为法,顾护胃气为本,施以四逆汤合小青龙汤加减。方中黑顺片回阳救逆,补火助阳;干姜温中散寒化饮;生晒参补益脾胃,大补元气;山萸肉补益肝肾,固脱;麻黄、桂枝、细辛相伍,以解表化饮,宣肺平喘;赤芍和养营血;法半夏燥湿化痰,和胃降逆;生姜、大枣调和营卫,增强生晒参益气健脾之功;五味子、蛤蚧、乌梅敛肺定喘;炙甘草补脾阳,益肾阳,调和诸药。2诊患者饮邪温化,故喘促好转、血压平稳,邪毒由少阴出太阳,然阳气稍复,邪气未散,故仍发热,故予前方去生晒参、乌梅、山萸肉,继以加用柴胡、黄芩、厚朴清解表里之热,温肺化饮,其效可期。
5 结 语
脓毒症是临床常见的急危重症,现代医学虽有较快地发展,致残率、病死率均仍高居不下,严重危害人民群众的生命健康。吴师深刻剖析脓毒症病因病机,认为六经辨证论治是治疗脓毒症的关键,治疗中注重顾护胃气、针药并用,多管并下,同时根据脓毒症不同发展阶段,采用分层截断扭转,有效预防脓毒症的恶化,且方药运用有据可循、灵活有效,充分体现了中医药治疗急危重症的独特优势。

