四川地区汉族不同亚型原发性醛固酮增多症临床特点分析
曹 旭,朱显军,唐 镍,刘丽梅,周 卉,张 磊,朱 颖,杨 毅,夏 伟,包明晶,吴冀川,张学军,杨 艳
(四川省医学科学院·四川省人民医院内分泌科,四川 成都 610072)
原发性醛固酮增多症(primary aldosteronism,PA)是一组代谢紊乱综合症,表现为独立于肾素-血管紧张素系统,且不受钠负荷抑制的醛固酮合成异常增多。流行病学研究认为PA病因中最常见亚型为特发性醛固酮增生症(idiopathic hyperaldosteronism,IHA,占60%),其次为醛固酮瘤(aldosterone-producing adenoma,APA,占35%)及原发性肾上腺皮质增生(primary adrenal hyperplasia,PAH,占2%)。尽管都为PA,但不同亚型的患者临床特点也存在异质性,现将我院不同亚型的PA患者临床特点总结分析如下。
1 资料与方法
1.1 一般资料收集2017年1月至2021年1月四川省人民医院内分泌科PA患者131例。纳入标准:①长居四川地区,且民族为汉族;②符合《2018年中国高血压防治指南》高血压诊断标准。③均经继发性高血压病因筛查,通过立位醛固酮/肾素直接浓度比值(aldosterone to renin activity ratio,ARR)筛查阳性及至少一项确诊功能试验(盐水负荷试验和/或卡托普利抑制试验)确诊。其中PA确诊及分型诊断标准[1]:初筛试验:行醛固酮(PAC)、肾素(DRC)立位试验,计算立位ARR,以立位 ARR≥38作为筛查试验阳性切点;确诊试验:盐水负荷后醛固酮>100 pg/ml,或服用50 mg卡托普利后醛固酮水平较服药前下降30%确诊为PA。排除标准:其他继发性高血压,如肾实质性高血压、肾血管性高血压、嗜铬细胞瘤、皮质醇增多症、甲状腺功能亢进、甲状腺功能减退、主动脉缩窄、多发性大动脉炎、妊娠高血压综合征、药物性高血压(糖皮质激素、拟交感神经药、免疫抑制剂、甘草、避孕药)等。
1.2 方法①收集以下人口学数据:年龄、性别、高血压病程、低钾血症病程、糖尿病史、吸烟史、饮酒史、高血压家族史、入院时收缩压、入院时舒张压、体重指数(BMI)、腰围。②收集血常规及超敏C反应蛋白(hsCRP)使用全自动血细胞分析仪测定;血生化使用全自动血生化仪测定;糖化血红蛋白(HbA1c)使用离子交换色谱法测定;立位醛固酮(PAC)、立位肾素浓度(DRC)使用安图公司化学发光法测定。24小时尿电解质(钾、钠、钙、镁、磷)使用自动生化仪测定,尿微量白蛋白/尿肌酐比值(尿ACR)使用全自动尿微量白蛋白/尿肌酐分析仪测定。根据以下标准[2]分型:I. APA标准:①肾上腺薄层增强CT典型单侧腺瘤表现:单侧肾上腺腺瘤,呈圆形或椭圆形,边界清楚,周边环形强化,中央低密度,腺瘤同侧及对侧肾上腺无萎缩改变。②双侧肾上腺静脉采血(adrenal venous sampling,AVS)提示单侧优势且术后病理证实为皮质腺瘤。II. IHA标准:①肾上腺薄层增强CT非典型单侧腺瘤表现。②AVS提示无优势侧,为双侧病变。III. PAH标准:AVS提示单侧优势且术后病理证实为单侧肾上腺皮质增生。
1.3 统计学方法采用SPSS 23.0进行统计学分析。所有数据均进行方差齐性检验及正态分布检验,计量资料若服从正态分布用均数±标准差表示,采用方差检验,其中两两比较采用SNK法。非正态分布用M(P25,P75)表示,采用秩和检验;计数资料采用例数(%)描述,组间比较进行卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 PA患者总体临床特征131例确诊PA患者中,APA32例,IHA22例,PAH8例,中位年龄52岁,女性居多(占69.47%),确诊时高血压病程中位时间4年,合并低钾血症88例(67.18%),合并糖代谢异常47例(35.88%),合并高血压家族史77例(58.78%)。入院时平均收缩压(159.69±21.94)mmHg,舒张压(93.44±15.71)mmHg,BMI(23.90±3.25)kg/m2,血钾(3.32±0.54)mmol/L,立位PAC 212.70(164.06,386.50)pg/ml,立位DRC2.40(1.46,3.30)pg/ml,立位ARR 99.8(54.88,202.10),盐水负荷试验前PAC 207.63(159.99,442.98)pg/ml,盐水负荷试验后PAC179.23(124.55,322.41)pg/ml;卡托普利抑制试验前PAC 227.37(162.79,414.04)pg/ml,卡托普利抑制试验后PAC 217.64(147.41,331.28)pg/ml。25羟维生素D水平16.56(13.41,20.87)ng/dl,PTH水平70.80(45.70,103.00)pg/ml。
2.2 不同亚型PA患者年龄、性别比较APA组确诊时年龄为47(39.0,54.75)岁,且女性患者比例最高为68.75%(P=0.032)。见表1。

表1 不同亚型PA患者年龄、性别比较
2.3 不同亚型PA患者电解质代谢比较APA组血钾明显低于IHA组(P=0.000),而血钠在APA组明显高于IHA组(P=0.005)。血钙在APA组明显低于IHA组(P=0.001),而在PAH组血钙也低于IHA组(P=0.045),但在APA组和PAH组间没有统计学差异。三组间血镁、血磷水平及24小时尿电解质(钾、钠、钙、镁、磷)比较,差异无统计学意义(P>0.05)。见表2。
2.4 不同亚型PA患者糖、脂、蛋白、尿酸代谢比较
三组间糖代谢异常率、空腹血糖、HbA1c及血脂水平在APA、PAH及IHA比较,差异无统计学意义(P>0.05)。APA组总蛋白(TP)、白蛋白(Alb)及血尿酸(UA)水平明显低于IHA组((P<0.05)),差异有统计学意义(P<0.05)。见表3。
2.5 不同亚型PA患者肾损伤及炎症因子比较三组eGFR、hsCRP水平比较,差异无统计学意义(P>0.05)。APA组尿ACR明显高于IHA组,差异有统计学意义(P=0.018)。见表4。
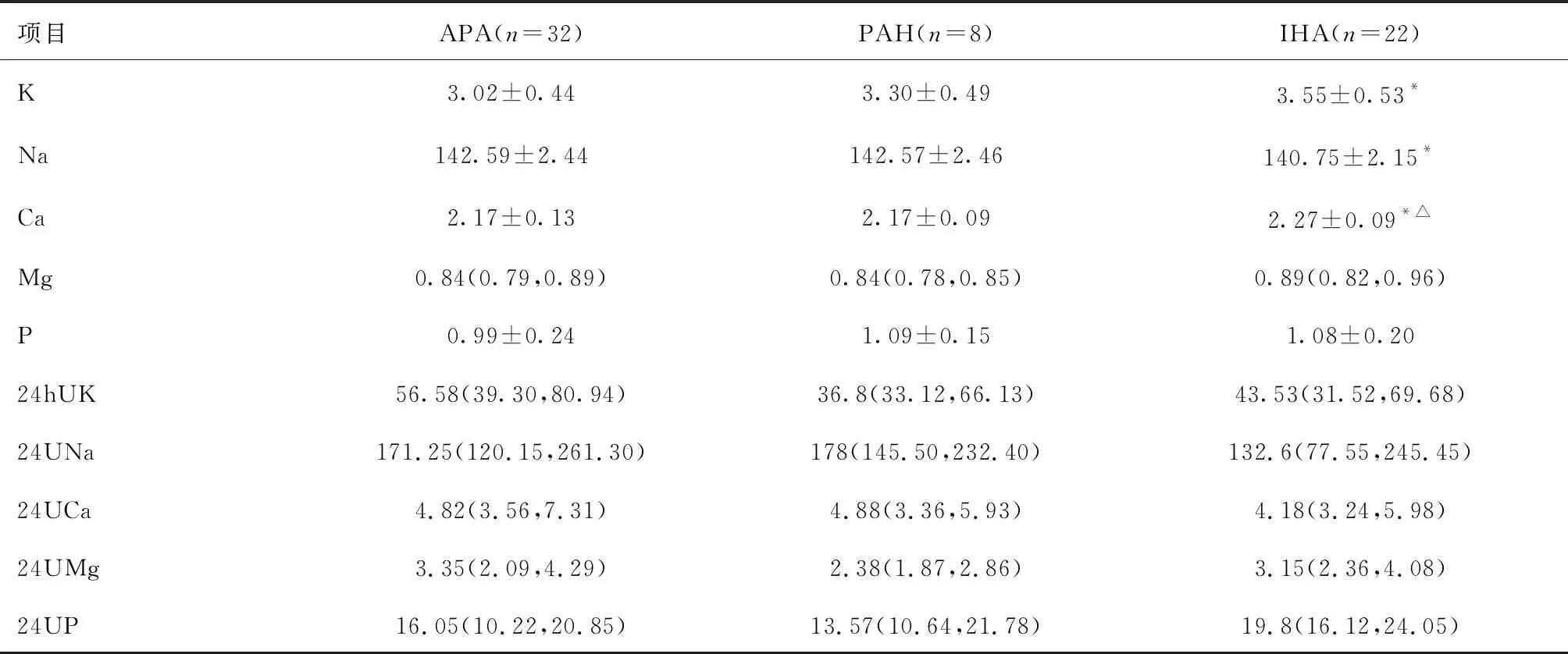
表2 不同亚型PA患者血尿电解质比较 (mmol/L)
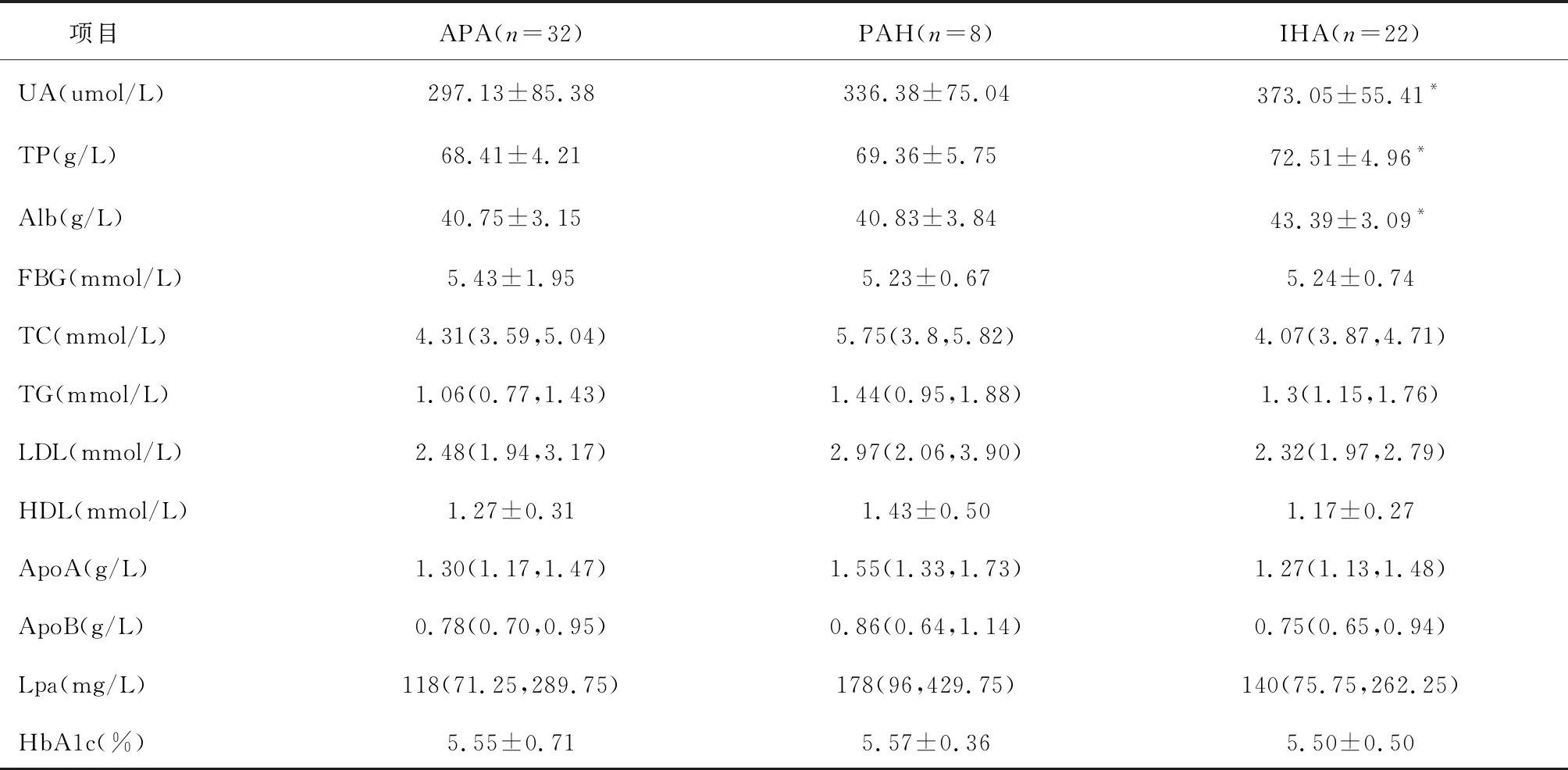
表3 不同亚型PA患者糖、脂、蛋白、尿酸水平比较
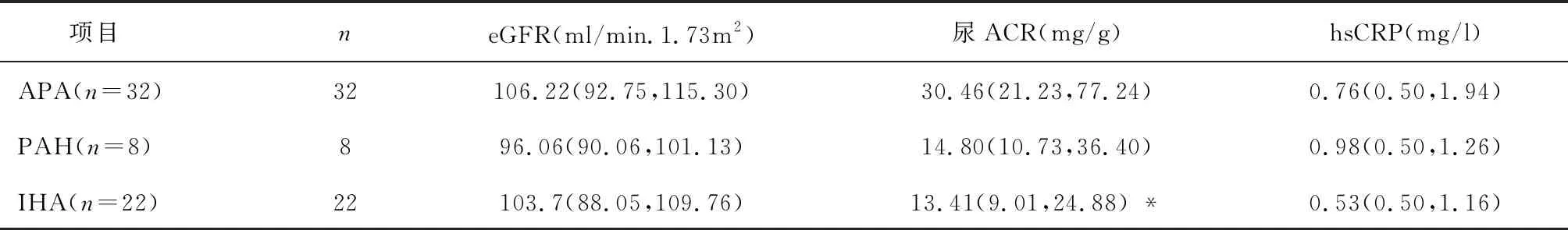
表4 不同亚型PA患者肾损伤指标比较
2.6 不同亚型PA患者功能试验醛固酮及肾素水平比较立位筛查试验中,IHA组立位PAC及ARR明显低于APA组,两组间立位DRC比较,差异无统计学意义(P>0.05)。APA组与PAH组间立位PAC、DRC及ARR值比较,差异无统计学意义(P>0.05)。确诊试验:APA组盐水负荷试验前(bSIT)后(aSIT)PAC水平不仅显著高于PAH组,也高于IHA组(P<0.05),但PAH和IHA两组间比较,差异无统计学意义(P>0.05)。IHA组卡托普利抑制试验前(bCCT)后(aCCT)PAC水平明显低于APA组,差异有统计学意义(P<0.05);而APA与PAH组间及PAH与IHA组间比较,差异无统计学意义(P>0.05)。见表5。
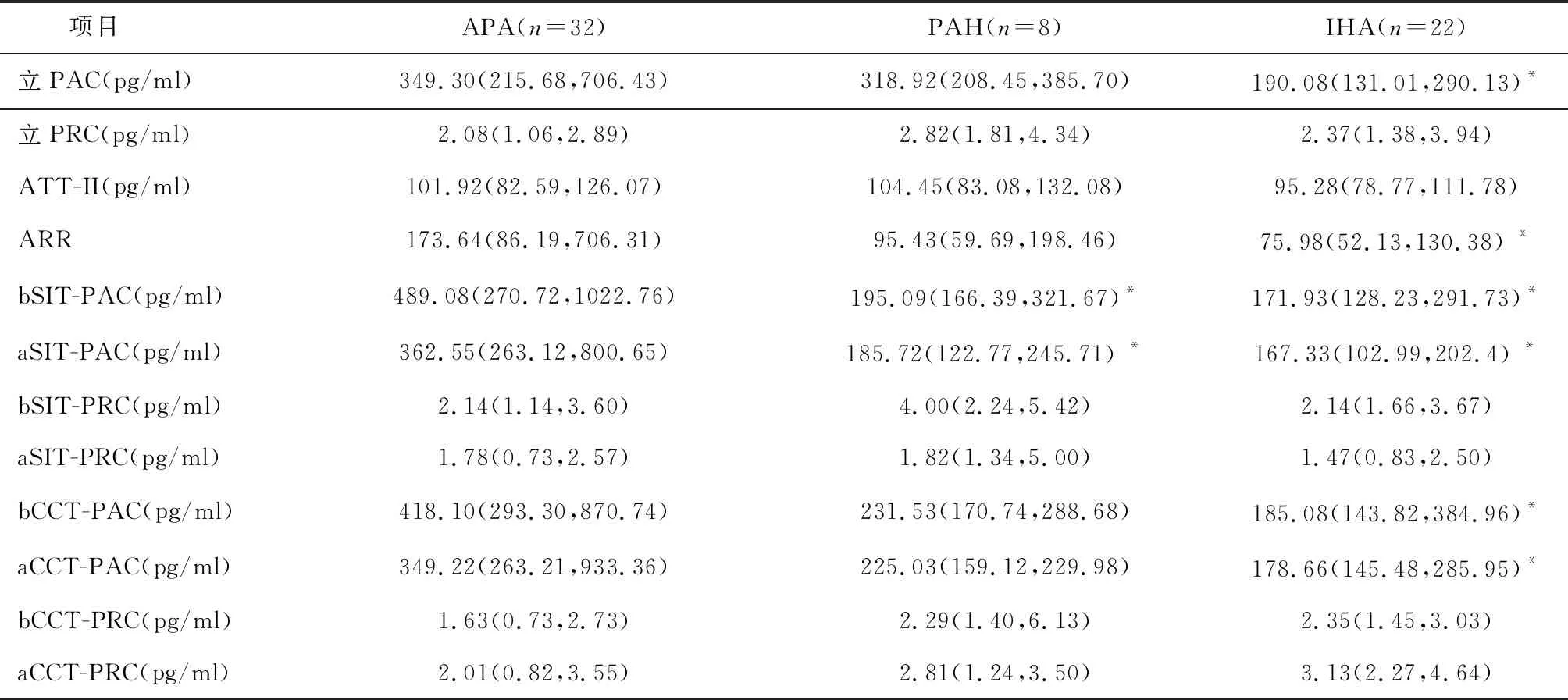
表5 不同亚型PA患者功能试验比较
3 讨论
3.1 不同亚型PA患者年龄及性别特点大量临床观察研究显示,PA好发于青中年女性,Gan等[3]对确诊为PA的97例患者研究发现,其诊断时平均年龄(49.69±11.40)岁,26~45岁占32.99%,46~65岁占58.76%,66~85岁占8.25%。而国内学者吴梅琼[4]报道108例PA患者,平均初诊年龄为(46.2±12.4)岁。本研究也证实PA确诊时的中位年龄为52岁,其中女性居多,其中APA患者确诊时最年轻,中位年龄为47岁,同时女性患者比率也最高,占68.75%。
3.2 不同亚型PA患者电解质紊乱特点
3.2.1低钾血症 高血压伴低血钾被认为是PA典型临床特征。但随着对该疾病的认识深入,国外研究发现仅9~37%的PA患者合并低血钾[5],其中APA患者合并低钾血症更常见,约占50%,而IHA患者中仅占17%[6]。但台湾研究显示60.4%的PA患者在首诊时合并低钾血症,其中APA患者合并低钾血症率为59%,IHA患者合并低钾血症率为26.7%[7]。
本研究显示四川地区汉族人群PA合并低钾血症率更高占67.18%,其中APA患者发生低钾血症率占81.25%,而IHA患者占40.91%。不同亚型PA患者合并低钾血症率差异性与我国王楠等研究结果一致[8]。因此,若单纯使用高血压合并低钾血症做为筛查PA标准,会导致IHA患者被漏诊。此外,与高加索人群相比[9],中国PA患者似乎有更高的低钾血症发生率,此差异性的致病机制有待于扩大样本进一步研究明确。
3.2.2轻度高钠血症 PA患者通常有轻度高钠血症(均值常在142 mmol/L,通常小于150 mmol/L),但并非普遍存在[10]。本研究显示,尽管PA患者血钠水平总体在正常参考值范围内,但APA患者血钠水平显著高于IHA患者。因此血钠升高明显PA患者提示更具有APA的表型。
3.2.3轻度低钙血症 1985年Resnick等[11]报道大部分PA患者存在血清总钙和游离钙降低及PTH升高,并首次提出PA患者存在继发性甲状旁腺功能亢进症。该研究中APA患者行手术切除后3-6月复查,血清总钙和游离钙均上升至血压正常人群水平。其机制可能是PA患者体内过量醛固酮导致近端肾小管对钙的重吸收减少,而在远端肾小管中钙的排泄增加,从而引起血清总钙、游离钙降低,通过刺激甲状旁腺主细胞参与钙磷稳态调节而出现继发性甲状旁腺功能亢进症。随后临床研究证实与原发性高血压(EH)相比,PA患者血清PTH水平更高而血清钙水平更低。予以螺内酯治疗或手术切除醛固酮腺瘤后患者血清钙水平升高同时血清PTH水平降低,继发性甲状旁腺功能亢进成功逆转[12]。但关于不同亚型PA患者间血清总钙、游离钙及PTH否也存在差异性未见相关报道。本研究显示,APA及PAH患者血钙明显低于IHA患者,而25羟维生素D及24尿钙水平三组间却无统计学差异。因PTH数据量太少无法进行组间差异统计分析,仍需要扩大样本进一步研究,探求不同亚型PA患者血钙水平差异性机制。
3.3 不同亚型PA患者蛋白、尿酸代谢特点本研究发现APA组血清TP和ALB水平明显低于IHA组,既往未见相关报道。尽管目前没有关于过量醛固酮直接导致血清蛋白代谢异常的报道,受同位素标记的白蛋白测定血容量研究启发,推测APA组和IHA组间TP和ALB水平差别,可能与其血容量差别相关。我们研究确实发现APA组红细胞压积明显低于IHA组,从侧面印证,这两组蛋白水平差别可能与其血容量差异性相关。
既往临床研究显示与EH相比,PA患者血尿酸水平较低[13]。其机制目前认为[14]:①PA患者存在高醛固酮低肾素病理生理基础,而过量醛固酮引起机体有效血容量扩张、肾小球灌注与滤过增多,从而肾脏尿酸排泄增加,因此PA患者出现较低的血尿酸水平。②PA患者合并低钾性肾病时,则出现肾近曲小管损伤及功能障碍,导致尿酸重吸收下降,从而引起血尿酸水平进一步下降。本研究比较不同亚型PA患者间血尿酸水平,发现APA组血尿酸水平明显低于IHA组,且差异性与两组间红细胞压积与立位醛固酮水平差异性一致。这也印证APA患者血尿酸更低与更高的血容量和更高的醛固酮水平相关。
3.4 不同亚型PA患者肾靶器官功能特点实验和临床研究数据均表明,过量醛固酮导致肾损害机制不仅只限于高血压。基础研究[15]显示在肾脏中,醛固酮能促进炎症反应、纤维化,导致系膜细胞增殖、足细胞损伤和内皮功能障碍,从而参与微白蛋白尿的发生。临床研究证实与EH患者相比,PA患者有更高的尿微量白蛋白排泄率[16,17]。日本全国性PA注册研究显示:PA患者蛋白尿患病率明显高于相匹配的EH患者(16.8% vs 4.4%),同时血浆醛固酮浓度升高显著增加是蛋白尿发生的独立危险因素[18]。最近一项Meta分析进一步证实与EH相比,PA患者发生微量白蛋白尿的OR值为2.09[19]。而关于不同亚型PA患者在干预治疗前是否已存在尿微量白蛋白水平差异性鲜有报道。本研究显示APA组患者微量白蛋白尿发生率明显高于PAH组和IHA组(47.06% vs 25% vs 11.11%,P=0.000)且APA组尿ACR水平明显高于IHA组。
3.5 不同亚型PA患者筛查ARR值及确诊功能试验特点既往一项回顾研究显示,与非APA亚型的PA患者相比,APA患者立位PAC、立位ARR值更高[20],而台湾的PA登记研究也证实,与IHA患者相比,APA患者在盐水负荷试验和卡托普利抑制试验前的PAC水平更高且有统计学意义[9]。
本研究也证实,APA组立位PAC及ARR值明显高于IHA组,同时盐水负荷试验及卡托普利抑制试验前后PAC水平也是前者明显高于后者。因此APA和IHA在ARR值及盐水负荷试验及卡托普利抑制试验试验前后PAC水平是否存在分型的切点值,值得扩大样本进一步探索。
综上所述,四川地区汉族PA患者好发于中年女性,且合并低钾血症发生率总体高于国外研究报道。相对于IHA亚型,APA患者更年轻,合并更显著的电解质紊乱、早期微量白蛋白尿、高醛固酮血症及高血容量临床特点,而PAH上述临床特点介于APA和IHA之间。因此通过将这些显著差异性临床指标做为参数,探求建立鉴别PA亚型的的分型预测模型,值得扩大样本进一步研究。

