初产妇分娩镇痛中第二产程腹压时机对产妇分娩结局的影响
陈冬冬, 杨秀娟
自然分娩包括第一、第二、第三产程,而第二产程极为重要[1]。在分娩过程中,宫缩引起的疼痛极其剧烈。随着临床医疗技术的发展,分娩镇痛技术在产科中得到广泛应用。持续硬膜外镇痛具有镇痛效果较佳、安全性较高等特点,被广泛应用于产科镇痛中[2]。但低危初产妇行分娩镇痛后,其感觉会钝化,宫口全开后也无明显宫缩感,进而影响自然分娩,此时给予产妇腹压干预则具有重要意义[3]。然而,目前临床上对于使用腹压的时机普遍定于产妇宫口全开后开始实施。但有研究表明,对于分娩镇痛初产妇,宫口全开后立即采用腹压,胎头并无明显下降,且会延长腹压使用时间,致使产妇疲倦感增加[4]。基于此,本研究主要探讨分娩镇痛初产妇第二产程使用腹压的时机对其分娩结局的影响,现做如下报告。
1 资料与方法
1.1 一般资料 从2019年6月至2020年5月进入苏州市立医院北区产科分娩的产妇中选取120例初产妇作为研究对象。按随机数字法将入选产妇分为两组。常规组60例,年龄20~33岁,平均(26.6±2.3)岁;孕周37~42周,平均(39.3±2.6)周。观察组60例,年龄18~34岁,平均(26.3±2.6)岁;孕周37~41周,平均(39.7±2.2)周。本研究申报本院伦理委员会批准,患者家属签署知情同意书。将两组入选产妇年龄、孕周等基线资料进行统计学分析后可知,差异无统计学意义(P>0.05),可进行下一步分析研究。
1.2 纳入及排除标准 入选标准:①产前B超检查明确适合自然分娩;②未伴有严重器官疾病;③均行分娩镇痛;④单胎头位。排除标准:①伴有妊娠期高血压者;②伴有脑、肺、心等重要器官疾病者;③存在神经系统疾病、视听或认知障碍者。
1.3 方法 两组产妇均给予常规干预。产妇有规律性宫缩后进入待产房待产,助产士给予产妇正确体位指导,并进行心理疏导。待两组产妇宫口开至3 cm时给予硬膜外分娩镇痛,实施硬膜外穿刺后将硬膜外导管置入,将2 ml 1%利多卡因与1 μg/ml芬太尼注入,5~8 ml负荷量,6~8 ml/h背景剂量,锁定15 min。待宫口全开时将镇痛泵撤掉。立即指导对照组产妇使用腹压:助产士指导产妇半卧于产床上,床头抬高于30°,具体可根据产妇自感舒适度进行适当调节;将其双腿向外张开,并尽可能保持双膝靠向肩部;宫缩开始时,指导产妇双手环抱膝盖,将大腿部位朝腹部尽可能收拢,并将臀部稍微抬高;配合宫缩使力,屏气后连续使力2~3次,于间歇期放松。使力时将臀部抬离床面5 cm。
叮嘱观察组产妇在胎先露未达到+3 cm时不可使用腹压,按照产妇主观意愿取舒适体位,可选蹲位、仰卧位以及俯卧位等,助产士每间隔20 min对胎先露下降的情况进行评估,待其达到+3 cm时指导产妇使用腹压,此时的体位与腹压方式同对照组。将软垫置于产妇臀部下方,以便助产士右手使力,保护产妇会阴,预防胎头、胎肩被急速分娩出,给予产妇会阴足够的扩张时间。
1.4 观察指标 由两名助产士对相关数据进行测量并记录。①分娩方式:记录入选产妇自然分娩、产钳助娩以及剖宫产等情况。②第二产程用时:从产妇宫口开至10 cm始至胎儿完全分娩出止。③腹压用时:采用秒表进行计时,从指导产妇开始使用腹压至胎儿成功娩出为止。④产妇分娩结局:评估入选产妇会阴裂伤、侧切率、产后疲倦程度及出血状况。产妇会阴裂伤程度分为4度。Ⅰ度裂伤:会阴皮肤与阴道入口黏膜存在撕裂现象,但出血量不超过5 ml;Ⅱ度裂伤:撕裂现象至会阴体筋膜与肌层,并涉及阴道后壁黏膜,出血量较多;Ⅲ度裂伤:撕裂现象延伸至会阴深处,肛门外括约肌断裂,直肠黏膜完整;Ⅳ度裂伤:肛门、直肠以及阴道均存在撕裂贯通现象,直肠肠腔暴露在外,组织严重损伤[5]。记录入选产妇侧切率。记录产妇产后即时出血,评估标准为:产后2 h、24 h出血总量≥500 ml即为出血[6]。⑤新生儿状况:观察产程中胎心减速情况及新生儿窒息情况。根据新生儿Apgar评分与脐血血气分析对新生儿窒息进行评估,评估标准:新生儿出生1 min及5 min 的Apgar评分≤7,且脐血血气pH≤7.15则视为新生儿窒息[7]。
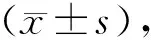
2 结果
2.1 两组新生儿状况比较 两组产程中胎心减速情况比较差异无统计学意义(P>0.05);观察组新生儿窒息率为1.66%,低于对照组的13.33%(P<0.05),见表1。

表1 两组新生儿状况比较
2.2 两组分娩方式以及第二产程、腹压用时比较 两组产妇第二产程用时比较差异无统计学意义(P>0.05);观察组产妇自然分娩率明显高于对照组,且腹压用时明显短于对照组(P<0.05),见表2。

表2 两组分娩方式以及第二产程、腹压用时对比
2.3 两组产妇分娩结局比较 观察组产妇会阴裂伤Ⅰ度,Ⅱ度,Ⅲ度、侧切率以及产后出血情况均优于对照组,组间对比差异显著,有统计学意义(P<0.05),见表3。
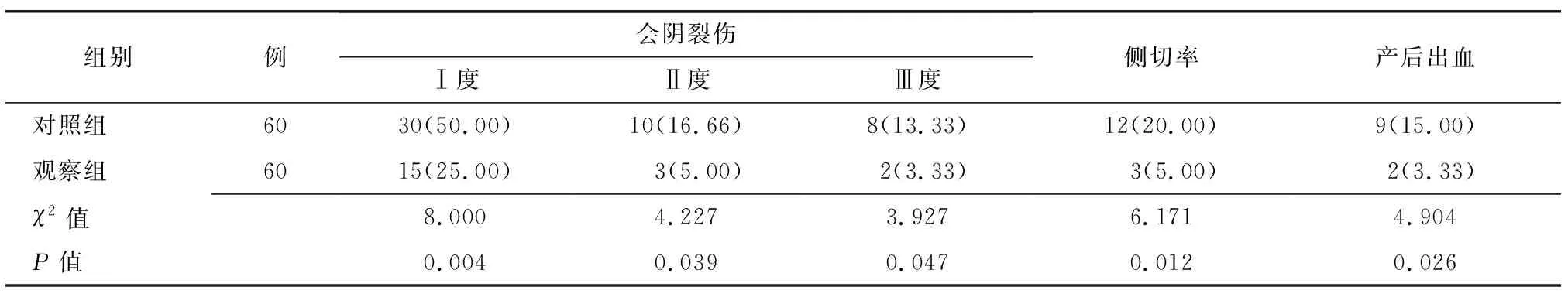
表3 两组产妇分娩结局对比 [例(%)]
3 讨论
分娩过程中产生的疼痛极为剧烈,该种疼痛指数在医学上仅低于烧灼痛[8]。持续性的分娩痛会严重影响产妇身心、神经以及内分泌系统,并对其正常宫缩产生影响,从而致使产程延长,危害母婴分娩结局,因此产妇分娩时给予镇痛干预具有重要意义。随着产科技术的发展,分娩镇痛方式得到不断更新与广泛应用,其中硬膜外分娩镇痛属于产科较常使用的麻醉方式[9]。
分娩中的第二产程指的是产妇宫口全开至胎儿成功娩出的过程。助产士于此产程正确指导产妇把握最佳时机,并正确使用腹压不仅可有助于产妇顺利分娩,还可影响母婴分娩结局。李倩等[10]研究表明,分娩镇痛产妇在第二产程中延迟使用腹压可有效缩短使用腹压时间、降低产妇疲惫感。周立平等[11]研究显示,分娩镇痛产妇第二产程延迟使用腹压,可提升自然分娩率。本研究中,观察组产妇腹压时间、分娩方式、母婴分娩结局均显著优于对照组(P<0.05),与以上研究结果相近。究其原因是:胎儿能否顺利娩出的重要指标之一是先露下降度。分娩镇痛产妇因镇痛措施的干预,其盆底肌肉松弛,胎头下降时无盆底阻力,不会再次受到俯屈与挤压而变形,故会因胎头周径偏大而无法继续降至盆底实现内旋转,从而导致分娩镇痛产妇宫口完全打开后胎先露小于+3 cm。若此时助产士指导产妇使用腹压,则会出现胎头无明显下降现象。而此时若等待胎先露下降至+3 cm处,经过其等待时间,充分利用宫缩以及子宫缩复作用推动胎头,使其进一步下降;并借助宫缩与肛提肌两者的作用帮助胎头实现内旋转到位,以助其顺利降至盆底;待其降至+3 cm~+4 cm处或观察到会阴体膨隆、凹陷会阴体展平、可见胎先露,产妇并感到不同程度的向下屏气感时再指导产妇正确使用腹压,则可获得良好效果。分析本研究结果还知,两组产妇第二产程用时无明显差异,说明胎先露降至+3 cm前立即指导产妇使用腹压并不能减少第二产程时间,反而会使产妇在第二产程中腹压时间过长,最终致使其产生严重疲倦感。会阴裂伤与产妇骨盆出口、胎头周径、阴道状态以及助产技术等均有关联。本研究结果中,观察组会阴裂伤程度与侧切率均优于对照组(P<0.05),其原因是在等待胎先露下降的过程中,阴道会阴可以有充足的时间逐步扩张,容受性增大,促使盆底软产道松软,有助于分娩扩张,从而降低会阴撕裂伤程度;且在此过程中胎头还可进一步完成俯屈与内旋动作,促使其具有充足的时间通过挤压产生变形,减小胎头周径,从而使其可以顺利滑出产道,从而降低会阴撕裂伤程度。有关研究表明,使用腹压时间与会阴、胎头水肿风险呈正比[12]。而水肿现象不仅会使产妇皮肤弹性下降,且还会使胎头周径增大,从而进一步增大会阴裂伤风险。分娩镇痛产妇在宫口全部打开时其排便感较弱,无法感觉到强烈的向下屏气感,进而导致肛提肌、腹肌及膈肌的主动用力下降,因此指导屏气时无明显效果。且产妇长时间运力屏气会耗损体能,易导致胎心减速。产妇产后出血会给其生命健康构成严重威胁,因此,在分娩时需尽量降低产妇产后出血量,加快产后康复速度。本研究中,观察组产后出血以及新生儿窒息率低于对照组(P<0.05),其原因是观察组产妇于胎先露降至+3 cm时才开始使用腹压,因此可有效节省体力,促进产后宫缩力提升,以便产后排出恶露,最终减少产后出血率。新生儿窒息属于新生儿伤亡的主要因素之一,宫缩以及腹压的使用可降低胎盘血供,子宫内压增大,但若其持续的时间过长,则较易导致新生儿出现窒息。而观察组产妇腹压时间较短,因此可有效降低新生儿窒息的发生概率,此结果与袁小红等[13]研究结果一致。
综上所述,分娩镇痛初产妇第二产程分娩过程中,待胎先露降至+3 cm处时再指导产妇使用腹压,可减少腹压用时,改善分娩方式以及母婴分娩结局,值得推广。

