关节镜纯前方入路与切开复位治疗Meyers McKeever Ⅲ型后交叉韧带胫骨止点撕脱骨折的效果分析*
姚绍华 王奇 杨鹏
随着交通的发达及全民运动的推广,后交叉韧带(posterior cruciate ligament,PCL)胫骨止点撕脱骨折发生率有增加趋势[1]。PCL 胫骨撕脱骨折多合并关节囊损伤,部分合并半月板或韧带损伤[2],Meyers McKeever Ⅲ型PCL 胫骨止点撕脱骨折的撕脱骨块大,移位明显,关节囊等软组织嵌顿影响复位,应早期手术治疗[3]。目前治疗方法有传统的切开复位内固定和关节镜下复位内固定[4-5],随着关节镜的发展及推广,关节镜下治疗后交叉韧带胫骨止点撕脱骨折逐步增加[6],但手术入路及手术固定方式不统一,目前关节镜下手术治疗多结合前后入路操作,手术固定方式有螺钉、缝线和带线锚钉等[7-8]。笔者选取萍乡市第二人民医院2013 年1 月-2020 年12 月分别采用前方入路关节镜手术及切开复位手术治疗Meyers McKeever Ⅲ型后交叉韧带胫骨止点撕脱骨折患者各30 例为研究对象,比较两组手术治疗的临床价值,现报道如下。
1 资料与方法
1.1 一般资料 采用回顾性分析,选取2013 年1 月-2020 年12 月萍乡市第二人民医院收治的Meyers McKeever Ⅲ型后交叉韧带胫骨止点撕脱骨折60 例。纳入标准:(1)新鲜Meyers McKeever Ⅲ型PCL 胫骨止点撕脱骨折;(2)后交叉韧带实质部分完好。排除标准:(1)合并骨肿瘤、骨关节炎、类风湿性关节炎;(2)合并有前交叉韧带、侧副韧带损伤及胫骨平台骨折;(3)合并严重的心、肺、肝、肾功能不全或凝血功能障碍,不能耐受手术者;(4)骨折部位曾有骨折和/或手术史者。依据治疗方法不同将患者分成观察组(30 例)及对照组(30 例)。本次研究已通过本院医学伦理委员会批准。
1.2 方法 所有患者均在受伤后1~72 h 内被送至医院就诊,完善术前准备,7 d 后行手术治疗。观察组:常规腰硬联合麻醉后,取仰卧位,首先通过前内侧及前外侧入路,置入关节镜镜头及操作器械,探查膝关节各关节间室,明确有无关节内合并损伤,建立髌韧带正中入路,探查见后交叉韧带胫骨止点撕脱骨折,刨削器清理关节滑膜,清理骨折端血凝块,带PDS 缝线的肩袖缝合勾穿过后交叉韧带后方,PDS 线引对折的高强线至后交叉韧带后方,套扎后交叉韧带胫骨止点处,后交叉韧带重建定位器定位,定位器定位于后交叉韧带止点中心,2.0 mm 克氏针钻入胫骨隧道,初步复位撕脱骨块,静脉穿刺针带PDS 线经胫骨隧道入关节内,将高强线经胫骨隧道引出,拉紧高强线并穿入微型钢板打结固定,探查后交叉韧带紧张度可,固定牢固,退镜,缝合切口,弹力绷带加压包扎固定;合并半月板损伤患者均行半月板成形术或缝合术。对照组:常规腰硬联合麻醉后,取俯卧位,大腿根部上气囊止血带,麻醉生效后消毒铺巾,取膝关节后内侧倒“L”型切口,逐层切开皮肤、皮下组织,暴露出腓肠肌内侧头及半腱肌,拉钩将血管、神经朝外侧拉开,纵行切开关节囊,暴露出骨折端,清除关节内淤血,直视下复位后予以2 枚空心螺钉不同方向加压内固定,术中C 臂透视证实骨折复位良好,骨折及螺钉固定牢固,彻底清洗后缝合关节囊,缝合切口。术后处理:观察组及对照组患者术后切口均局部加压包扎,伸直位可调长腿支具外固定,术后72 h 切口局部冷疗,术后8 h 开始使用低分子肝素抗凝治疗,术后麻醉恢复后开始行踝泵功能锻炼及股四头肌等长收缩及髌骨内推功能锻炼,术后第2 天即开始进行膝关节屈伸功能锻炼,4 周屈曲角度达90°,6~8 周屈曲角度达正常,观察组患者术后1 周开始扶拐下地部分负重活动,对照组患者术后6 周开始部分负重活动,8 周后根据骨折愈合情况逐步完全负重活动。
1.3 观察指标及评价标准 比较两组手术时间、切口长度、住院时间、术前及术后1、3、5 d、3 个月疼痛视觉模拟评分法(VAS)评分,VAS 评分依据疼痛轻重分为0~10 分。术前、术后6 周和术后3、6、12 个月Lysholm 膝关节评分,Lysholm 膝关节评分依据活动能力弱强分为0~100 分;术前和术后3、6、12 个月Tegner 评分。Tegner 评分依据运动强度的弱强分为0~10 分。
1.4 统计学处理 采用SPSS 17.0 统计学软件进行分析,计数资料以率(%)表示,比较采用χ2检验,计量资料采用()表示,进行t 检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 观察组年龄18~60 岁,平均(37.15±4.52)岁;男18 例,女12 例;合并半月板损伤5 例,软骨损伤1 例。对照组年龄19~61岁,平均(37.20±4.49)岁;男20 例,女10 例;合并半月板损伤4 例,软骨损伤1 例。两组患者的年龄、性别、合并损伤等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组手术时间、切口长度、住院时间比较 观察组较对照组手术时间长、切口长度及住院时间短,差异均有统计学意义(P<0.05),见表1。
表1 两组手术时间、切口长度、住院时间比较()
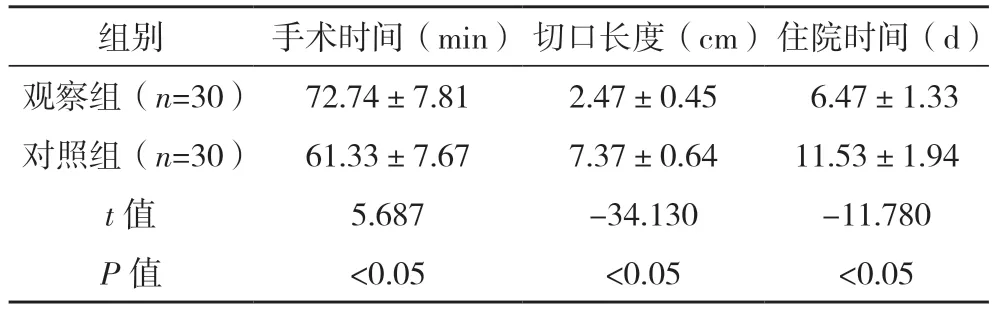
表1 两组手术时间、切口长度、住院时间比较()
2.3 两组围手术期VAS 评分比较 术前,两组VAS 评分比较,差异无统计学意义(P>0.05);观察组术后1、3、5 d 及术后3 个月VAS 评分均低于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组围手术期VAS评分比较[分,()]

表2 两组围手术期VAS评分比较[分,()]
2.4 两组Lysholm 评分与Tegner 评分比较 术前,两组Lysholm 评分与Tegner 评分比较,差异均无统计学意义(P>0.05);观察组术后6 周和3、6、12个月的Lysholm 评分均高于对照组,观察组术后3、6、12 个月的Tegner 评分均高于对照组,差异均有统计学意义(P<0.05)。见表3、4。
表3 两组Lysholm评分比较[分,()]
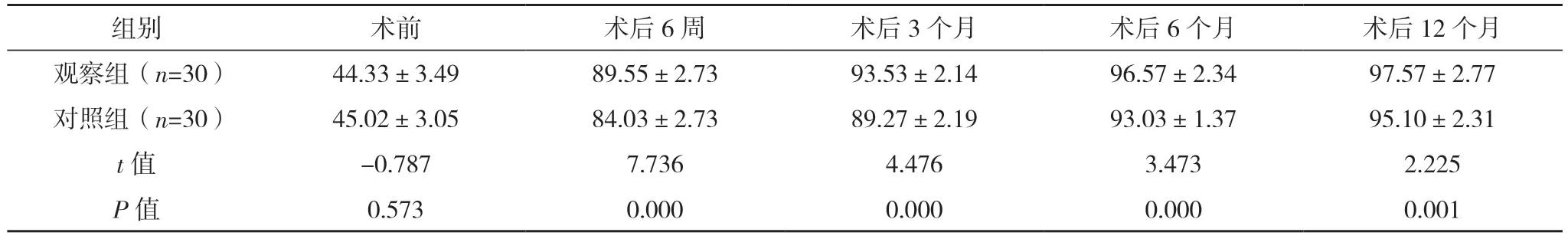
表3 两组Lysholm评分比较[分,()]
2.5 典型病例影像学表现 观察组:患者男,48 岁,因摔伤致右膝部疼痛、肿胀、活动受限1 d 入院,诊断为右膝关节后交叉韧带胫骨止点撕脱骨折,术前膝关节影像学表现见图1;采用纯前入路关节镜下高强线捆绑单隧道带线袢钢板固定,关节镜下影像表现见图2;术后恢复良好,术后影像学资料见图3。对照组:患者男,56 岁,因车祸伤至右膝部疼痛、肿胀、活动受限3 d 入院,诊断为右膝关节后交叉韧带胫骨止点撕脱骨折,术前膝关节影像表现见图4,采用膝后内侧“倒L”型小切口切开复位2 枚空心螺钉内固定术,术后恢复良好,术后影像学资料见图5。
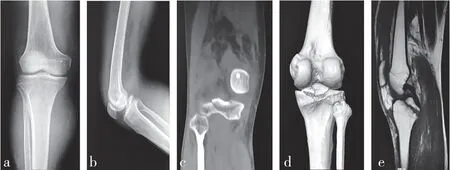
图1 观察组典型病例术前膝关节影像表现
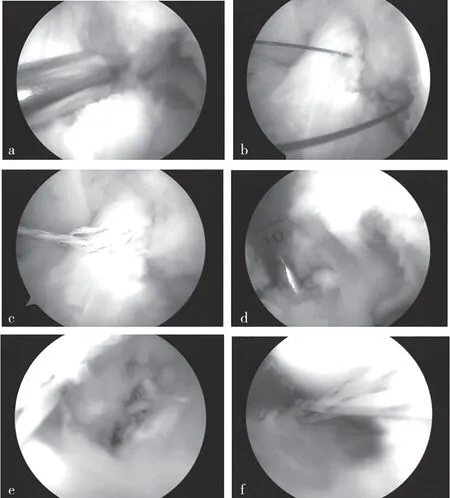
图2 观察组典型病例关节镜下图像

图3 观察组典型病例术后膝关节影像表现
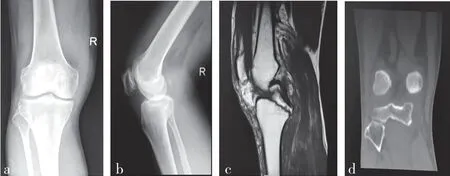
图4 对照组典型病例术前膝关节影像表现
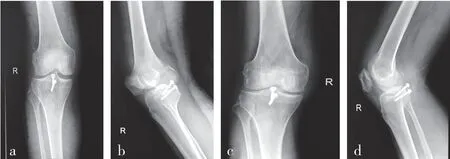
图5 对照组典型病例术后膝关节影像表现
3 讨论
后交叉韧带是膝关节后向稳定的重要结构,损伤将直接导致膝关节后向及旋转失稳,从而导致膝关节的早期退行性病变[9-10]。多数学者认为,对于>5 mm 移位患者需手术治疗[11],改善膝关节早期症状,避免远期并发症发生[12-13]。目前PCL 胫骨止点撕脱骨折主要手术治疗方式有切开复位内固定术及关节镜下复位内固定术[14]。
表4 两组Tegner评分比较[分,()]
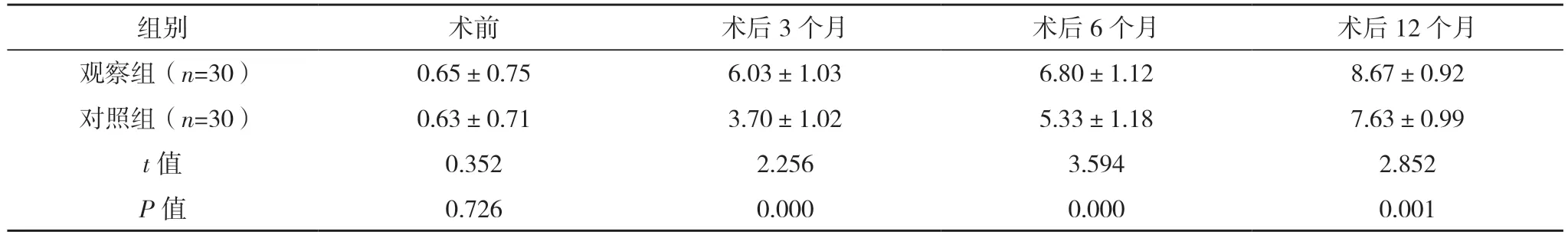
表4 两组Tegner评分比较[分,()]
近年来,关节镜技术飞速发展,关节镜治疗后交叉韧带胫骨止点撕脱骨折已成为常用治疗方式[15]。关节镜下PCL 胫骨止点撕脱骨折的手术治疗主要有前内侧及前外侧入路,结合后内侧或后外侧入路[16-17]。有学者采用前内及前外入路结合双后内侧入路治疗后交叉韧带胫骨止点撕脱骨折,取得良好效果[18]。但关节镜下前路结合双后内侧入路以及内外侧后入路手术技术的学习曲线长,难度较大,且有损伤血管、神经的风险[19-20]。本研究采用纯前方入路穿线带线袢固定,手术安全有效,减少血管、神经损伤的风险,也降低手术难度,适合基层医院开展推广。
本研究采用纯前入路关节镜下治疗Meyers McKeever Ⅲ型后交叉韧带胫骨止点撕脱骨折,术中软组织剥离少,手术微创,切口美观,虽然手术时间较对照组稍长,但患者术后VAS 评分低,明显优于对照组,能更好地行早期康复功能锻炼,住院时间较对照组明显更短,极大地改善了患者就医体验,提高了患者满意度。观察组患者术后6 周、3、6、12 个月Lysholm 评分,术后3、6、12 个月Tegner 评分均高于对照组,差异均有统计学意义(P<0.05),表明关节镜手术效果显著高于对照组,观察组术后关节功能恢复更好,具有更高的临床应用价值。
综上所述,关节镜下纯前方入路治疗Meyers McKeever Ⅲ型后交叉韧带胫骨止点撕脱骨折,手术安全、微创、疼痛轻、能处理关节内损伤,手术效果满意,临床应用优势明显。但关节镜手术对手术医师要求更高,且该技术学习曲线较长,但随着关节镜技术在临床使用经验的积累,其手术时间必然会大幅度降低。

