脓毒症病人肠黏膜屏障功能损伤与病情严重程度和预后的相关性研究
李青,杨明,田雪
脓毒症是创伤、感染及休克等疾病的常见并发症之一,其病情凶险,死亡率极高[1]。相关研究报道[2],脓毒症作为应激源,肠道内毒素和细菌感染可破坏肠黏膜屏障完整性,导致肠道菌群失调。但目前对于肠黏膜屏障功能的监测缺乏特异指标,临床诊断有一定难度。有关研究发现,肠黏膜细胞受损、坏死后能够刺激二胺氧化酶(DAO)释放入血,增加血浆及肠腔DAO活性,其可作为肠黏膜损伤早期诊断的敏感指标[3]。肠型脂肪酸结合蛋白(IFABP)作为一种胞质蛋白,在肠上皮对长链脂肪酸转运和代谢调节中有重要作用,能够准确反映肠上皮损伤。另外肠黏膜屏障受损又可增加肠通透性,D-乳酸为细菌的代谢产物,能够经受损黏膜入血,监测其浓度能够及时反映黏膜通透性改变及损伤程度[4]。本研究主要探讨脓毒症病人肠黏膜屏障功能损伤与病情严重程度和预后的相关性。
1 资料与方法
1.1 一般资料以2016年9月至2019年9月河北省廊坊市人民医院收治的126例脓毒症病人为研究对象。所有病人中男74例,女52例;年龄(56.19±6.41)岁,范围22~78岁;泌尿系统感染23例,腹腔感染(急性化脓性胆囊炎、阑尾周围脓肿、盆腔脓肿、化脓性输卵管炎所致)56例,肺部感染47例。另选同期门诊健康体检者57例作为对照组,男30例,女27例;年龄(56.13±5.77)岁,范围22~74岁。各组一般资料比较差异无统计学意义(P>0.05)。病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。
入选标准:符合脓毒症诊断标准[5];临床资料完整。排除标准:近期出现急性胃肠道疾病;慢性胃肠道疾病;恶性肿瘤;胃肠道手术切除史;对DAO、D-乳酸、IFABP水平有影响的其他疾病;长期免疫功能低下或接受免疫抑制剂治疗;不可复苏的临终状态;严重冠心病、高血压等基础疾病;入院48 h内出院、死亡病人,或死于除脓毒症以外的其他疾病。
1.2 病人组资料及亚组设计126例病人包含脓毒症61例,脓毒症休克65例。脓毒症中男34例,女27例;年龄(56.28±6.23)岁,范围22~77岁;泌尿系统感染10例,腹腔感染29例,肺部感染22例。脓毒症休克中男40例,女25例;年龄(56.11±6.58)岁,范围23~76岁;泌尿系统感染13例,腹腔感染27例,肺部感染25例。126例病人依据重症病人急性胃肠损伤分级(AGI)分为胃肠功能正常22例,Ⅰ级(存在胃肠功能风险)20例、Ⅱ级(胃肠功能紊乱)35例、Ⅲ级(胃肠功能衰竭)43例、Ⅳ级(胃肠功能严重衰竭)6例。
依据重症病人急性胃肠损伤分级分组(脓毒症肠黏膜屏障功能不同损伤程度组):①胃肠功能正常病人:男12例,女10例;年龄(55.98±6.43)岁,范围24~76岁;泌尿系统感染3例,腹腔感染9例,肺部感染10例。②脓毒症组+AGIⅠ级病人:男11例,女9例;年龄(56.01±6.36)岁,范围22~77岁;泌尿系统感染3例,腹腔感染7例,肺部感染10例。③脓毒症组+AGIⅡ级病人:男21例,女14例;年龄(56.11±6.25)岁,范围22~75岁;泌尿系统感染7例,腹腔感染16例,肺部感染12例。④脓毒症组+AGIⅢ级病人:男26例,女17例;年龄(56.46±6.58)岁,范围22~78岁;泌尿系统感染9例,腹腔感染20例,肺部感染14例。脓毒症组+AGIⅣ级中男4例,女2例;年龄(56.09±6.22)岁,范围24~76岁;泌尿系统感染1例,腹腔感染4例,肺部感染1例。
依据出院结局分组(生存组85例和死亡组41例):①生存组:男50例,女35例;年龄(56.02±6.31)岁,范围22~77岁;泌尿系统感染19例,腹腔感染41例,肺部感染25例;脓毒症胃肠功能正常22例,脓毒症+AGIⅠ级20例,脓毒症+AGIⅡ级28例,脓毒症+AGIⅢ级15例。②死亡组:男24例,女17例;年龄(56.54±6.62)岁,范围23~76岁;泌尿系统感染4例,腹腔感染15例,肺部感染22例;脓毒症+AGIⅡ级7例,脓毒症+AGIⅢ级28例,脓毒症组+AGIⅣ级6例。
1.3 观测内容及方法⑴所有病人均参照2012国际严重脓毒症及脓毒性休克诊疗指南[5]进行规范抗感染和液体复苏治疗。收集病人入院后24h内静脉血,采用肠道屏障功能生化指标分析系统酶法测定DAO、D-乳酸和IFABP水平;⑵急性生理学和慢性健康状况评价Ⅱ(APACHEⅡ)评分[6]:包含慢性健康状况、年龄、急性生理评分,总分为0~71分,病情程度与分数成正比;⑶序贯器官衰竭评分(SOFA)[7]:包含肾脏、神经、循环、肝、凝血和呼吸系统,分数越高表明器官衰竭越明显;⑷用血气分析仪测定二氧化碳分压(PaCO2)、氧分压(PaO2)浓度。
1.4 统计学方法使用SPSS 23.0进行研究资料分析。观测资料中的计量数据,均通过正态性检验,以x±s描述。两组间的比较为成组t检验或校正t检验。多组间的比较为单因素方差分析+两两比较HSD-q检验。计数资料以例数及率描述。组间比较为χ2检验或校正χ2检验。此外,相关分析为Pearson相关检验。预测诊断评估价值分析为ROC分析。统计推断的检验水准α=0.05。
2 结果
2.1 各组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标分析各组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标资料列于下表。整体比较知:各指标整体均差异有统计学意义(P<0.05)。多重比较并结合主要数据分析:脓毒症休克组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分及PCO2高于脓毒症组且高于对照组,PaO2低于脓毒症组且低于对照组,差异有统计学意义(P<0.05),见表1。

表1 脓毒症病人126例与健康体检者57例DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标分析/x±s
2.2 脓毒症肠黏膜屏障功能不同损伤程度组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标分析脓毒症肠黏膜屏障功能不同损伤程度组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标资料列于下表。整体比较知:各指标整体差异均有统计学意义(P<0.05)。多重比较并结合主要数据分析:脓毒症组+AGIⅣ级组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分及PCO2高于脓毒症组+AGIⅢ级、脓毒症组+AGIⅡ级、脓毒症组+AGIⅠ级和脓毒症胃肠功能正常组,PaO2低于脓毒症组+AGIⅢ级、脓毒症组+AGIⅡ级、脓毒症组+AGIⅠ级和脓毒症胃肠功能正常组,差异有统计学意义(P<0.05),见表2。
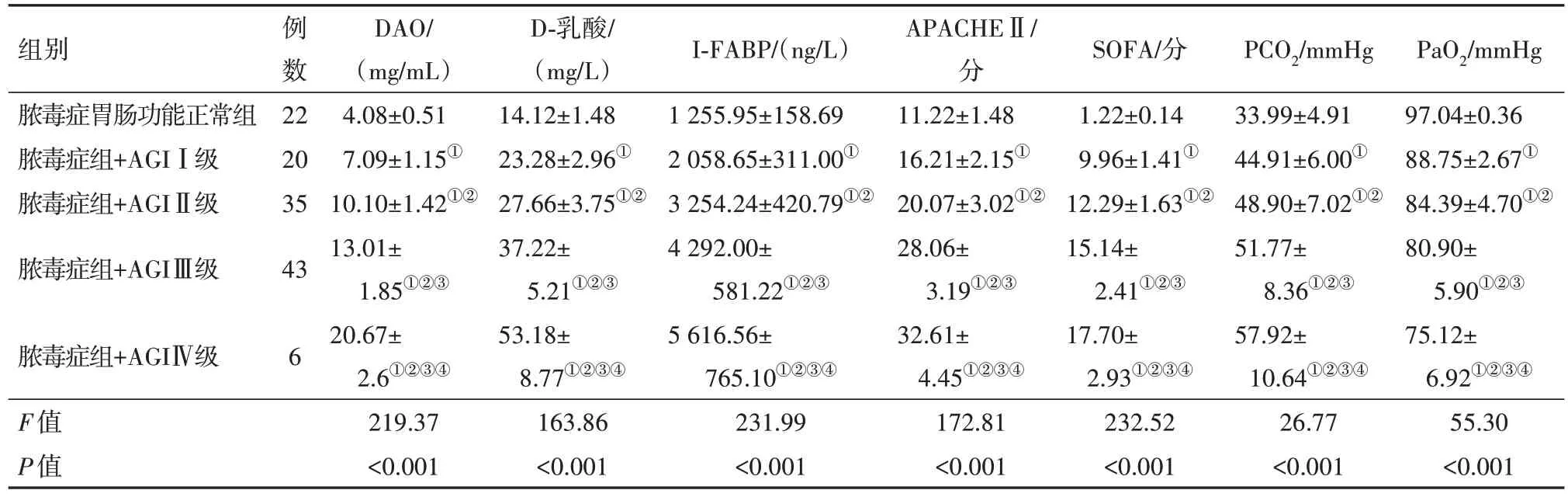
表2 脓毒症病人126例肠黏膜屏障功能不同损伤程度组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标分析/x±s
2.3 脓毒症不同预后情况组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标分析死亡组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分及PCO2高于生存组,PaO2低于生存组,差异有统计学意义(P<0.05),见表3。
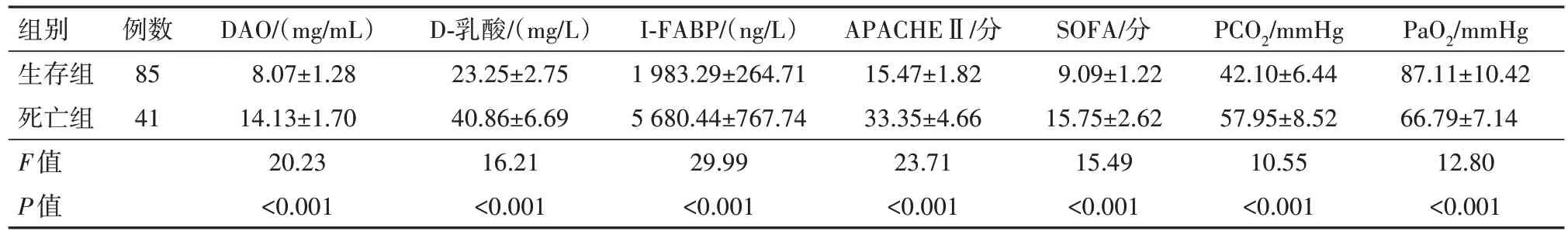
表3 脓毒症病人126例不同预后情况组DAO、D-乳酸、IFABP、APACHEⅡ、SOFA评分和血气指标分析/x±s
2.4 脓毒症病人DAO、D-乳酸、IFABP和各指标的相关性分析以Pearson相关分析法,行脓毒症病人DAO、D-乳酸、IFABP和各指标的相关性分析。结果:脓毒症病人DAO、D-乳酸、IFABP和APACHEⅡ、SOFA评分及PCO2呈正相关(P<0.05),和PaO2呈负相关(P<0.05),见表4。

表4 脓毒症病人DAO、D-乳酸、IFABP和各指标的相关性分析
2.5 DAO、D-乳酸、IFABP对脓毒症病人预后的预测分析进一步探讨DAO、D-乳酸、IFABP对脓毒症病人预后的评估价值,以死亡组(n=41)为阳性样本,以生存组为阴性样本(n=85),建立ROC预测分析模型,并采用组段建模模式:被分析指标按样本总水平数值范围划分为若干个组段,建立ROC曲线。再以软件拟合之ROC曲线读取约登指数最大值点,对应计算理论阈值、灵敏度和特异度。经ROC分析提示其诊断价值较高。见表5,图1。
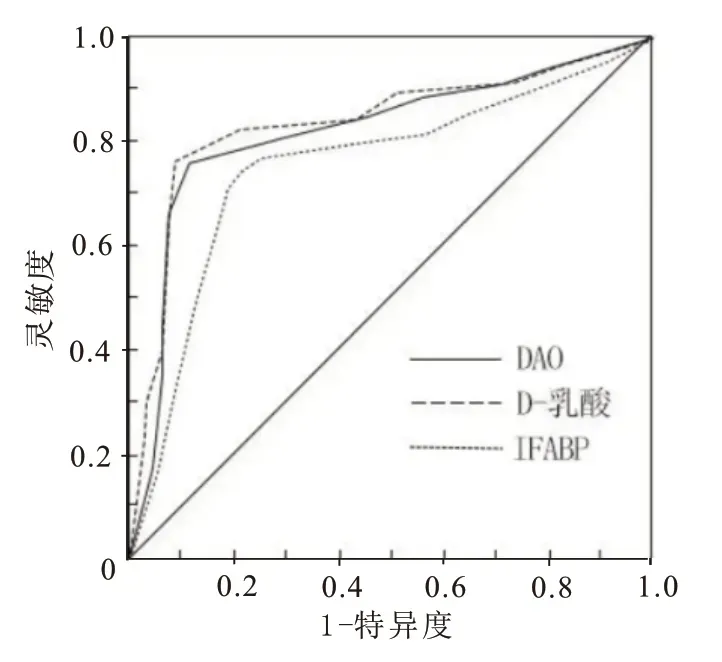
图1 DAO、D-乳酸、IFABP对脓毒症病人预后的预测分析

表5 DAO、D-乳酸、IFABP对脓毒症病人预后的预测分析结果
3 讨论
脓毒症已成为非心脏病危重病人死亡的主要原因,尽管近年来器官功能支持及抗感染治疗手段已得到不错的发展,但脓毒症病人预后仍不甚理想[8]。脓毒症休克容易引起器官功能障碍,目前普遍研究认为胃肠道是脓毒症最常受累的脏器之一,肠道是免疫防疫、分泌排泄及消化吸收的重要器官,正常肠黏膜有屏障功能,可充分阻断肠腔中毒素、细菌的吸收,且可避免电解质和水分的丢失,抑制微生物和抗原进入体内[9]。严重感染时内脏血管旋转性收缩,导致胃肠道缺血、上皮坏死及脱落,引起肠道屏障功能损伤,增加通透性,且缺血再灌注又可引起细胞功能障碍、细胞死亡,损伤肠屏障功能[10]。另外肠道菌群失调及细菌移位又可破坏胃肠道内微生态平衡,加重脓毒症病情,甚至诱发多器官功能障碍综合征[11]。调查研究报道,脓毒症病人肠黏膜屏障功能损伤可能是导致此类病人预后不良的独立危险因素,明显增加脓毒症病人的病死率[12]。临床通过早期预测肠道功能,能够提供及时的临床预警和病情评估,对脓毒症的治疗有重要的指导作用,从而利于危重症病人的病情恢复。
目前肠道功能障碍的诊断缺乏统一标准,既往通过测定尿乳果糖和甘露醇(L/M)比值反应肠黏膜屏障功能状态,但L/M标本采集较复杂,且影响因素较多,有一定局限性[13]。DAO为细胞内氧化酶,其活性较强,肠道组织内的含量较多,肠黏膜上皮细胞受损后DAO可吸收入血,增加肠腔和血浆中DAO的浓度[14]。DAO在外周血中的活性较稳定,能够反映肠黏膜情况,且可评价肠黏膜上皮细胞受损后的修复情况。脓毒症能够降低机体免疫防御功能,引起肠黏膜功能受损,增加屏障功能通透性,导致细菌增生和肠道菌群失调,增加D-乳酸浓度,D-乳酸为肠道固有细菌的代谢产物,通过测定其水平可预测肠黏膜屏障通透性情况[15]。IFABP为低分子量胞质蛋白,机体正常状态下血液中IFABP的浓度极低,肠黏膜炎症或肠缺血早期,导致肠绒毛吸收细胞损伤,引起IFABP释放入血[16]。张传宝等[17]研究发现,IFABP能够反映肠黏膜屏障受损程度,和小肠缺血/再灌注损伤时间有直接关系。本研究结果显示,脓毒症病人DAO、D-乳酸和IFABP水平显著高于健康对照组,脓毒症休克组以上指标又高于脓毒症组,提示脓毒症能够导致病人肠道屏障功能损伤,发生休克者肠道黏膜屏障功能受损更明显。AGI分级能够反映病人胃肠道功能障碍程度,本研究发现,脓毒症病人AGI分级越高DAO、D-乳酸和IFABP浓度越高,表明肠黏膜屏障功能受损程度越明显越可刺激DAO、D-乳酸和IFABP分泌[18]。通过分析生存组和死亡组发现,死亡组AGIⅢ级及AGIⅣ级占比率高于生存组,且死亡组DAO、D-乳酸和IFABP浓度较高,表明肠黏膜屏障功能程度越重病人预后越差。
APACHEⅡ评分是临床评价危重症病人病情程度和预后的客观指标,通过年龄、慢性健康状态、急性生理状态对病人进行综合评价[19]。SOFA评分有利于识别病人病情情况,指导临床治疗,量化其死亡风险[20]。但APACHEⅡ评分及SOFA评分系统检测指标较多,且动态性有限。脓毒症随着病情进展能够导致生命组织酸中毒,影响组织氧合计酸碱情况,PaO2和PCO2能够较准确地反映细胞呼吸,对于脓毒症病人预后评估有重要作用[21]。相关性分析显示,脓毒症病人DAO、D-乳酸、IFABP和APACHEⅡ、SOFA评分及PCO2呈正相关,和PaO2呈负相关,进一步表明临床通过监测DAO、D-乳酸、IFABP浓度能够反映机体病情的严重程度。ROC曲线分析显示,DAO、D-乳酸、IFABP对脓毒症病人预后的曲线下面积均大于0.70,提示其对脓毒症病人的预后均有较好的预测价值。
综上所述,脓毒症病人肠黏膜屏障功能损伤能够增加病人病死率,临床测定肠黏膜屏障功能情况能够反映病人病情严重程度,且对预后有一定预测作用。但本研究观察指标不够全面,且样本量有限,需进一步增加样本量,减少随机误差,增加结论的可靠性。

