性早熟女童临床特点及基础性激素结果分析
马兰花 宁建英
我国中枢性性早熟诊断与治疗共识对性早熟的定义为女孩在8岁前出现第二性征发育,性早熟的发生会造成女童最终身高受损、月经早初潮,可能引起相应的心理问题或社会行为异常[1]。不仅影响患儿身心发育,也会带来心理负担。流行病学调查结果表明,近年来我国儿童性早熟的发生率呈上升趋势[2]。目前,促性腺激素释放激素(gonadotropinreleasing hormone,GnRH)激发试验是诊断中枢性性早熟(central precocious puberty,CPP)的金标准[3]。也是鉴别CPP、不完全性早熟(incomplete precocious puberty,IPP)和外周性性早熟(peripheral precocious puberty,PPP)的重要依据。在多数医院,GnRH激发试验需住院检测,且需多次抽血,给患儿及家长增加了经济及心理负担,且有些家长不接受此项检查。所以,若能在门诊通过CPP患儿临床特点及性激素的基础值来判断是否有下丘脑-垂体-性腺轴(hypothalamic-pituitary-gonadal axis,HPGA)的启动具有重要的临床意义。现国内外关于诊断CPP的基础性激素截点值尚无统一定论,本研究通过分析性早熟患儿的临床特点,探讨性激素基础值在CPP诊断中的作用,有一定的临床指导意义。
材料与方法
1.研究对象:回顾性分析2016年6月~2021年9月于石河子大学医学院第一附属医院儿科收治的性早熟患儿,符合《中枢性性早熟诊断与治疗共识(2015)》诊断标准的均经GnRH激发试验明确诊断的50例CPP女童作为CPP组[1]。另选取同时期来笔者医院就诊的均经GnRH激发试验明确诊断的50例IPP女童作为IPP组,诊断符合《性早熟诊疗指南(试行)》相关标准[4]。排除标准:①有明确的放疗、化疗病史;②合并其他影响内分泌的疾病;③先天性遗传代谢病等其他重大疾病史;④肿瘤及罕见综合征。两组患儿均为汉族女童,两组女童年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经过笔者医院医学伦理学委员会审批(伦理审批号:KJ2019-153-01)。
2.研究方法:对两组患儿行临床资料收集,并收集实验室检查、性腺超声、性激素基础值检测结果。骨龄(bone age, BA)由中国人手腕骨发育标准CHN法评价所得。骨龄与年龄差值=BA-实际年龄(chronological age,CA),骨龄指数(bone age index,BAI)=BA/CA。遗传靶身高(target height,TH)=(父亲身高+母亲身高-13)/2(女童)。通过Bayley-Pinneau法计算预测成年身高(predicted adult height,PAH)。预测身高受损值=TH-PAH。本研究以血清 25羟维生素D>75nmol/L作为正常值。卵巢容积=长(cm)×宽(cm)×厚(cm)×0.5233。

结 果
1.一般情况比较:两组女童中各有1例为早产,其他98例女童均为足月产,两组患儿均为汉族女童,除2例早产外两组女童出生体重及身长均在正常范围内,两组女童饮食结构均正常,运动情况正常,甲状腺功能、甲乙丙肝定量、血常规、肝肾功能、糖化血红蛋白、肿瘤标志物、皮质醇、促肾上腺皮质激素、17羟孕酮、肾上腺B超、腹部常规超声、心脏彩超、染色体均正常。
2.骨龄比较:CPP 组BA-CA及BAI均大于IPP组,差异均有统计学意义(P均<0.05,表1)。

表1 两组骨龄比较
3.就诊时情况比较:100例性早熟患儿中,以乳房发育为主诉就诊88例,其中IPP组50例均因乳房发育就诊;月经初潮者均在CPP组。
4.身高比较:以骨龄计算,CPP组患儿PAH小于IPP组,差异均有统计学意义(P均<0.05);CPP组TH-PAH大于IPP组,差异有统计学意义(P<0.05,表2)。

表2 两组身高比较
5.性腺发育情况比较:CPP组子宫长径、最大卵泡直径、双侧卵巢平均容积均大于IPP组,差异均有统计学意义(P均<0.05,表3)。

表3 两组性腺发育情况比较
6.25羟维生素D检验结果比较:两组检测值均低于正常水平,CPP组患儿25羟维生素D检测值小于IPP组,差异无统计学意义(P>0.05)。
7.性激素检测值比较:CPP组基础LH及LH/FSH均大于IPP组,差异均有统计学意义(P均<0.05,表4)。

表4 两组的促性腺激素结果比较
8.确定LH基础值截点: ROC上最靠左上方的点确定为截值点,LH截值点为0.53IU/L时,约登指数最大,为0.8,此时用于诊断中枢性性早熟的敏感度为 88%,特异性为92%,曲线下面积为 0.93,95% CI: 0.87~0.98(P<0.05,图1)。
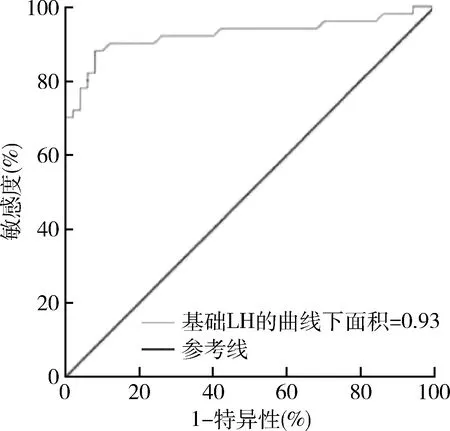
图1 基础LH对CPP诊断的 ROC 曲线分析
讨 论
本研究中,CPP组患儿BA-CA及BAI均大于IPP组,CPP患儿BA提前且大于1岁,因CPP患儿BA超过CA,骨骼成熟较快,使骨骺提前闭合,生长周期明显缩短,导致最终成年身高不同程度受损[6]。以骨龄计算,CPP组PAH低于IPP组,TH-PAH大于IPP组,部分CPP组患儿PAH达矮小症标准[7]。CPP组患儿子宫长径、双侧卵巢平均容积及最大卵泡直径均大于IPP组,结果提示CPP组患儿除乳房发育外,伴有其他第二性征发育。两组患儿均伴有不同程度的25羟维生素D缺乏,但差异无统计学意义,维生素D在调节钙磷稳态,尤其是参与骨矿化和骨量获取的途径方面发挥着重要作用,考虑性早熟患儿生长速率加快,维生素D需要量增加[8]。另一方面,黄晓燕等[9]研究显示,维生素D水平低可能与性早熟的发展进程有关,但维生素D如何影响HPGA早期激活的具体机制尚不清楚,因此对于性早熟患儿,无论是CPP还是IPP,均可适度予以维生素D口服补充。IPP可发展为CPP,因此IPP患儿亦需定期门诊随诊,监测患儿生长发育情况,及时诊断并予以干预治疗,避免漏诊,减少最终成年身高受损程度[10]。本研究中两组性早熟患儿均为女童,符合国内外目前性早熟患儿以女童为主的研究结论。大部分性早熟女童以乳房发育为早期表现而就诊,伴有性腺容积增大,若伴有阴毛发育及月经来潮,骨龄大于实际年龄1岁以上,身高百分位偏低,预测成年身高受损,应考虑为CPP。
根据HPGA的提前激活情况, 性早熟分为CPP和PPP;IPP为CPP的变异, 包括单纯性乳房早发育(premature thelarche, PT)、单纯性阴毛早发育(premature pubarche, PP)和单纯性早初潮(premature menophania, PM),其中以PT最为常见,与本研究结果相符[11]。此类患儿亦为8岁之前出现乳房发育,但无其他第二性征发育,无骨龄提前及生长加速,GnRH激发试验阴性。现临床上多以女孩出现乳房增大作为性早熟的早期表现而进一步做性激素激发试验,考虑到性激素激发试验的繁琐性,有临床研究者提出LH基础值检测可初步诊断CPP[12,13]。
目前国内外研究对于LH基础值诊断截点无统一定论,有研究报道,基础血清 LH≥0.2IU/L对预测阳性GnRH激发试验结果具有70% 的敏感度和70% 的特异性[14]。而Vurall等[15]研究则表明,当基础 LH 的截点为0.65IU/L 时,诊断CPP的敏感度为78%,特异性为100%,截点下降为0.1IU/L时,敏感度达到100%,但特异性降低到32%。邓春晖等[16]研究提示,当切割值为1.5IU/L时,诊断敏感度下降为31.1%,特异性为100%,对于血清LH基础值为1.5IU/L的女童,结合其临床症状可以确诊为CPP。但若以1.5IU/L作为诊断截点,将漏诊一部分CPP患儿,因LH为脉冲式分泌,受检测方法的影响,其水平差异很大[17]。约50%左右乳房Tanner Ⅱ期的女孩 LH基础值可在青春期前的水平,且在临床实际工作中,部分CPP患儿即便 LH 基础值<0.1IU/L,经促性腺激素激发试验后仍证实有 HPGA启动[18]。本研究中,CPP组女童的基础LH及LH/FSH均高于IPP组,且当基础LH截点为0.53IU/L时,约登指数最大,为0.8,此时用于诊断CPP的敏感度为 88%,特异性为92%,具有较好的特异性及敏感度,但诊断CPP仍需结合临床特点予以综合判断。本研究表明,以血清LH 基础值0.53IU/L作为诊断截点对初步诊断 CPP具有一定指导意义,且方便易行,更能被患儿及其家长接受,可以进一步深入研究,并广泛应用于临床。
本研究的不足之处在于,总体研究病例数偏少,外周性性早熟患儿病例数极少未纳入组,未能收集到健康儿童性激素水平数据,对结果有影响,后期需要开展大样本量、多中心研究进一步探索以支持本研究结论。

