颈部核心稳定训练联合稳定咬合板治疗颞下颌关节紊乱病的临床疗效观察
王 璞 韦丽宾 高 岚 刘辉明 周宏斌 倪广晓
颞下颌关节紊乱病(temporomandibular disorders,TMD)是口颌面痛的常见原因之一,涉及咀嚼肌和颞下颌关节(temporomandibular joint TMJ)。主要临床表现为面部及耳前区疼痛、关节活动弹响、张口受限。一项涉及北美地区的流行病学调查发现TMD影响15%的成年人和7%的青少年[1],中国大陆地区流行病学调查结果显示60%的成年人收到TMD 的影响,并且患病人群中以20~40 岁女性居多[2]。TMD 病因复杂,病理机制尚不明确,在治疗方面以非侵入性的物理治疗方法为主[3]。本课题组前期研究发现颈椎功能不良与TMD 发病相关[4],并验证了颈椎核心稳定训练方法治疗TMD 的疗效和安全性[5]。核心稳定性训练是近年来康复治疗领域临床应用和研究的热点,主要应用于运动功能障碍的康复。核心稳定性训练能够提高人体在非稳定状态下的平衡能力,激活深层小肌群增强控制力和协调性,从而改善运动功能,预防和减少肌肉骨骼疾病的风险。颈部核心稳定性训练能够改善头颈部的肌群的失衡状态,从而纠正不良姿势和咬合关系。但是在临床应用中也发现一些问题,两次治疗间歇期间(约为24 小时),患者的颞下颌关节功能及开口度均有不同程度倒退。有研究发现不同程度疼痛的TMD患者佩戴稳定咬合板,短期内肌筋膜痛与可复性关节移位相关疼痛可有良好效果[6]。国外最近的一项Meta 分析结果显示,稳定咬合板对关节区疼痛的缓解作用短期效果显著,应用稳定咬合板治疗疼痛,对肌筋膜痛患者治疗效果优于可复性关节盘前移位者且优于不可复性关节盘移位患者[7]。本研究探讨颈椎核心稳定训练联合稳定咬合板治疗对TMD 的临床疗效,为TMD的临床治疗提供依据。
资料与方法
1. 一般资料:选取自2021 年3 月~2022 年2 月就诊于河北医科大学第二医院口腔科的TMD 患者212 例(90 例男性和122 例女性),年龄18~60 岁,采用区组随机法将患者分为对照组和观察组。对照组,106 例,男性43 例,女性63 例,平均年龄(45.00±9.28)岁,病程2.5~7.8 周,平均(3.8±1.2);治疗组,106 例,男性47 例,女性59 例,平均年龄(44.00±10.32)岁,病程2.4~8.0 周,平均(4.0±1.5)。2 组性别、年龄、病程比较无显著性差异(P>0.05),(见表1),具有可比性。本研究符合《赫尔辛基宣言》的要求,本研究经河北医科大学第二医院科研伦理审查委员会批准(编号:2020-R190),所有患者均签署知情同意书。

表1 两组患者一般资料比较
2. 入选标准和排除标准:入选标准:①符合国际牙科研究会2014 年发布的DC/TMD 轴Ⅰ诊断标准[8];②伴有不同程度的单侧或双侧颌面部疼痛、下颌运动异常、颞下颌关节杂音等临床表现;③颞下颌关节影像学检查未见占位性病变;④患者无严重错颌畸形,牙周组织良好,牙列相对完整,无不良修复体;⑤近3个月内未接受过针对TMD的任何治疗;⑥签署知情同意书。
排除标准:①患有精神疾病;②有颞下颌关节外伤或手术史;③有自身免疫性骨关节系统疾病;④有其他不能配合治疗的疾病或因素。
3. 治疗方法:所有患者入组后,均进行健康宣教,嘱患者避免偏侧咀嚼及进食硬食,保持头颈部良姿位。
(1)对照组:给予颈部核心稳定训练及超短波治疗,每周治疗6 天,休息1 天,共治疗3 周。颈部核心稳定训练法:①站姿小燕飞:患者取站立位,双脚与肩同宽,小腹微收,脊柱伸直,收下颌,颈部后伸,头向后仰,双侧上肢伸直并外旋,手掌张开,掌心朝向外上,用力将肩胛骨向脊柱中线靠拢,维持该姿势5~10 s,然后恢复到起始体位,休息3~5 s后重复上述动作,3 次为1 组,共完成5 组;②多裂肌功能训练:患者双手、双膝着地支撑体位,小腹微收,同时伸直右上肢及左下肢,并慢慢抬高至与腰背部平行,维持该姿势10~15 s,休息5~8 s后练习对侧肢体,如此重复该动作,患者感觉有颈部酸痛感或完成10 个循环即可停止;③颈部肌群多角度等长抗阻训练,在康复师辅助下进行,包括颈部前屈后伸、左右侧屈,左右旋转,上述动作练习5次为1组,共练习3组。
超短波治疗使用五官超短波治疗仪,将圆形电极对置于双侧颞下颌关节处,皮肤与电极之间距离0.5~1 cm,输出电流50 mA,每日一次,每次10 min。
(2)治疗组:在对照组治疗方法基础上佩戴稳定咬合板。稳定咬合板是由硬丙烯酸树脂制成,应用卡环将其固定在第一磨牙和第一前磨牙上,上颌全牙弓咬合面被全部覆盖,与上颌牙列吻合准确,无松动。下颌牙所有功能尖和切牙切缘与咬合板平面接触良好,磨牙区呈点式接触,前牙呈轻微接触。保证咬合板表面光滑和平整,尽量避免对软组织的不必要的刺激。对每位患者进行正确佩戴咬合板宣教,所有患者均选择全天佩戴,佩戴时长3个月。
4. 疗效评估:1 位口腔科医师和1 位康复科医师于治疗前、治疗后及治疗后3 个月对所有患者进行评估,2 位医师均对研究内容不了解。口腔科医师评估患者的Fricton 颞下颌关节紊乱指数、最大张口度(MMO)及总体症状改变等级评分(GRCS),康复科医师评估患者的颈椎功能障碍指数(Neck Disability Index, NDI)和疼痛视觉模拟评分(VAS)。①Fricton 颞下颌关节紊乱指数评定TMD患者颞下颌关节功能,该量表评定内容包括下颌运动(mandibular movement,MM)16 项、关节杂音(joint noise,JN)4 项、关节触压诊(joint palpation,JP)6 项、咀嚼肌及相关肌群压诊(muscle palpation,MP)28 项,上述各项检查结果如为阳性则计1 分。阴性则计0 分;颞下颌关节功能障碍指数(dysfunction index,DI)=(MM+JN+JP)/26;肌肉触压痛指数(palpation index,PI)=MP/28;Fricton 颞下颌关节紊乱指数(Fricton's craniomandibular index,CMI)=(DI+PI)/2,(见表2)。②疼痛视觉模拟评分(Visual Analogue Score,VAS)描述每位患者的疼痛程度,并用10 cm 长标尺 (左端“0”代表无痛,右端“10”代表剧烈疼痛)的游标位置对应的数值体现疼痛程度。③最大张口度(Maximal Mouth Opening,MMO), MMO 为主动颞下颌关节活动度,测量上颌和下颌中切牙边缘之间的垂直距离。参与者被要求“在没有疼痛的情况下尽量张开嘴”。④颈椎功能障碍指数(Neck Disability Index,NDI)[9],NDI 评定内容包括疼痛、生活情况、提物、阅读、头痛、集中注意力、工作、开车、睡眠、娱乐等10个方面,总分为50 分。对于不会驾驶汽车的患者,删除了汽车驾驶选项,即9项45分法,得分越高表示患者颈部功能障碍程度越严重。⑤总体症状改变等级评分(Global Rating of Change Scales,GRCS),GROC量表提供了个人对整体变化感知的主观信息。量表的范围从-7(非常差)到0(大致相同),再到+7(非常好)。

表2 两组TMD患者基线资料比较
5. 统计学方法:应用SPSS 20.0 分析数据。计数资料比较采用χ2检验。计量资料比较采用单因素方差分析、SNK-q检验和重复测量方差分析,非正态分布数据比较采用非参数的秩和检验,P<0.05 为差异有统计学意义。
结果
在治疗期间,治疗组有1 例退出研究,对照组没有病例脱落。治疗后3 个月随访时,对照组和观察组各有1例脱落。
1. 两组Fricton指数和VAS比较:对照组和治疗组的DI、PI、CMI 和VAS 评分从治疗前至治疗后3 个月呈显著性降低(P<0.05)。组间比较显示,在治疗后及治疗后3个月,2组DI、PI、CMI和VAS 评分差异均有统计学意义(P<0.05);治疗组的Fricton 指数和疼痛程度改善优于对照组(见表3,表4)。

表3 2组患者Fricton颞下颌关节紊乱指数比较(χ±s)

表4 2组患者VAS评分比较(χ±s)
2. 两组患者最大开口度(MMO)比较:对照组和治疗组的MMO 从治疗前至治疗后3 个月均有显著性增加(P<0.05),两组间比较,在治疗后及治疗后3个月差异有统计学意义(P<0.05),治疗组均优于对照组(表5)。
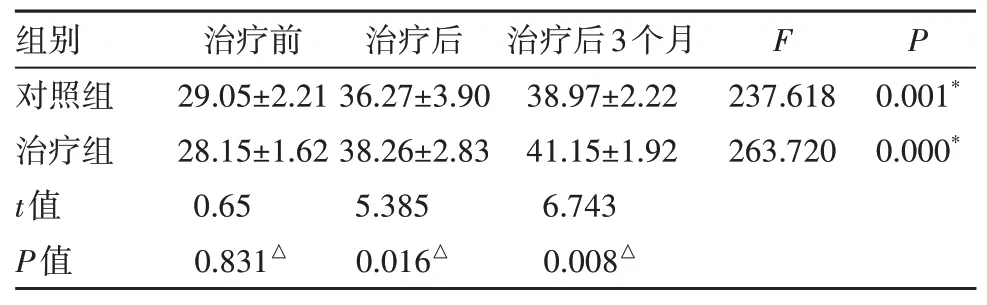
表5 2组治疗前后及随访时MMO(mm)比较
3.两组患者颈椎功能障碍指数(NDI)比较:两组患者NDI 指数从治疗前至治疗后3 个月呈显著性改善(P<0.05)。组间比较显示,在治疗后及治疗后3个月,2组NDI差异无统计学意义(P>0.05)(见表6)。

表6 2组治疗前后及随访时NDI比较
4.两组患者GRCS 评分结果比较:在治疗后及3个月随访时,两组患者的主观症状改善评分均有提高,2组患者治疗后3个月随访时比较差异有统计学意义(P<0.05),治疗组患者的主观症状改善优于对照组(见表7)。

表7 2组治疗后及随访时GRCS比较
讨论
本研究应用颈椎核心稳定训练联合稳定咬合板疗法治疗TMD,疗效优于单纯应用颈部核心稳定训练,弥补了颈部核心稳定训练治疗TMD 间歇期出现的开口度和颞下颌关节功能倒退。联合了佩戴稳定咬合板治疗后,上述问题得到了显著改善。
TMD 是常见的颌面疼痛性疾病,病因复杂。近年来,关于颈部肌肉骨骼系统与TMD 的相关性研究较多。De Olivdra-Souza 等的一项Meta 分析发现,颈部活动度和肌力的减退及功能障碍与TMD 密切相关[10]。Ballenberger N 等的研究发现肌源性TMD患者的肌筋膜疼痛与颈椎前屈伸头部前伸显著相关[11]。姚远[12]等的横断面调查研究发现相比健康人群,TMD 患者头部明显过度前伸,头颈姿势异常,TMD 患者头前伸角度越大颈部肌肉抗压痛能力愈强,颈部功能与肌肉压痛阈值呈正相关[13]。颈部核心稳定性下降会带来颈部姿势异常,颞下颌关节周围肌肉也参与维持头颈部姿势控制,因此长期的不良咬合习惯会影响头颈部姿势控制,姿势异常就会破坏颈部核心稳定肌群的力学平衡,长时间的失衡状态会导致颈部核心力量不足,核心稳定性下降[10]。相反,颈部核心力量不足,核心稳定控制能力差,头颈部姿势不良也会影响颞下颌关节肌群的力学平衡,长时间作用会导致咬合异常,增加TMD 的发病概率[13]。也有学者研究发现腰骶部和骨盆的不良姿态也与TMD 的发病相关,可见人体作为一个整体,脊柱骨盆等核心区的变化都可能影响到颞下颌关节状态。稳定咬合板,具有平滑的咬合面,无牙尖交错,不会出现咬合干扰及早接触;同时抬高咬合,使升牙合肌群放松,关节内负压降低。多项研究表表明稳定咬合板在改善TMD 患者关节疼痛和恢复张口度方面具有显著疗效,也有助于缓解关节弹响。目前的研究进展均不建议将咬合板作为TMD 治疗的首选方法,而是将咬合板与其他治疗方式结合,还需要观察远期疗效来进一步证实[14,15]。
本研究中的104例TMD患者采用了颈椎稳定训练联合佩戴稳定咬合板治疗。通过对比治疗前后各时间点的Fricton 指数、MMO、VAS 评分及NDI 验证联合疗法的有效性。结果显示,治疗组患者的Fricton指数、最大张口度、疼痛程度均显著优于对照组患者,可见联合佩戴稳定咬合板治疗提高了TMD的治疗效果。所有患者的颈椎功能指数在治疗后及随访阶段均有改善,但2 组间在各个时间点比较没有显著性差异,佩戴稳定咬合板对颈部核心稳定性的影响还需要深入的临床研究证实。应用GRCS 评估患者的满意度,结果显示治疗组患者的总体症状改善满意度优于对照组,患者对颈椎稳定训练联合稳定咬合板治疗TMD 的满意度和接纳程度较好,治疗期间也未出现不良反应。
本研究采用颈部核心稳定训练联合稳定咬合板治疗颞下颌关节紊乱病,在短期治疗观察中,可显著地缓解疼痛、增加张口度,改善TMD 患者的颞下颌关节功能。与颞下颌关节相关的生物力学变化对TMD 的发病和患病程度的影响值得深入探讨。但是本研究也存在一些不足,纳入的患者例数有限,随访的时间也仅有3 个月,后期仍需要进行大样本多中心的临床研究以论证其对TMD的疗效。

