可逆性后部白质脑病综合征的临床和影像学特征
全宏娟 易继平 廖远高 刘小军 曹莉梅 胡海冰 杨期明
可逆性后部白质脑病综合征(reversib le posterior leukoencephalopathy syndrome,PRLS)是以头痛、癫痫间样发作、视觉障碍、意识障碍及精神障碍为主要临床表现,影像学上主要表现为可逆性大脑后部白质损害的临床综合征,PRLS最早由Hinchey等于1996年提出[1],由于该病症状具有戏剧性恢复,未引起临床医生重视,现总结本院2000年9月~2010年6月收治的12例PRLS患者的临床资料,并结合文献分析如下。
1 临床资料
1.1 一般资料 本组男3例,女 9例,年龄25~55岁,平均年龄(35.12+10.42)岁。急性起病7例、亚急性起病5例。继发于妊娠高血压综合征子痫间3例、高血压脑病4例、尿毒症2例、系统性红斑狼疮2例,肺癌术后化疗1例。
1.2 临床表现 出现头痛l1例、皮质盲4例、癫痫间发作3例、恶心呕吐5例、意识障碍6例、头晕 3例、偏瘫1例、持续性、双侧巴彬斯基征阳性4例、腱反射亢进4例、水平性眼震1例、无神经系统定位体征2例。
1.3 腰穿脑脊液检查 压力为190~240mmH2O,平均210.5 mm H2O,常规及生化检查正常,细菌、病毒、真菌、结核病原学检查阴性。
1.4 影像学检查 5例行TCD检查提示多处颅内动脉血流加快。发病后立即行头颅核磁共振检查示T1W I呈低信号,T2 W I呈高信号,脑后部白质10例、顶叶8例、额叶 5例、颞叶 1例;侧脑室旁 2例、小脑与脑干1例。2例行增强均未见强化;3例行Flair像检查显示高信号,MRV检查无异常。
1.5 治疗及转归 12例患者经病因治疗,解痉、降压、停用免疫抑制剂或化疗药、控制感染,酌情使用甘露醇、呋塞米等脱水药降低颅内压、减轻脑水肿,大部分患者于5~21 d后症状和体征恢复至病前水平,头颅MRI检查示8例完全恢复,4例部分恢复,未遗留神经系统后遗症。
2 讨 论
可逆性白质脑病综合征病因较多,包括妊娠期子痫间、高血压脑病、肾脏疾病、免疫抑制剂或细胞毒性药物的使用还有少数原因为透析平衡失调、急性血管病,卟啉症、颈动脉内膜剥脱术后胶原性血管病,如系统性红斑狼疮、结节性多动脉炎、白塞病[2,3],但一般认为血压升高为居首因素[4],本组12例患者中均有高血压病,而高血压病者合并肾衰竭的更易引发该病,一些药物的使用或致病因子引起血管内皮功能障碍、体液潴留都可能在RPLS的发生中起一定作用。
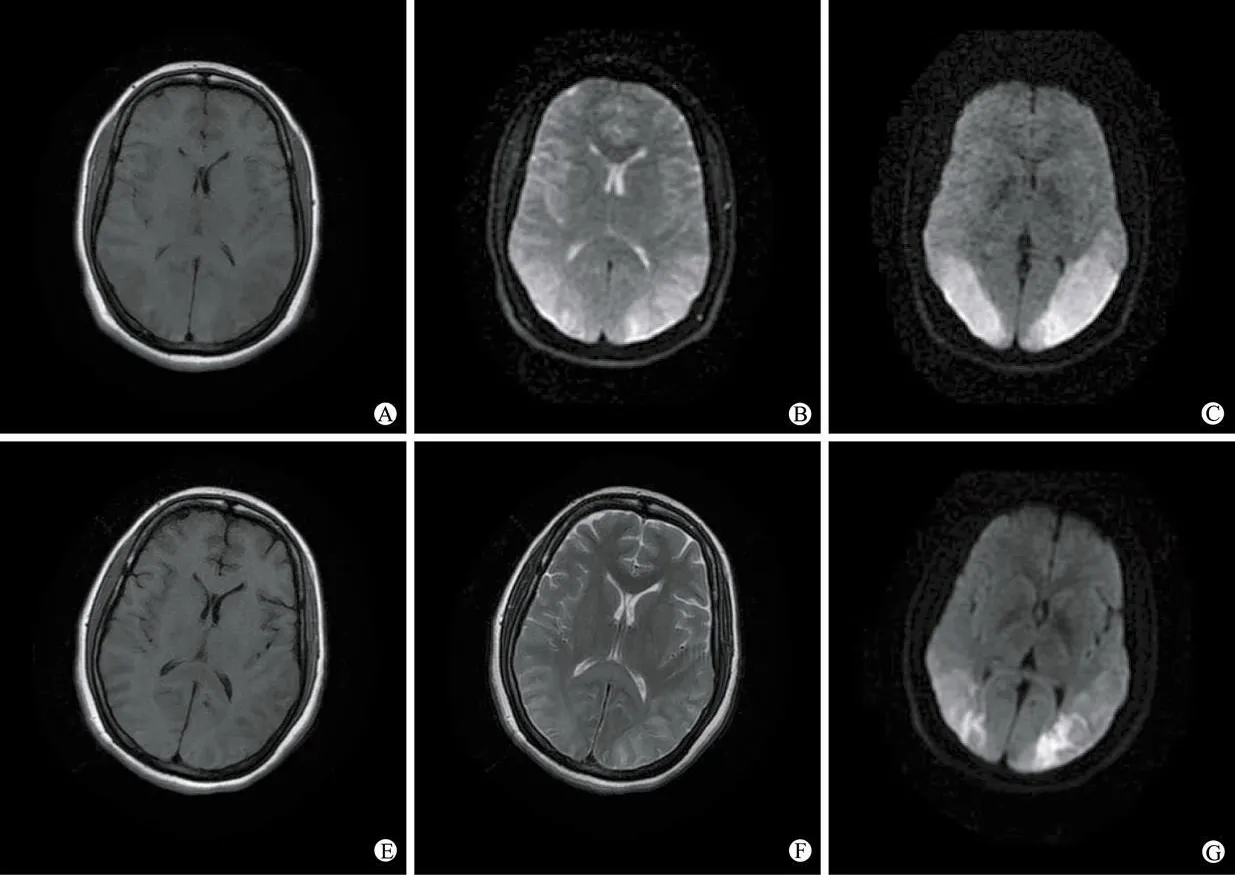
图1 RPLS患者治疗前、后头颅MRI表现
关于PRLS发病机理尚不十分清楚,Hinchey等认为RPLS的发病机制可能与高血压病、体液潴留及免疫抑制剂对血管内皮细胞产生的细胞毒性作用引起脑部分毛细血管渗透有关。Sheth等对高血压脑病的发病机制进行了研究,认为血压突然升高在其发病过程中起重要作用,可能是由于全身血压的急剧增高超过了脑血管的自动调节能力,血管收缩及舒张功能障碍,特别是动脉交界区引起血脑屏障的破坏导致局部血管内液体渗出和淤点样出血[4];子痫间与高血压脑病有相似的病理生理机制;肾功能不全可导致体内液体潴留和代谢物质排泄障碍,引起血压升高及内皮细胞损伤;另外免疫抑制药物治疗引起RPLS的机制还不清楚,可能与药物毒性作用损害血管内皮细胞[5,6]有关。RPLS以大脑后部白质易受累,可能是由于大脑白质内毛细血管丰富,组织结构疏松,细胞外液较易潴留在白质,同时大脑后部血管相对于大脑前部血管缺少交感神经支配,在血流动力学改变时保护性血管收缩能力弱,导致局部血管内压力增高,血管内液体外渗进入脑组织。
尽管病因或发病机制不尽相同,但临床表现却相类似,主要以迅速进展的颅内高压症状、癫痫间发作、意识障碍、精神异常为主要症状,因为后循环最常变损,故经常出现皮质障碍。本组12例患者中出现头痛l1例、皮质盲4例、癫痫间发作 3例、恶心呕吐5例、意识障碍6例、头晕3例,与文献报道一致[7],多数患者为急性或亚急性起病,通常有突发的血压升高病史,血压急剧增高。发生在血压正常者少见;此外,还可合并肾功能衰竭、电解质紊乱。在血压得到控制后临床症状和神经系统体征通常为可逆的,症状较影像学病变轻,这种临床表现和影像学特征与脑血管病的转归不同,该组12例患者中经及时治疗大部分患者恢复较快,体征基本消失,较脑血管病的临床表现恢复快。该病的特征性影像学表现为双侧对称性大脑半球后部(顶枕叶)脑白质弥漫性水肿,也可累及额叶、颞叶和基底节,少数患者可见脑干、小脑受累,但距状沟和后纵裂之间的枕叶通常不受累。皮质受累亦不少见[8],病变白质重于灰质,后循环重于前循[9]。影像学异常可在数天至数周内病灶变小或完全消失。本组患者中MRI影像学特点与之符合,累积脑后部白质10例、顶叶 8例、额叶5例、颞叶 1例;侧脑室旁 2例、小脑与脑干 1例。MRI示Tl加权低或等信号,T2加权高信号,Flair像显示高信号,弥散系数(ADC)图上的信号较脑组织信号显著增高,表现为血管源性水肿的典型信号改变。在脑梗死急性期病变区在DW I上为高信号,而ADC图则为低信号,表现为细胞源性水肿,因此DW I和ADC图有助于鉴别RPLS和脑梗死所致两侧枕叶梗死的基底动脉尖综合征,因此头颅MRI是发现PRLS的最佳手段。
本组12例患者中经过积极有效治疗后l~2周内症状、体征消失或恢复至病前水平,复查神经影像学恢复正常或恢复至病前表现,可以明确诊断。其中本组1例系统性红斑狼疮服用免疫抑制剂患者与狼疮性脑病临床表现和影像学检查极为相似,从常规的头颅核磁共振成像难以区分,但是经过脱水、降压等处理后该患者复查头颅MRI本病灶完全消失,因其治疗方案完全不同,故要对该病进行鉴别极为重要,还应与基底动脉尖综合征[10]、脑静脉血栓形成、脱髓鞘性病变等相鉴别,以上各疾病均无RPLS典型的完全可逆性病程特点,可鉴别之。一经诊断为 RPLS,治疗以积极降压、脱水降颅压、解痉、停用化疗药物等对症治疗为主,及时诊断治疗,患者预后良好。本组12例临床症状缓解较快,也与文献报道[9]相符,但文献报道存在预后欠佳患者[11],故提高对该病的认识,及时治疗对预后起关键作用。
1 Hinchey J,Chaves C,Appignani B,et a1.A reversible posterior leukoencephalopathy synd rom e.N Engl J Med,1996,334(8):494-500.
2 Celik O,Hascalik S.Reversible posterior leukoencephalopathy in eclampsia.Int JGynecolObstet,2003,51(8):867-869.
3 Singhal AB.Postpartum angiopathy with reversib le posterior leukoen cephalopathy.A rch Neuol,2004,61(3):411-416.
4 Schw artz RB.Hyperfusion encephathies:hypertensive encephalopathy and related conditions.Neurologist,2002,8(7):22-25.
4 Sheth RD,Riggs JE,Bodenstenier JB,et a1.Parietal occipital edma in hypertensive encephalopathy:a pathogenicm echanism.Eu r Neu rol,1996,36(1):25-28.
5 Aksoy Dy,A rici M,Kiykim AA,et a1.Posterior leukoencecephalopathy and nephrotic syndrome:just a coincidence.Am J M ed Sci,2004,327(3):156-159.
6 Soylu A,Kavukcu S,Tu rkmen M,et a1.Posterier leukoencephalopathy syndrome in poststrep tococcal acute glomeruloneph ritis.Pediatr Nephrol,2001,16(7):601-603.
7 张在强,董可辉,牛松涛.可逆性后部质脑病综合征.世界医学杂志,2003,7(8):20-22.
8 Stott VL.Hu rrel1 MA,Anderson J.Reversib le posterior leukoemelalopathy syndrome:a m isnomer review ed.In tern M ed J,2005,35(5):83-90.
9 A rora A,Chow dhury D,Daga MK,et al.Reversible posterio r leukoen cephalopathy syndrome:a report of 2 cases.Neu rology India,2001,49(8):311-313.
10 卢生芳,徐跃峤,韩伏莅,基底动脉尖综合征的临床及影像学特征.临床神经病学杂志,2006,19(1):65-66.
11 A rora A,Chow dhury D,Daga MK,et al.Reversib le posterior leukoencephalopathy syndrome:a report of 2 cases.Neu rology India,2001,49(8):311-313.
12 Pande AR,Ando K,Ishikura R,et a1.C linicoradiologicalfactors influencing the reversibility of posterior reversible encephalopathy synd rome:a multicenter study.Radiat Med,2006,24(10):659-668.

