脓毒症患者早期血浆皮质醇水平变化及其临床意义研究
边毓尧,寿松涛
脓毒症是感染引起的全身炎症反应,以炎性因子,特别是大量细胞因子的“瀑布性”释放为特征。具有高发病、高致死、高致残率的特点,是目前危重病医学领域的研究热点和难点[1-2]。近些年,人们注意到神经内分泌免疫网络[3]在脓毒症发生发展中的作用[4],使得脓毒症的研究有了新的切入点。目前研究发现,脓毒症特别是严重脓毒症和脓毒症休克患者皮质醇水平升高,但其确切机制尚待进一步探讨。本研究通过测定脓毒症患者早期血浆皮质醇、白介素 (IL) -10、肿瘤坏死因子 (TNF) -α、促肾上腺皮质激素 (ACTH)等因子水平,了解脓毒症患者肾上腺皮质功能变化特点及其与脓毒症严重程度的关系,并探讨其可能机制。
1 资料与方法
1.1 临床资料 选取2011年9月—2012年3月天津医科大学总医院急救中心收治的脓毒症患者81例为研究对象,其中男42例,女39例;年龄18~93岁,平均 (67.8±18.3)岁。病因:肺炎47例,尿路感染11例,胸膜炎5例,肠道感染4例,胆囊炎4例,软组织感染4例,中枢神经系统感染2例,其他部位感染4例。另选取同期住院的非脓毒症患者40例为对照组,其中男26例,女14例;年龄17~79岁,平均(61.9±13.9)岁。两组男女构成及年龄分布具有均衡性。脓毒症患者入院24 h内取最差临床指标计算急性生理和慢性健康状况评分系统Ⅱ (APACHEⅡ评分)[5],根据患者预后分为存活组和死亡组。
1.2 入选标准与排除标准 符合2001年美国危重病医学会(SCCM)、美国胸科医师学会 (ACCP)、欧洲重症监护医学会(ESICM)等[6]联席会议对脓毒症的诊断标准。排除既往有内分泌疾病史 (糖尿病患者除外胰岛素瘤及1型糖尿病者)、肿瘤史、免疫抑制剂应用史、近期糖皮质激素使用史、妊娠及哺乳期患者。均经本人或其直系亲属签署知情同意书。
1.3 检测指标及方法 入院24 h内清晨空腹留取静脉血,检测血浆皮质醇、降钙素原 (PCT)、乳酸 (LAC)、血糖(GLU)、白细胞计数 (WBC)、肌酐 (Cr)、血氧分压(PaO2)、C反应蛋白 (CRP)、ACTH、TNF-α、IL-10、血小板计数 (PLT)。
1.4 统计学方法 采用SPSS 17.0统计软件包进行数据处理,计量资料正态分布以 ()表示,组间比较采用独立样本t检验,非正态分析以M(QR)表示,采用u检验;相关性采用Spearman's相关性分析;危险因素分析采用多因素Logistic回归分析;绘制受试者工作特征 (ROC)曲线并计算曲线下面积。以P<0.05为差异有统计学意义。
2 结果
2.1 脓毒症组与对照组观察指标比较 脓毒症组与对照组患者皮质醇、LAC、GLU、WBC、Cr、CRP、ACTH、TNF - α、IL-10水平比较,差异均有统计学意义 (P<0.05);两组PCT、PaO2、PLT水平比较,差异均无统计学意义 (P>0.05,见表1)。
2.2 脓毒症死亡组与存活组患者观察指标比较 脓毒症死亡组与存活组患者血浆皮质醇、LAC、GLU水平及 PaO2、APACHEⅡ评分比较,差异均有统计学意义 (P<0.05);两组PCT、WBC、Cr、CRP、ACTH、TNF-α、IL-10、PLT比较,差异均无统计学意义 (P>0.05,见表2)。
表1 脓毒症组与对照组观察指标比较 ()Table 1 Comparison of observation indicators between sepsis group and control group

表1 脓毒症组与对照组观察指标比较 ()Table 1 Comparison of observation indicators between sepsis group and control group
注:PCT=降钙素原,LAC=乳酸,GLU=血糖,WBC=白细胞计数,Cr=肌酐,PaO2=血氧分压,CRP=C反应蛋白,ACTH=促肾上腺皮质激素,TNF-α=肿瘤坏死因子α,IL-10=白介素10;1 mm Hg=0.133 kPa
脓毒症组 81 34±13 2.09±5.09 2.97±3.86 7.7±4.7 12±9 95±87 93±39 9.19±9.52 40±41 29±1 86±20 151±83对照症组 40 16± 6 1.62±7.52 0.50±0.00 4.4±0.6 6±1 64± 7 95± 2 1.42±1.01 19±11 21±2 13± 6 135±18 t 值7.905 0.402 4.037 4.446 4.283 2.273 -0.300 5.139 3.269 4.443 -12.238 1.244 P值 0.000 0.689 0.000 0.000 0.000 0.025 0.764 0.000 0.001 0.000 0.000 0.216
表2 脓毒症死亡组与存活组患者观察指标比较 ()Table 2 Comparison of observation indicators between sepsis death group and survival group

表2 脓毒症死亡组与存活组患者观察指标比较 ()Table 2 Comparison of observation indicators between sepsis death group and survival group
注:APACHEⅡ=急性生理和慢性健康状况评分系统Ⅱ;*为u值
存活组 67 32±13 2.28±1.53 2.07±1.98 7.0±4.1 12±9 68(48) 97±39 4.51(12.63))37±24 28±6 86±2 146± 76 16±7死亡组 14 44±17 1.07±1.07 7.69±4.58 11.4±8.6 12±6 65(62) 72±36 6.99(13.96)35±27 35±2 85±2 177±114 25±6 t(u)值 -3.135 0.782 -5.681 -3.238 0.341 400.500*2.234 227.000*0.285 -1.595 0.133 -1.235 -4.680 P值 0.002 0.436 0.000 0.002 0.734 0.593 0.028 0.532 0.777 0.119 0.895 0.220 0.000
2.3 脓毒症患者血浆皮质醇、ACTH水平与PCT、TNF-α、IL-10、APACHEⅡ评分相关性分析 Spearman's相关分析显示,血浆皮质醇水平与ACTH、PCT、TNF-α、APACHEⅡ评分均呈正相关 (r值分别为0.403、0.186、0.403和0.360,P<0.05),与IL-10水平呈负相关 (r=-0.375,P<0.05)。血浆ACTH水平与TNF-α呈正相关 (r=0.251,P<0.05),与IL-10水平呈负相关 (r=-0.229,P<0.05),与PCT、APACHEⅡ评分无线性相关性 (r值分别为0.086和-0.064,P >0.05)。
2.4 脓毒症患者预后影响因素的Logistic回归分析 以死亡为因变量,以单因素分析差异有统计学意义的指标为自变量,进行多元 Logistic回归分析显示,皮质醇、APACHEⅡ评分、LAC、PaO2与脓毒症患者预后有回归关系 (见表3)。

表3 脓毒症患者预后影响因素的Logistic回归分析Table 3 Logistic regression analysis of prognostic factors in patients with sepsis
2.5 脓毒症患者预后影响因素的ROC曲线分析 皮质醇曲线下面积为 0.893,敏感性为 92.3%,特异性为 83.8%;APACHEⅡ曲线下面积为0.871,敏感性为100.0%,特异性为60.3%;LAC曲线下面积为0.936,敏感性为100.0%,特异性为83.8%;PaO2曲线下面积为0.238,敏感性为0.231,特异性为0.471(见表4、图1)。

表4 脓毒症患者预后影响因素的ROC曲线分析Table 4 ROC curve analysis of prognostic factors in patients with sepsis
3 讨论
近年研究发现,神经-内分泌-免疫网络在脓毒症发生发展、靶器官功能紊乱、疾病转归中起着重要的调控作用,深入研究其调控机制有望开辟脓毒症临床干预新途径[7-8]。研究发现,脓毒症患者肾上腺皮质功能改变明显[9],皮质激素对稳定影响疾病进展的内环境具有重要作用[10]。弄清炎性因子与神经内分泌之间的关系及相互作用机制可为脓毒症早期诊断和治疗提供帮助。
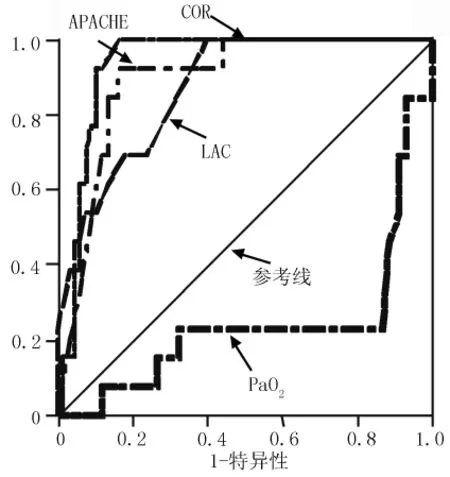
图1 脓毒症患者预后影响因素的ROC曲线Figure 1 ROC curve of prognostic factors in patients with sepsis
本研究结果显示,脓毒症早期即存在皮质醇、ACTH水平升高,与其他学者研究结果相似[11-12]。这种感染后早期皮质醇水平升高的现象可能涉及多种机制,炎性因子激活下丘脑-垂体-肾上腺 (HPA)轴[13]、持续应激和炎性刺激使激素分泌昼夜节律丧失及负反馈减弱等因素导致糖皮质激素释放增加;严重脓毒症时肝功能受损,肝脏清除能力下降和皮质类固醇结合球蛋白改变使游离皮质醇清除减少[14-15],同时炎性因子可使外周激素受体亲和力降低,组织出现类固醇激素抵抗[16]等皮质醇利用及清除下降的因素导致血皮质醇蓄积;机体为对抗创伤、感染时发生的应激反应亦是皮质醇增高的重要因素。本研究结果还显示,脓毒症患者早期 LAC、GLU、WBC、CRP和TNF-α等应激和炎症指标升高明显,而抑制炎症反应的IL-10降低,符合机体在重症感染时发生应激反应,表现为应激性高血糖、应激性神经-免疫-内分泌紊乱等反应,脓毒症早期血皮质醇升高,也符合应激性血浆皮质醇水平升高的观点[17]。对脓毒症患者外周血中炎性因子IL-10和TNF-α的同步检测发现,脓毒症早期TNF-α较对照组明显升高,IL-10较对照组明显降低,提示脓毒症早期是以全身炎症反应综合征 (SIRS)为主。Vermers等[18]发现危重病慢性阶段ACTH降低,而皮质醇仍持续升高,这种情况原因一直未明,本研究发现皮质醇与ACTH、PCT、TNF-α呈正相关,与IL-10呈负相关,而ACTH与炎性因子相关性较皮质醇弱;提示炎性因子可以刺激肾上腺皮质,而使皮质醇水平升高不完全受ACTH调控,这与Vermers等[18]发现一致,此结论可以揭示炎性因子与皮质醇之间的相互作用机制,对于发现脓毒症患者致病机制具有重要作用。
乳酸作为判断脓毒症患者预后的有效指标已被证实[19],APACHEⅡ评分是公认的评估疾病严重状态的有效且简单的指标[20],对于判断预后具有较好效果[21]。对脓毒症患者进行分析发现,死亡组血浆皮质醇、LAC、GLU水平、APACHEⅡ评分明显高于存活组,PaO2明显低于存活组。Logistic回归分析显示,皮质醇、APACHEⅡ评分、LAC、PaO2是影响脓毒症患者预后的独立危险因素,皮质醇的ROC曲线下面积为0.893,APACHEⅡ评分为0.871,LAC为0.936,血浆皮质醇对判断脓毒症患者预后具有较高的敏感性和特异性。
本研究表明,脓毒症患者早期即存在较高水平的皮质醇,且是脓毒症患者预后的独立危险因素,脓毒症患者早期表现为高血浆皮质醇、高TNF-α、低IL-10水平者预后差,血浆皮质醇水平可以预测脓毒症患者早期病情危重程度。血浆皮质醇测定及时、方便、经济,不需反复采集血样即可判断病情危重程度,及时预测、发现相对肾上腺功能不全,预防并干预其发生,抑制剧烈炎性反应,可能阻断疾病进一步加重,改善患者预后。脓毒症患者的病情进展及预后的影响因素多而复杂,而本研究样本量较小且并未进行动态追踪,故大样本多中心的研究将更具有说服力。
1 Wahl SM,Wen J,Moutsopoulos N.TGF-beta:a mobile purveyor of immune privilege[J].Immunol Rev,2006,213:213-227.
2 Cavaillon JM,Adib-Conquy M,Fitting C,et al.Cytokine cascade in sepsis[J].Scand J Infect Dis,2003,35(9):535-544.
3 Gold JR,Cohen ND,Welsh TH Jr.Association of adrenocorticotrophin and cortisol concentrations with peripheral blood leukocyte cytokine gene expression in septic and nonseptic neonatal foals[J].J Vet Intern Med,2012,26(3):654-661.
4 Flierl MA,Rittirsch D,Weckbach S,et al.Disturbances of the hypothalamic-pituitary-adrenal axis and plasma electrolytes during experimental sepsis[J].Ann Intensive Care,2011,1:53.
5 Papachristou GI,Muddana V,Yadav D,et al.Comparison of BISAP,Ranson's,APACHE - Ⅱ,and CTSI scores in predicting organ failure,complications,and mortality in acute pancreatitis[J].Am J Gastroenterol,2010,105(2):435 -441.
6 Weiss M,Huber-Lang M,Taenzer M,et al.Different patient case mix by applying the 2003 SCCM/ESICM/ACCP/ATS/SIS sepsis definitions instead of the 1992 ACCP/SCCM sepsis definitions in surgical patients:a retrospective observational study[J].BMC Medical Inform Decis Mak,2009,9:25.
7 崔书章,寿松涛,柴艳芬.实用危重病医学[M].天津:天津科学技术出版社,2001:913-920.
8 Brierre S,Kumari R,Deboisblanc BP.The endocrine system during sepsis[J].Am J Med Sci,2004,328(4):238 -247.
9 Vanhorebeek I,Langouche L,Van den Berghe G.Sepsis:new insights,new therapies:novartis foundation symposium 280[M].Basel,Switzerland:John Wiley& Sons Inc,2007:204 -415.
10 Koo DJ,Jackman D,Chaudry IH,et al.Adrenal insufficiency during the late stage of polymicrobial sepsis[J].Crit Care Med,2001,29(3):618-622.
11 Imura H,Fukata J.Endocrine-paracrine interaction in communication between the immune and endocrine systems.Activation of the hypothalamic-pituitary-adrenalaxis in inflammation[J].Eur J Endocrinol,1994,130(1):32-37.
12 董丽宏.COR和促肾上腺皮质激素在危重症患者血清中的变化及临床意义[J].细胞与分子免疫学杂志,2010,26(11):1118-1119.
13 Turnbull AV,Rivier CL.Regulation of the hypothalamic-pituitaryadrenal axis by cytokines:actions and mechanisms of action [J].Physiol Rev,1999,79(1):1 -71.
14 Wang P,Ba ZF,Jarrar D,et al.Mechanism of adrenal insufficiency following trauma and severe hemorrhage:Role of hepatic 11betahydroxysteroid dehydrogenase [J].Arch Surg,1999,134(4):394-401.
15 Venkatesh B,Cohen J,Hickman I,et al.Evidence of altered cortisol metabolism in critically ill patients:a prospective study[J].Intensive Care Med,2007,33(10):1746-1753.
16 Chrousos GP.The hypothalamic-pituitary-adrenal axis and immunemediated inflammation [J].N Engl J Med,1995,332(20):1351-1362.
17 Czura CJ,Tracey KJ.Autonomic neural regulation of immunity [J].J Intert Med,2005,257(2):156-166.
18 Vermes I,Bieshuizen A,Hampsink RM,et al.Dissociation of plasma adrenocorticotropinand cortisol levels in critically ill patients:possible role of endothelin and atrial natriuretic hormone[J].J Clin Endocrinol Metab,1995,80(4):1238-1242.
19 Okorie ON,Dellinger P.Lactate:biomarker and potential therapeutic target[J].Crit Care Clin,2011,27(2):299 -326.
20 Knaus WA,Draper EA,Waqner DP,et al.APACHEⅡ:a severity of diseas classification system [J].Crit Care Med,1985,13(10):818-829.
21 Erbay H,Yalcin AN,Serin S,et al.Nosocomial infections in intensive care unit in a Turkish university hospital:a 2-year survey[J].Intensive Care Med,2003,29(9):1482-1488.

