小肠喂养管在重症脑损伤合并胃潴留患者中的应用效果
刘芳,魏娜,阮征,王冉,梁涛(
1.首都医科大学宣武医院 神经内科监护室,北京 100053;2.协和医学院 护理学院,北京 100144)
早期、合理的肠内营养支持是脑损伤患者最常见的营养方式,但是重症患者会由于强烈的交感神经兴奋阻断胃肠推动食物的动力,引起胃排空障碍,出现胃潴留,特别是后循环卒中患者[1],非常容易造成误吸引起吸入性肺炎,加重患者的并发症,导致病死率增高[2-3]。因此,脑损伤合并胃潴留患者常给予胃动力药物并暂停喂养或改为肠外营养支持等方案纠正胃排空障碍[4]。目前,为了维持患者良好的营养状态,经皮内镜胃造口术(percutaneous endoscopic gastrostomy,PEG)放置小肠喂养管是比较有效的方式[5]。虽然PEG无需外科手术和全身麻醉,可在床边或胃镜室局部麻醉下进行,比外科手术行胃造瘘创伤小,但是操作过程中患者由于应激可导致心率失常,甚至发生心跳骤停[6],对脑损伤患者影响更大。为了减少PEG对有误吸高风险的重症脑损伤患者的刺激,可采用小肠喂养管盲插法通过幽门送入十二指肠或空肠上段,以保障患者的持续营养供给。该方法不借助任何辅助工具,手工操作,操作侵袭性小,经济,且无需转移患者到胃镜室和其他设备协助,操作结束后可立即行床边X线摄片确认,有利于减少患者行PEG过程中不良事件的发生,保证了良好的营养给予。为此,本课题借鉴前述方法,将小肠喂养管作为鼻肠管放置在意识、吞咽、语言皆障碍的脑损伤合并胃潴留患者中,探讨放置导管以及改善胃潴留的效果,现报道如下。
1 对象与方法
1.1 研究对象 2011年3月至2012年4月,首都医科大学宣武医院神经内科监护室收治的重症脑损伤伴胃潴留患者30例,其中男13例、女17例,年龄16~79岁,平均(50.33±18.92)岁,格拉斯哥昏迷评分(glasgow coma scale,GCS)为3~9分。纳入标准:合并胃潴留,即给予鼻胃管喂养过程中,每4小时监测胃内残留量>100ml[2]的患者。排除标准:生命体征不稳定、胃肠疾患、肠外营养支持及PEG患者。
1.2 方法 在保留鼻胃管的同时,经患者家属同意,遵医嘱实施盲插放置鼻肠管,观察小肠喂养管放置情况;并通过鼻肠管进行营养支持[7],鼻胃管进行减压,观察改善胃潴留的效果。小肠喂养管的材质为聚氨酯 CH/FR9(德国,Fresenius Kabi AG),从外观和结构上具备了鼻肠管的特点。在pH值引导下[8]采用胃内注气技术[9]来放置。具体步骤:(1)操作前先通过胃管抽吸1次胃内容物,然后取出小肠喂养管的导管及引导钢丝,将导管头端通过钢丝使其拉直,注意导管头端不要露出导丝,后将导管尾端的螺旋扣拧紧固定导丝。(2)协助患者取仰卧位,床头摇高25°~30°,手持导管测量剑突-耳-鼻的距离并在导管上标记,明确导管的置入长度,选择无胃管插入侧的鼻孔,将导管插入到胃内,通过听诊与抽吸胃、小肠液确认导管的位置,同时用pH试纸检测酸碱度。如若没有液体,可分几次将10ml空气注入胃内,再抽吸,直到液体出现,记录pH值。(3)确认导管在胃内后,开始降低床头高度至水平位置,协助患者翻身直至其完全处于左侧或右侧卧位,轻柔的将导管送过幽门。如此时阻力较大,不能强迫送管,可将导管撤回到胃内,再采用此方法进行放置。(4)向前送管后,超过剑突-耳-鼻距离15~20cm,快速注入20ml空气,再听诊,如无气过水声,则鼻肠管可能已通过幽门,进入十二指肠[8]。此时可抽吸小肠液,颜色应变为鲜黄色,再次确认pH值,并立即进行X线摄片检查。30min后确认导管位置,再将导丝拔出,固定导管。置管当日以50ml/h的速度泵入500ml营养制剂,次日根据患者胃肠道耐受性增至80ml/h,营养制剂的泵入总量根据重症患者所需热量83.6~104.5kJ/kg[4]的标准给予1000~1500ml,观察患者胃潴留情况。
1.3 评价指标 (1)小肠喂养管的不良事件:是指鼻肠管在放置过程中出现断裂、破损等问题或出现导管脱出、堵塞等事件;(2)小肠喂养管置管成功率:采用X线摄片判断,X线确认导管通过幽门为成功;(3)胃潴留改善:目前临床护士仍通过残留液的抽吸来判断患者是否存在胃动力不足,需1次/4h抽吸胃、肠残留液量,若未在小肠喂养管、胃管中抽出>100ml的残留物则判断为无胃潴留[4];(4)营养支持维持率:指小肠喂养管置入后胃潴留量<100ml和(或)给予胃动力药物后,继续营养支持的患者占置管总患者数的百分率。
1.4 统计学处理 采用SPSS 11.5统计软件,计数资料采用百分比表示,以P<0.05或P<0.01表示差异有统计学意义。
2 结果
30例患者中,29例(96.7%)小肠喂养管置入成功,1例失败。29例成功置入小肠喂养管的患者中,1例患者在置入导管过程中导管反折,未见心律失常、血氧饱和度下降,2例患者在导管使用过程中导管脱出或堵塞;11例患者从鼻胃管中发现存在胃潴留(潴留物主要是胃酸分泌物,pH为酸性),其中有10例给予甲氧氯普胺肌内注射后,继续营养支持;1例患者因残留较多,停止营养支持。具体情况见表1。
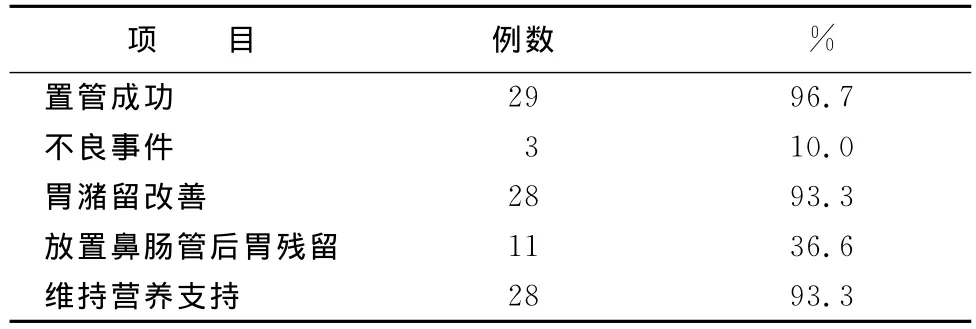
表1 小肠喂养管在重症脑损伤合并胃潴留患者中的放置效果(N=30)
3 讨论
3.1 置入小肠喂养管改善患者胃潴留的效果 29例患者将小肠喂养管作为鼻肠管置管成功后,未立即将鼻胃管拔除。因为在重症脑损伤患者胃动力未恢复前,常常会出现胃排空障碍,导致胃潴留发生。虽然可持续小肠喂养管进行营养支持,但是不能发现胃中的残留情况以及肠道中是否有营养液反流到胃中,故在患者胃动力未恢复前,应持续两管同时应用,即鼻肠管进行营养支持,鼻胃管抽吸胃残留,以解决胃潴留患者早期进行持续肠内营养支持的问题。可一旦患者胃动力恢复,应早期将鼻肠管拔除,单独应用鼻胃管,以促进胃肠道黏膜结构和功能完整[10]。29例置管成功的患者中,无一例从鼻肠管中抽出残留,但是有11例(36.6%)从鼻胃管发现了胃潴留,潴留物主要是胃内分泌物,pH值为酸性,未见明显的营养液颜色,24h潴留量100~360ml,说明患者的病情严重,胃排空障碍非常明显。遵医嘱给予甲氧氯普胺肌内注射[11]后,有10例好转,即胃内残留<100ml。因此,在成功放置鼻肠管后,护士应在做好常规营养支持的基础上,进行胃内残留量的减压,在有效降低患者反流、误吸以及下呼吸道感染风险的同时,维持患者的营养支持。
3.2 小肠喂养管置入的效果分析
3.2.1 不良事件的发生原因 给重症脑损伤伴有胃潴留患者放置小肠喂养管,通过幽门的成功率较高。与国内外放置鼻肠管成功率相仿[8-9]。鼻肠管置入可在pH值引导下,采用胃内空气注入法进行放置,成功率远比幽门自然通过率高[9]。本组患者在小肠喂养管放置过程中,未发现由于胃内注气而造成的不良反应。只有1例患者的导管胃内打折,从口腔中反折回来,发现后立即重新置管放置成功。考虑原因与放置导管时患者不配合、头部摇动幅度较大,操作者感受不到放置导管的阻力进行强行插管有关,但是重新置管后,从腹平片显示,导管有明显的折痕,虽然未影响患者的营养供给,但是导管放置时限应缩短。1例患者出现了脱管现象,是由于患者意识处于朦胧状态,责任护士没有约束到位,导致患者将导管拔除。1例患者的导管堵塞,堵塞位置在距管头置入深度70cm处,考虑在食管段,分析与导管细、肠内营养制剂粘稠,护士未冲洗到位有关。因此,导管护理过程中,温水冲管的频次以及喂养过程中的安全措施是非常重要的环节。
3.2.2 胃内充气在放置导管过程中的作用 胃内空气注气法其实是在生理反射的基础上建立的。整个胃肠系统基本是迷走神经在支配,迷走神经末梢在胃的分布最为密集,其次是十二指肠,是脑-肠轴对胃肠调节的重要途径[1]。因此胃内容物作为扩张胃的机械刺激,通过迷走-神经反射来促进胃的运动。但是对于重症脑损伤患者由于迷走神经的损伤,经常会出现胃排空障碍,导致胃潴留发生。此时在没有胃动力蠕动的情况下,可采用胃内空气注入,气体可作为胃的内容物刺激反射,促进胃蠕动,使导管顺利通过幽门。本组29例患者使用的全部是小肠喂养管,通过此方法,可将导管顺利通过幽门进入十二指肠,可能与导管的柔软、轻、细,容易被注入的空气向前推进有关。
3.2.3 以消化液pH值判别导管所在位置是旋转导管的关键 置入导管过程中,鉴别pH值是非常重要的步骤。虽然pH值不能对管头位置做出最终判定,但是对床旁操作具有重要意义。本组30例患者,全部应用了此方法确定导管的位置,最后29例患者成功置管。正常情况下,胃液为无色液体,pH值为0.9~1.5,十二指肠液为绿色,pH值>7。但是对于已出现胃潴留的给予鼻胃管喂养的重症患者就难以判断。因此必须在pH值引导下,当抽出的液体为鲜黄色,pH值改变超过1个单位时,提示管已经通过幽门[8]。
3.2.4 小肠喂养管作为鼻肠管使用时需进一步进行改进 本组30例患者的置管成功率为96.7%。小肠喂养管为CH/FR9导管,较胃管细,材质为惰性亲水型聚氨酯,对机体无明显刺激,患者耐受性好,管壁薄但结实,导管头端有1个开口,同时头端侧面有2个开口,便于营养制剂直接进入肠道,减少头端堵塞现象。但是作为鼻肠管应用时,首先导管仅有120cm长,如果将其置入空肠以下就难以实现;其次是显影线较细,导管位置不易确认,尤其在使用过程中不能及时发现导管移位现象;最后小肠喂养管在配合PEG应用时可在体内留置时间较长,但是作为鼻肠管留置体内时间可能需要调整。
3.3 操作过程中的注意事项 将小肠喂养管作为鼻肠管为患者置入,从整个放置过程、给予肠内营养、喂水、喂药过程中未发现严重不良事件。但在导管放置过程中,患者应持续监测心电,一旦出现血氧饱和度下降、心率加快、腹胀等突发病情变化或并发症时,应立即暂停置入并通知医生。
[1]宿英英.危重神经疾病病例研究[M].北京:人民卫生出版社,2008:99-100.
[2]万守涛,平君,杨志勇.脑外科重症患者肠内营养相关并发症分析[J].肠外与肠内营养,2006,31(1):16-18.
[3]陈丽静,刘小红,李珍珍.颅脑损伤患者鼻饲及间隔时间的探讨[J].护理学杂志,2008,23(10):75-77.
[4]宿英英,黄旭升,彭斌,等.神经系统疾病肠内营养支持操作规范共识[J].中华神经科学杂志,2009,42(11):788-791.
[5]康维明,于健春,马志强,等.经皮内窥镜下胃/空肠造口术在危重患者中的临床应用[J].中国医学科学院学报,2008,30(3):254-256.
[6]杨湘怡,吴云林.经皮内径胃造瘘术后顽固性胃溃疡[J].中华消化杂志,2011,31(12):807.
[7]郭庆凤,芦桂芝,郭晓霞.食管贲门癌术后早期经鼻肠管行空肠内营养的护理[J].解放军护理杂志,2004,21(8):70-71.
[8]Rugeles S,Gomez G,Porrss C,et al.Sondas de slimentacion enteral:Experiencia con la tecnica de coiocacioncon guia de pH[J].Kheirurgia,1995,1(1):6-29.
[9]王莹,马洁,惠彩虹,等.胃内注气法在鼻肠管置管中的应用[J].天津护理,2010,18(4):219-220.
[10]林玲萍,张智敏,郑培奋,等.液囊空肠导管在重症胰腺炎患者肠内营养支持中的应用[J].解放军护理杂志,2009,26(20):1-3.
[11]陈纯波,曾红科,吴粤,等.红霉素甲氧氯普胺提高螺旋型鼻肠管幽门后置管成功率的研究[J].中国实用内科杂志,2009,29(1):39-41.

