C反应蛋白对不明原因发热儿童严重细菌感染诊断价值的系统评价
温 杨 郭妍伶 邓思燕 朱 渝 舒 敏 郭 琴 廖 琼 万朝敏
发热是儿童就诊的常见原因之一,其中约20%的发热原因不明[1]。儿童不明原因发热的常见原因包括细菌和病毒感染。与轻微细菌感染和病毒性感染的自限性不同,严重细菌感染(SBIs)需尽早识别并及时使用抗生素治疗[1,2]。国外资料显示,不明原因发热的新生儿中约12%为SBIs;而在1~3月龄不明原因发热的婴儿中,SBIs约占9%[2],已成为小婴儿死亡的重要原因。如何在不明原因发热患儿中尽早识别出SBIs,对于早期治疗和改善预后至关重要。
CRP是肝脏针对炎症因子产生和分泌的急性期蛋白,在炎症出现后4~6h升高,并于36~50h达到高峰,炎症消除后 CRP 也会随之下降[3,4]。在 SBIs中,CRP 常有明显升高,甚至高达150~350mg·L-1[4,5],故认为其对 SBIs的早期诊断有帮助。本研究通过系统评价探讨CRP对不明原因发热儿童SBIs的诊断价值。
1 方法
1.1 文献纳入标准 ①全血或血清CRP(单独或联合其他指标)对SBIs诊断价值的文献。②年龄为出生至18岁。③文献对不明原因发热的认识较为一致,即通过详细病史询问和查体不能明确发热原因;④纳入研究对象来源于急诊或门诊;⑤文献数据充分,能够列出诊断性试验四格表数据。
1.2 文献排除标准 ①纳入对象有基础疾病,如血液系统疾病、肿瘤、慢性肾脏疾病和器官功能衰竭等;②就诊前7d接受过手术;③就诊前48h曾接受过疫苗注射或者抗生素治疗;④只纳入某一特定感染性疾病的文献,如评估CRP对细菌性脑膜炎或肺炎诊断价值的研究;⑤考虑到分娩应激可能使新生儿生后3d CRP持续高水平,同时早产儿可能存在不良的CRP反应[6],故排除日龄<3d新生儿,亦排除样本量中早产儿样本量构成>10%的文献。
1.3 研究的结局指标及参照标准 SBIs定义为细菌感染导致的菌血症、脓毒症、大叶性肺炎、脑膜炎、骨髓炎、化脓性关节炎、蜂窝织炎、深部脓肿、伴有脱水的胃肠炎和尿培养阳性的泌尿系统感染。其中菌血症的诊断以血培养作为参照标准;大叶性肺炎的诊断以胸部影像学检查作为参照标准(提示肺段/叶实变或浸润灶),脓毒症的诊断则参照Levy等[7]提出的诊断标准,其余SBIs的诊断则以相应的穿刺液培养或大、小便培养作为参照标准。局限性细菌感染,无需静脉使用抗生素,如急性中耳炎、轻微的胃肠炎和急性口腔炎等;未使用抗生素治疗而临床症状缓解的病例(包括各种临床诊断或实验室确诊的病毒性感染)则定义为非SBIs。
1.4 文献检索和分析 本研究文献检索、纳入文献、质量评价和资料提取均由温杨和郭妍伶独立完成,交叉核对结果,意见不一致时与其他研究者讨论决定。
1.4.1 文献检索和纳入策略 检索Medline、EMBASE、Cochrane图书馆、维普中文科技期刊数据库、中国知网、万方数据库和中国生物医学文献数据库。检索时限均为建库至2012年10月。英文检索同时使用主题词和自由词,检索式为bacterial infections(MeSH)OR bacterial infection*(text word)AND C-reactive protein(MeSH)OR C-reactive protein(text word)OR CRP(text word)AND fever(MeSH)OR fever(text word),并利用检索限制功能将年龄限制为0~18岁。中文数据库使用题名或关键词检索,检索式为“细菌感染”AND“C-反应蛋白”OR“CRP”AND“发热”。为防漏检,对相关的综述、系统评价及纳入研究的参考文献进行回溯。通过阅读标题和摘要进行初筛,之后阅读全文决定是否纳入。
1.4.2 文献质量评估 采用Whiting等[8]提出的诊断性试验QUADAS评价标准对纳入文献进行质量评价,该标准共包含14条评价条目,计算κ值评估研究者间的一致性。1.4.3 资料提取和分析 预先设计资料提取表,提取文献的基本特征,如文题、作者、年份、出处、联系方式;研究设计类型;原始研究纳入人群的基本特征、研究结果等。根据CRP最适界值(敏感度和特异度之和最大)和原始研究的数据分别构建诊断性试验与参照标准对比的四格表,计算出CRP诊断SBIs的敏感度、特异度、阳性似然比(PLR)和阴性似然比(NLR)。数据不充分时,尝试通过电子邮件联系作者获取。
1.5 统计学方法 采用MetaDisc 1.4软件对各文献进行异质性检验和Meta分析。Spearman相关分析评估阈值效应异质性。χ2检验评估非阈值效应异质性,(P<0.05)为文献间有显著统计学异质性。以I2估计非阈值效应异质性的强度,I2<25%为文献间具低度异质性,~70%为具中度异质性,>70%为具高度异质性。若存在阈值效应异质性,仅进行描述性分析。若无阈值效应异质性,且非阈值效应异质性为低度时,使用固定效应模型进行Meta分析;而当非阈值效应异质性为中度或高度时,采用随机效应模型进行Meta分析或描述性分析。
2 结果
2.1 一般情况 从数据库中检索出英文文献294篇,中文文献20篇,7篇文献[9~15]进入系统评价(图1),其中6篇为前瞻性研究[9~13,15],1 篇为回顾性研究[14],均为英文文献。总计纳入病例数为2 179例。纳入病例最少为77例[9],最多为 868 例[15]。
表1显示,研究对象来自西班牙、美国、瑞士及意大利,均来自儿童医院急诊科。研究对象年龄为生后4d至36个月,6 篇文献[9~13,15]纳入 <3 岁婴幼儿,文献[14]纳入 <3月龄的婴儿。文献[10,12,14]的发热标准为肛温 >38℃,文献[9]将发热定义为体温≥39℃,文献[13,15]针对患儿月龄分别给予不同的发热定义,文献[11]未对发热给予明确定义。4 篇文献[9,11,14,15]采用血清标本,3 篇文献[10,12,13]采用全血标本。2 篇文献[13,15]未报道发热的持续时间。7篇文献纳入病例均为发热且原因不明或无局部感染灶。研究结局指标均为SBIs,包括了隐匿性细菌感染(OBIs)[11]及侵袭性细菌感染(IBIs)[15]。诊断使用的参照标准为通过血培养诊断菌血症,通过脑脊液检查和培养诊断脑膜炎,通过胸部影像学检查诊断肺炎,通过尿培养诊断尿路感染,诊断脓毒症使用Levy等[7]提出的诊断标准作为参照。各文献SBIs患病率为1.7%~29.3%。
2.2 文献质量评估 QUADAS质量评估2名研究者间的κ值为0.597,显示一致性为中度。经讨论统一后14项条目的评价结果如图2所示,7篇文献病例均接受相同的参照标准;文献[11]纳入标准不明确;文献[14]诊断性试验与参照标准实施的时间间隔不明确,即不清楚是否存在病情恶化偏倚;文献[10,15]参照标准不独立于诊断性试验,即CRP的检测结果形成了参照标准的一部分;纳入文献诊断性试验结果的评估均采用盲法,文献[9]明确提及采用盲法判断参照标准结果,即在不告知CRP结果的情况下,根据参照标准做出SBIs的诊断。文献[12,13]对是否存在不确定或无法解释的数据进行说明;文献[9,11,15]未对是否存在失访的数据作出说明。
2.3 CRP对SBIs诊断价值的系统评价 表2显示,7篇文献中CRP最适界值最小为30mg·L-1[14],最大为91mg·L-1[15],3 篇文献[10,12,13]使用了相同的 CRP 最适界值 40mg·L-1。4 篇文献[9,11,13,14]采用多变量Logistic回归分析,结果均显示CRP为SBIs独立预测因素。各文献取CRP最适界值时敏感度为33%~89%,特异度为75%~97%,PLR为3.28~10.94,NLR为0.14~0.69。最适界值下,文献[10]的敏感度达到89%,其余文献的敏感度均未超过80%。文献[15]使用91mg·L-1作为最适界值,此时诊断的特异度达到97%,PLR为10.94,但敏感度仅为33%;文献[13]采用80mg·L-1作为最适界值时,特异度为94.6%,PLR为8.65;文献[9]使用90mg·L-1作为最适界值时,PLR为9.0。



图2 纳入7篇文献的质量评价结果Fig 2 Quality of 7 included studies
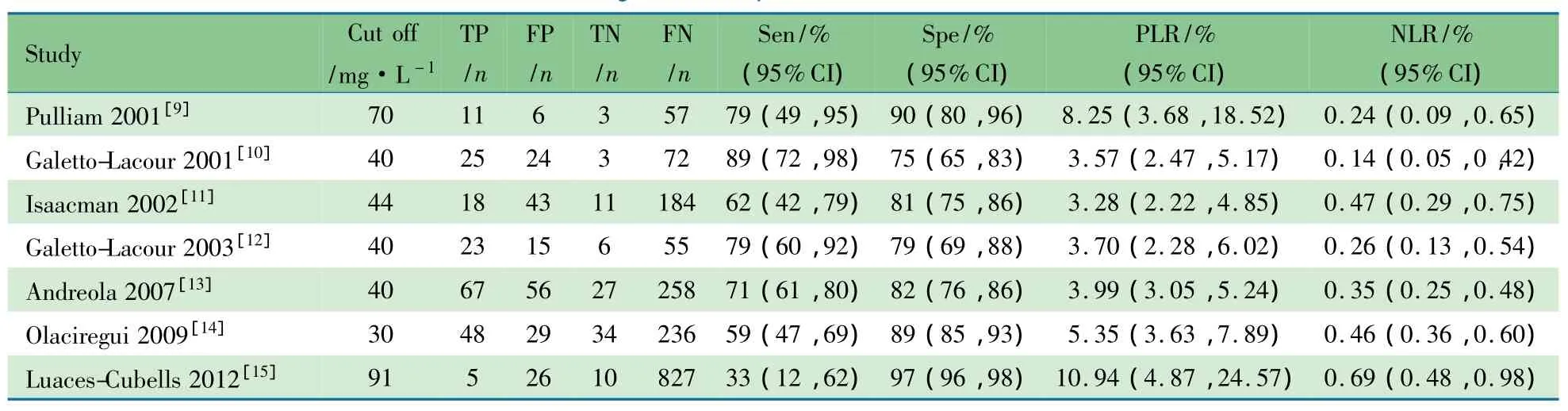
表2 纳入7篇文献的诊断参数信息Tab 2 The diagnostic test parameters of 7 included studies
界值选取的不同,即阈值效应是诊断性试验异质性的主要来源。结合本研究SROC图形分布(图3)及Spearman相关系数(r=0.75,P=0.052),尚不能认为研究间存在阈值效应。其他来源的异质性检验提示敏感度和特异度文献间均存在高度异质性(I2分别为71.9%和95.0%),故放弃合并。
PLR和NLR文献间的异质性为中度(I2分别为51.0%和66.4%),同时考虑到阈值效应异质性检验无统计学差异,故采用随机效应模式进行Meta分析。合并后的PLR为4.43(95%CI:3.49~5.63),NLR 为 0.39(95%CI:0.29~0.54)(图4)。SROC曲线下面积为0.848 9,Q指数为0.780 2(图 3)。

图3 CRP对不明原因发热儿童SBIs诊断的SROC曲线The SROC curve of CRP for detecting SBIs in children with fever without apparent source

3 讨论
本系统评价共纳入7篇文献,其人群来源、基本特征和年龄一致性较好,且文献质量满足QUADAS量表的大部分条目(图2)。仅1篇文献[10]纳入标准不明确;文献[13]诊断性试验与参照标准实施的时间间隔不明确;2篇文献参照标准不独立于诊断性试验,6篇文献未采用盲法判断参照标准结果,2篇文献对无法解释的数据进行说明;3篇文献未描述失访情况。提示本系统评价的证据质量较好。
本系统评价4篇文献的多变量Logistic回归分析均显示,CRP是SBIs独立的预测因素,可为临床诊断SBIs提供参考;CRP最适界值下文献[10]的敏感度达到89%,余文献的敏感度均未超过80%,不高的敏感度提示即使CRP检测结果呈阴性,仍不能排除SBIs的可能。更低的界值或许能提高敏感度从而有助于排除诊断,但增加误诊可能;结合文献[9,13,15]的结果可认为较高的CRP界值(例如>90mg·L-1),可用于SBIs的诊断。
本研究SROC曲线分析显示,AUC为0.848 9,提示CRP对不明原因发热儿童SBIs具有中度的诊断价值。合并后的似然比亦说明,阳性结果的CRP并未使SBIs的可能性显著增加;同样,阴性结果的CRP也没有使SBIs的可能性显著减小,与既往CRP诊断发热儿童SBIs系统评价的结果相似[16,17]。采用似然比估计后验概率时,需注意患病率的差异对结果的影响。如在某儿童医院急诊科中SBIs的患病率为20%(先验概率),若此时CRP检测结果为阳性,通过本研究所得PLR估算出SBIs的可能性(后验概率)为53%;若CRP检测结果为阴性,通过本研究所得PLR估算出SBIs的可能性为9%。而某基层医院儿科急诊室SBIs患病率为2%,此时阳性和阴性的CRP则分别提示SBIs的可能性为8%和0.8%。同时本系统评价纳入病例均来自国外急诊科,可能对研究结果的适应范围有一定影响。
因在小婴儿特别是新生儿中SBIs病死率较高,临床更需要敏感度较高的试验,有时需牺牲特异度,以避免漏诊造成严重后果[5]。故对小婴儿诊断SBIs时强调结合临床表现及其他实验室检查结果。降钙素原(PCT)是一种较新的实验室指标,是否优于CRP似乎还没有定论。NICE儿童发热指南[18]提出SBIs的患病率低于27%时,CRP诊断价值优于PCT。文献[2,19,20]认为PCT具有更高的诊断价值,特别是对某些更加严重的SBIs,例如菌血症和脑膜炎[2]。本文纳入文献中有5篇比较了PCT和CRP对SBIs的诊断价值,其中文献[9,11,13,14]显示在最适界值下,PCT对SBIs诊断的敏感度比CRP更高(93%vs 89%;93%vs 79%;87%vs 33%;63%vs 59%),文献[12]的研究结果则相反(69%vs 84%)。Lacour等[21]则通过结合对SBIs有独立预测价值的指标(包括PCT、CRP及尿试纸分析)建立实验室评分系统,结果显示综合评分比单一指标具有更高的敏感度和特异度。
CRP的检测时相会影响其检测结果。由于炎症出现后4~6h CRP才开始升高,过早的检测即使在SBIs中也可能得到阴性的结果[3~5]。3篇文献将发热病程作为重要因素进行亚组分析,文献[13,15]以8h作为病程分界点,文献[14]以12h作为病程分界点。结果显示,对发热早期的患儿,CRP 的检测结果在 SBIs和非 SBIs组间有[13,14]或无[15]统计学差异,而PCT差异均有统计学意义,且PCT的诊断价值在这部分人群中明显高于CRP。提示发热早期PCT的检测对 SBIs的诊断意义更大[19,22]。
本研究敏感度、特异度、PLR和NLR的文献间具有显著的临床异质性,考虑除各文献间CRP界值的不同之外,还考虑与发热的定义、SBIs的定义和疾病谱、CRP检测方法不同有关。此外,本研究人群的发热病程在各文献中有所不同,也可能是引起异质性的原因。
本系统评价提示,在不明原因发热就诊的<3岁婴幼儿中,CRP对SBIs具有中等的诊断价值。但文献间具有显著异质性,临床应用时仍需谨慎,需结合临床表现和其他实验室指标进行判断。
[1]Baraff LJ.Management of fever without source in infants and children.Ann Emerg Med,2000,36(6):602-614
[2]Maniaci V, Dauber A, Weiss S, et al.Procalcitonin in young febrile infants for the detection of serious bacterial infections.Pediatrics,2008;122(4):701-710
[3]Pepys MB.C-reactive protein fifty years on.Lancet,1981,1(8221):653-657
[4]Gewurz H.Biology of C-reactive protein and the acute phase response.Hosp Pract(Hosp Ed), 1982,17(6):67-81
[5]McWilliam S, Riordan A.How to use:C-reactive protein.Arch Dis Child Educ Pract Ed, 2010,95(6):194-195
[6]Jaye DL, Waites KB.Clinical applications of C-reactive protein in pediatrics.Pediatr Infect Dis J,1997,16(8):735-746
[7]Levy MM, Fink MP, Marshall JC, et al.2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference.Crit Care Med, 2003,31(4):1250-1256
[8]Whiting P, Rutjes AW, Dinnes J.Development and validation of methods for assessing the quality of diagnostic accuracy studies.Health Technol Assess,2004,8(25):iii, 1-234
[9]Pulliam PN, Attia MW, Cronan KM.C-reactive protein in febrile children 1 to 36 months of age with clinically undetectable serious bacterial infection.Pediatrics,2001,108(6):1275-1279
[10]Lacour AG, Gervaix A, Zamora SA, et al.Procalcitonin, IL-6, IL-8,IL-1 receptor antagonist and C-reactive protein as identificators of serious bacterial infections in children with fever without localising signs.Eur J Pediatr, 2001,160(2):95-100
[11]Isaacman DJ, Burke BL.Utility of the serum C-reactive protein fordetection of occult bacterial infection in children.Arch Pediatr Adolesc Med,2002,156(9):905-909
[12]Lacour AG, Zamora SA, Gervaix A.Bedside procalcitonin and C-reactive protein tests in children with fever without localizing signs of infection seen in a referral center.Pediatrics,2003,112(5):1054-1060
[13]Andreola B, Bressan S, Callegaro S, et al.Procalcitonin and C-reactive protein as diagnostic markers of severe bacterial infections in febrile infants and children in the emergency department.Pediatr Infect Dis J,2007,26(8):672-677
[14]Olaciregui I, Hernández U, Muńoz JA, et al.Markers that predict serious bacterial infection in infants under 3 months of age presenting with fever of unknown origin.Arch Dis Child,2009,94(7):501-505
[15]Luaces-Cubells C, Mintegi S, García-García JJ, et al.Procalcitonin todetect invasive bacterial infection in non-toxicappearing infants with fever without apparent source in the emergency department.Pediatr Infect Dis J,2012,31(6):645-647
[16]Sanders S, Barnett A, Correa-Velez I, et al.Systematic review of the diagnostic accuracy of C-reactive protein todetect bacterial infection in nonhospitalized infants and children with fever.J Pediatr,2008,153(4):570-574
[17]Vanden Bruel A,Thompson MJ, Haj-HassanT, et al.Diagnostic value of laboratory tests in identifying serious infections in febrile children:systematic review.BMJ, 2011,342:d3082
[18]National Collaborating Centre for Women's and Children's Health,Commissioned by the National Institute for Health and Clinical Excellence.Feverish illness in children:assessment and initial management in children younger than 5 years.London:RCOG Press, 2007.http://www.rcog.org.uk,http://www.nice.org.uk
[19]Hatherill M,Tibby SM,Sykes K,et al.Diagnostic markers of infection:comparison of procalcitonin with C reactive protein and leucocyte count.Arch Dis Child,1999,81(5):417-421
[20]Fernández Lopez A, Luaces Cubells C, García García JJ, et al.Procalcitonin in pediatric emergency departments for the early diagnosis of invasive bacterial infections in febrile infants:results of a multicenter study and utility of a rapid qualitative test for this marker.Pediatr Infect Dis J, 2003,22(10):895-903
[21]Lacour AG, Zamora SA, Gervaix A.A score identifying serious bacterial infections in children with fever without source.Pediatr Infect Dis J,2008,27(7):654-656
[22]Van Rossum AM, Wulkan RW, Oudesluys-Murphy AM.Procalcitonin as an early marker of infection in neonates and children.Lancet Infect Dis, 2004,4(10):620-630

