宫腔镜诊治子宫内膜息肉112例临床分析
刘丹丹 李站清 刘爱平
宫腔镜诊治子宫内膜息肉112例临床分析
刘丹丹 李站清 刘爱平
目的 探讨宫腔镜对子宫内膜息肉的诊断及治疗价值。方法 回顾性分析经病理确诊为子宫内膜息肉的宫腔镜手术112例的临床资料, 所有病例术前均经阴道B超检查。结果 112例经病理确诊的内膜息肉患者中, 宫腔镜诊断92例, 诊断符合率82.14%, 阴道B超诊断49例, 诊断符合率43.75%, 两者比较差异有统计学意义(P<0.05)。宫腔镜误诊率17.86%, 且多误诊为子宫内膜增生症及子宫黏膜下肌瘤。结论 宫腔镜诊断子宫内膜息肉的准确性高于阴道B超, 并且能使子宫内膜息肉的诊断与相应的治疗同时进行, 值得临床推广。
子宫内膜息肉;宫腔镜;病理诊断
子宫内膜息肉(endometrial polyp, EMP)是子宫内膜基底层的局限性增生, 有蒂突向宫腔, 由内膜腺体和间质组成。EMP是妇科常见病, 可造成月经量过多、经期延长、异常子宫出血、不孕等, 发病率近年有增高趋势。目前病因未明,认为子宫内膜息肉的形成与炎症、内分泌紊乱, 特别是雌激素水平过高有关[1]。宫腔镜(hysteroscopy, HS) 的应用使EMP能够早诊断, 早治疗, 目前被作为诊断子宫内膜息肉的金标准[2]。
1 资料与方法
1.1 一般资料 回顾性分析2011年1月~2013年12月在本院住院经宫腔镜检查及手术且病理确诊为EMP的病例112例, 本组年龄23~55岁, 平均年龄(36.8±9.1)岁, 绝经期患者16例, 孕次0~6次, 平均孕次为(2.6±1.2)次, 产次0~4次, 平均产次为(1.3±0.5)次。临床表现为异常子宫出血(包括月经过多、经期延长、不规则子宫出血、绝经后出血、性交后出血) 72例, 阴道分泌物增多者18例, 无症状者22例。其中合并附件良性肿瘤21例, 子宫肌瘤者19例, 盆腔子宫内膜异位症11例, 子宫腺肌症10例, 宫内节育器27例。所有病例术前常规行阴道B超检查, 有49例超声明确诊断为子宫内膜息肉。
1.2 术前准备及手术方法 宫腔镜子宫内膜息肉电切术(transcervical resection of polyp, TCRP), 月经干净3~7 d 内或应用止血治疗后进行宫腔镜检查及治疗。术前6 h禁食水, 术前晚上阴道后穹窿放置400 μg米索前列醇行软化宫颈治疗。术中采用局麻加强化或静脉全身麻醉, 有宫内节育器者术前先取出再行宫腔镜操作, 取器困难者于宫腔镜下协助取出。之后行宫腔镜下息肉定位, 以环状电极电切息肉基底部, 将息肉完整取出, 多发息肉者, 反复多次电切, 直至息肉全部切除。内膜厚者加行诊断性刮宫术或局部内膜电切术。全部组织病理检查, 送检时区分息肉和周围内膜组织。术后记录宫腔镜下息肉的位置、数量、大小、形态和质地, 并描述宫腔的形状、内膜的形态及宫腔其他病变的情况、输卵管开口的情况。
1.3 子宫内膜息肉的宫腔镜诊断 HS下息肉呈指状、舌状或乳头状, 质地柔软, 呈粉红色或淡黄色, 突出于内膜表面,表面光滑, 与周围组织相似, 有蒂, 多位于子宫前壁、后壁、宫底部, 或位于输卵管开口处可随膨宫液流动而飘动, 表面有时可见纤细的血管网, 以纤维间质为主轴可抵挡HS的压力而不易破碎[1]。
1.4 组织病理学诊断 子宫内膜息肉诊断参考《妇产科诊断病理学》标准[2]:①息肉三面被覆子宫内膜上皮。②中间为致密的纤维间质和厚壁血管。
1.5 统计学方法 采用SPSS13.0进行统计分析, 计量资料以均数±标准差(s)表示, 采用t检验, 计数资料采用χ2检验, 以P<0.05表示差异有统计学意义。
2 结果
2.1 子宫内膜息肉阴道超声表现 112例子宫内膜息肉患者中, 术前阴超49例探及内膜内结节状中等不均或稍强回声光团或光点, 与内膜分界尚清晰, 宫腔线移位或消失, 单个或多个, 直径0.4~3.0 cm, 多发者可连成片状, 阴超明确提示子宫内膜息肉;48例提示子宫内膜回声不均, 其中伴内膜增厚达(1.3~2.8)cm者29例;15例超声子宫内膜未发现异常。
2.2 宫腔镜术中所见及手术情况分析 112例病理证实为子宫内膜息肉的患者中, 92例宫腔镜诊断为子宫内膜息肉,其中单发性息肉29例(31.52%), 多发性息肉63例(68.48%),最大直径<0.5 cm者13例(14.13%), 0.5~1 cm者46例(50.00%), 1~2 cm者28例(30.43%), >2 cm者5例(5.44%), 均行子宫内膜息肉电切术;7例镜下见内膜大面积增厚, 呈绒毯状, 行全面诊刮术或内膜切除术(2例无生育要求患者); 6例见局部内膜突起, 无蒂, 行局部内膜切除术;2例内膜基本平整,无增厚, 因不规则子宫出血行内膜采取术。上述15例无明显赘生物者宫腔镜拟诊子宫内膜增生症。5例赘生物单发,直径>2 cm, 表面欠光滑, 质中等, 宫腔镜诊断为子宫黏膜下肌瘤, 行黏膜下肌瘤电切术。
所有患者手术均一次性成功, 无感染、大出血、子宫穿孔、周围脏器损伤、过度水化综合征等并发症发生。平均手术时间为(28.8±10.6) min, 术中平均出血量为(25.3±11.8)ml,平均住院日(3.6±1.3) d。术后1、3个月复查, 所有患者均无复发。
2.3 子宫内膜息肉宫腔镜及阴道B超诊断与病理诊断符合率的比较 112例经病理确诊的内膜息肉患者中, 阴道B超诊断及宫腔镜诊断符合率分别为43.75%及82.14%, 两者比较差异有统计学意义(χ2=39.35, P=0.00), 见表1。宫腔镜误诊20例, 误诊率17.86%, 包括15例HS未见明显赘生物, HS诊断为功血或子宫内膜增生症, 而内膜活检病理提示内膜息肉, 5例误诊为黏膜下肌瘤。
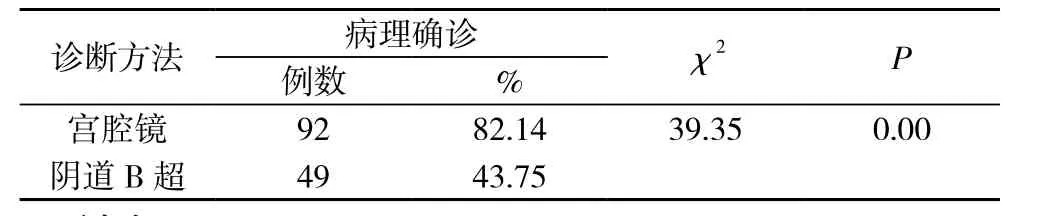
表1 宫腔镜及阴道B超对子宫内膜息肉诊断符合率的比较
3 讨论
EMP是异常子宫出血和不孕的常见原因, 任何年龄段都可发生, 但常见于35岁以上女性[3]。手术治疗被认为是子宫内膜息肉治疗的主要方法[4], 其治疗目的是彻底去除病变、消除症状、防止复发。传统的刮宫术是在盲视下的钳夹术或刮宫术, 很难去除子宫内膜基底层的息肉根部, 术后易复发[5]。也有患者直接选择子宫切除术, 为彻底消除病变的根源而丧失了器官的完整性。近年来, 宫腔镜技术的逐步发展和在临床的广泛应用, 为子宫内膜息肉的治疗提供了一种既简便又有效的治疗方式。
宫腔镜是目前公认的唯一能够在直视下检查子宫内膜生理及病理改变的诊断方法[1], 是 EMP的准确诊断方法。宫腔镜最大的特点是微创[6], 不仅能对子宫内膜息肉的部位、大小作出准确的诊断, 同时还可达到去除子宫内膜息肉的目的, 而且可以直接观察子宫内膜情况, 必要时行定位下活检,为治疗提供最准确的依据。尤其是对于要求保留子宫及有生育要求的患者在治疗上占有不可替代的地位。
宫腔镜子宫内膜息肉电切术能够在直视下切除息肉, 定位准确、手术范围局限, 并能切除子宫内膜基底层的息肉根部, 且不影响周围正常的内膜组织, 使局部的复发率降低,因此TCRP逐渐成为EMP首选的手术方式。本研究结果还表明TCRP具有成功率高、术中术后并发症低、手术时间短、出血少、患者满意度高等优点。而对于曾有息肉复发、年龄较大、不愿行子宫切除且无生育要求的子宫内膜息肉患者,以及有多种内科合并症、不能耐受长时间开腹手术的患者,亦可行子宫内膜切除术, 既可完整地切除息肉和周围增生的内膜, 又保留了患者的子宫及盆底的正常解剖结构, 风险系数小且无严重并发症[7]。
由于宫腔镜系操作者经验依赖性的诊断手段, 加之病变的不典型表现, 宫腔镜诊断也可能出现误差, 与病理结果不相符[8]。其中HS手术者的经验性结论对于子宫内膜病变的宫腔镜诊断的准确性有极大的影响。从形态上看, 子宫黏膜下肌瘤、子宫内膜增生症、子宫内膜癌均可呈息肉样增生表现, HS易将它们误诊为EMP, 而增生期子宫内膜、分泌期子宫内膜、内膜皱褶在宫腔镜下亦可呈息肉样表现, 因此HS也可能对EMP存在过度诊断。本资料组织病理学确诊的112例EMP中92例宫腔镜诊断与之符合, 符合率82.14%, 远远高于阴道B超, 表明HS诊断EMP的可靠性。但宫腔镜也存在一定的误诊及漏诊病例, 比如2 cm以上的息肉质地稍硬时被当作黏膜下肌瘤;子宫内膜增生症表现为全部或局部内膜增厚呈息肉样增生, 如绒毯状, 易误诊为多发性息肉。因此术者熟练掌握各种子宫内膜病变的HS镜下表现和手术经验极为重要, 两者是提高HS诊断准确性的关键。
综上所述, 宫腔镜对子宫内膜息肉的诊断准确、可靠。且能使子宫内膜息肉诊断与治疗一次完成, 既安全、又经济,值得临床广泛推广。
[1] 夏恩兰.妇科内镜学.北京:人民卫生出版社, 2001:83-87, 558-559.
[2] 陈乐真, 雷道年.妇产科诊断病理学.北京:人民军医出版社, 2002:178-179.
[3] Lasmar RB, Barrozo PR, Parente RC, et al.Hysteroscopic evaluation in patients with infertility.Rev Bras Ginecol Obster, 2010, 32(8): 393-397.
[4] 林洁.宫腔镜电切术治疗子宫内膜息肉的临床研究.现代预防医学, 2012, 39 (12):2974-2976.
[5] Zitao L, Kuokkanen S, Pal L.Steroid hormone receptor profile of premenopausal endometrial polyps.Reprod Sci, 2010, 17(4):377-383.
[6] 李红梅, 张洁, 王秀艳.宫腔镜治疗子宫内膜息肉切除术108例临床分析.重庆医学, 2013, 12(3):339-341.
[7] 付忠连.子宫内膜息肉行宫腔镜治疗临床观察.中外医疗, 2012(25):12-13.
[8] 刘穗玲, 谌小卫, 万璟, 等.宫腔镜检查后子宫内膜病理检查在子宫内膜病变诊断中的价值.中国妇幼保健, 2013, 28 (2): 345-347.
Clinical analysis of hysteroscopy in the treatment of 112 cases of endometrial polyp
LIU Dan-dan, LI Zhan-qing, LIU Ai-ping.Department of Obstetrics and Gynecology, Beijing Changping Hospital, Beijing 102200, China
Objective To analyze the diagnostic and therapeutic value of hysteroscopy in endometrial polyp(EMP).Methods The clinical data of 112 patients with endometrial polyp by pathologic diagnos is were analyzed retrospectively.All of the patients were examined and treated with hys teroscopy.For all the cas es, transvaginal ultrasound had been done before hysteroscopy.Results There were 49 cases of endometrial polyps who were accurately diagnosed by transvaginal ultrasound and 92 cases by hysteroscopy.The coincidence ratio of hysteroscopy and pathological examination in diagnosing EMP was 82.14%, while that of transvaginal ultrasound and pathological examination in diagnosing EMP was 43.75%, there was significant difference between them.Misdiagnosis rate of hysteroscopy was 17.86%.Misdiagnosis of hysteroscopy were more likely endometrial hyperplasia or submucous myoma.Conclusion Diagnosis of endometrial polyps by hysteroscopy are more accurate than transvaginal ultrasound.The accurate diagnosis and the corresponding treating of hysteroscopy in endometrial polyps at the same time is possible, so hysteroscopy is worthy of clinical application.
Endometrial polyp; Hysteroscopy; Pathologic diagnosis
2014-03-26]
102200 北京市昌平区医院妇产科

