婴幼儿肺动脉吊带29例临床特征及诊治分析
符跃强 刘成军 陈应富 李 静 胡 兰 许 峰 冯 川
肺动脉吊带(PAS)是一种少见的先天性心血管畸形,左肺动脉在正常起源的位置缺如,而由右肺动脉的远端分出左肺动脉,在右主支气管之前穿行于气管和食管之间到达左肺门,可压迫气道及消化道。PAS的主要临床表现为反复喘息、气促和呼吸道感染等气道症状,内科治疗无效果。过去因为对PAS认识及诊断技术的限制,相关报道较少。近年来随着诊断技术的发展,越来越多的PAS患儿得到了诊治。本研究回顾性分析近5年在重庆医科大学附属儿童医院(我院)诊断为PAS患儿的临床特征、诊断经过和治疗情况,总结报道如下。
1 方法
1.1 本研究PAS的诊断方法 ①心脏彩超:检查肺动脉情况及合并心血管畸形等。②64排CT心血管重建+气道重建:直观显示心脏及大血管的异常解剖结构,气管有无畸形,大血管与气管的关系等。③纤维支气管镜:明确气道的畸形情况。
1.2 气道畸形分类方法 气道畸形根据气管分叉在正常位置(第4~5胸椎)为1型,在更低位置(第6~7胸椎)为2型,另外根据存在右上叶支气管开口为A亚型,不存在右上叶支气管开口为B亚型[1]。2A型即为支气管桥。
1.3 临床资料收集 收集2009年9月至2014年7月因PAS在我院住院患儿的相关资料:①性别、诊断PAS年龄及喘息起病年龄、既往史、症状和体征等资料;②X线胸片、心脏彩超、64排CT、纤维支气管镜等资料;③内科治疗;④手术治疗。其中的影像学资料均调阅原始图像,由相关专业的医生重新判读。
1.4 统计学方法 采用SPSS 13.0软件进行统计分析,计量资料以中位数表示,应用非参数检验方法(Mann-Whitney)进行统计学分析,计数资料采用Fisher确切概率法进行统计学分析,(P<0.05)为差异有统计学意义。
2 结果
2.1 一般情况 29例PAS患儿进入分析,男16例,女13例,确诊年龄为2月龄至3.5岁,中位年龄为7月龄(四分位间距4.5~12月龄),其中1岁以下23例(表1)。
2.2 临床特征 26例因喘息、反复呼吸道感染门诊以“肺炎”收入呼吸科或心内科病房进行内科治疗,住院后行增强CT心血管重建+气道重建检查和心脏彩超检查明确PAS诊断。1例因多指畸形拟行手术,但肺部听诊闻及哮鸣音,行心脏彩超确诊PAS。1例因房间隔缺损(ASD)、动脉导管未闭(PDA)拟行手术,因气管插管困难转入ICU后行增强CT心血管重建确诊PAS。1例反复喘息、咳嗽,在门诊行增强CT心血管重建检查后确诊PAS。
15例仅有PAS病变为单纯PAS,心前区无杂音,确诊PAS的中位年龄为6月龄(四分位间距4~12月龄);余14例伴有其他心血管病变(ASD、PDA)为非单纯PAS,其中7例可闻及心脏杂音,确诊的中位年龄为8月龄(四分位间距5.5~12.25月龄)。虽然单纯PAS患儿确诊的中位年龄较小,但与非单纯PAS患儿的确诊年龄差异无统计学意义((P>0.05))。
21例在生后6月龄内出现反复喘息、呼吸道感染等症状,多次门诊或住院治疗,但效果不佳。26例入院时肺部听诊闻及哮鸣音,其中22例伴有中粗或中细湿啰音;2例肺部仅可闻及中细湿啰音;仅1例入院时肺部未闻及明显啰音。
2.3 辅助检查结果
2.3.1 X线胸片 17例行X线胸片检查,9例提示肺纹理改变,8例提示肺炎,其中2例提示心影增大,2例提示先天性心脏病(肺多血)可能。
2.3.2 心脏彩超 25例行心脏彩超检查。13例在64排增强CT心血管重建+气道重建检查前行心脏彩超检查,5例明确提示PAS;余8例中有2例提示左肺动脉缺如,2例示左肺动脉起源于主动脉可能或主动脉弓附近探及异常血流,4例未对肺动脉及左右分支进行描述。
2.3.3 64排CT 25例增强CT心血管重建检查均清楚显示左肺动脉起源于右肺动脉(图1A),经食管前方气管后方绕行向左,确诊PAS。1例增强CT心血管重建检查显示左肺动脉起源于右下肺动脉,右上肺动脉起源于左肺动脉,左肺动脉经食管前方气管后方绕行向左,确诊为特殊类型PAS(图1B)。3例心脏彩超提示PAS,CT仅做胸部平扫+气道重建检查。
29例增强CT检查结果均存在气道畸形,主要病变为气管中下段狭窄或合并左右主支气管狭窄;发现7例支气管桥(图1C~E)。气道畸形1A型9例,2A型7例,2B型13例,典型病例CT气道重建如图1C~E所示。与1型患儿比较,2型患儿气道狭窄的长度更长。
2.3.4 纤维支气管镜 13例行纤维支气管镜检查,均发现气管中下段狭窄,其中6例存在气管软骨环,2例伴有左主支气管狭窄,1例伴有气管憩室及右上叶气管支气管。2例由于气管重度狭窄,直径2.8 mm的纤维支气管镜不能通过气管狭窄处,考虑气管软骨环,该2例虽经手术治疗,但均死亡。2例直径2.8 mm的纤维支气管镜能通过狭窄的气管,1例术后死亡,1例手术成功。9例检查时直径3.6 mm的纤维支气管镜不能通过狭窄处,其中7例行手术治疗,均存活。
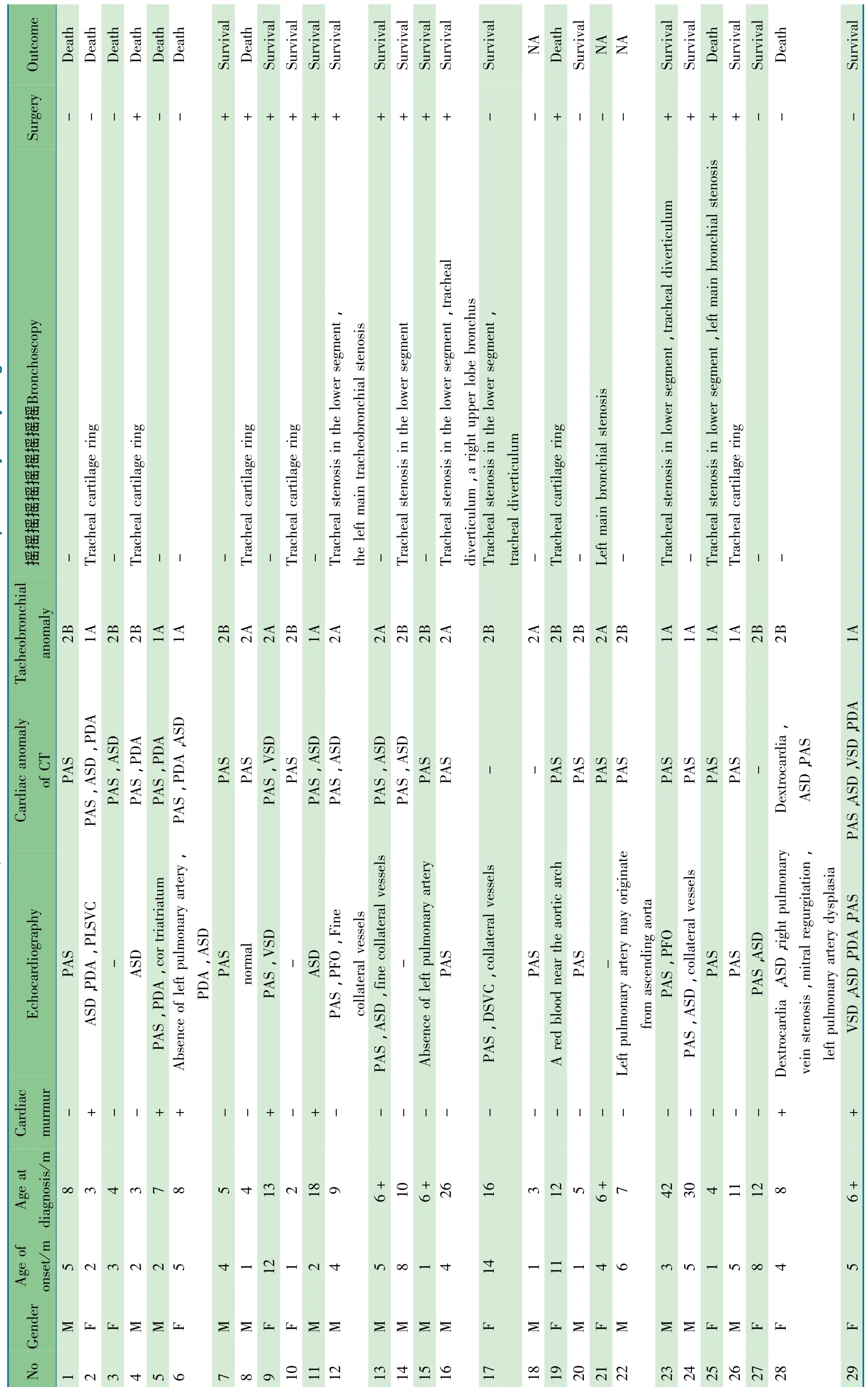
归转和疗治、查检gnilsyretr ayranomluphtiwnerdlihc助辅的儿患带吊脉动肺例9 92f oemoctu odnatnem2 1表taert,snoitanimaxE1baT

2.4 治疗
2.4.1 内科治疗 27例因反复喘息及呼吸道感染,给予平喘、抗感染、祛痰等内科保守治疗,部分患儿多次住院治疗,但效果不佳。8例因呼吸衰竭行机械通气治疗。
2.4.2 手术治疗 16例接受手术治疗,均证实PAS诊断及气道畸形。12例手术成功,手术方法为PAS矫治术:全身麻醉体外循环下离断左肺动脉,将左肺动脉与肺动脉总干进行端侧吻合,合并心血管畸形者给予相应手术治疗。体外循环时间中位数为70 min(四分位间距58~102 min)。存活的12例患儿均未进行气管手术,患儿出院时喘息、气促等症状不同程度地改善,其中11例肺部听诊未闻及啰音,1例肺部仅可闻及少许哮鸣音。
手术中或手术后死亡的4例患儿CT和纤维支气管镜均提示气管重度狭窄,气道畸形3例为2型,1例为1型。例4因气管严重狭窄,在行PAS矫治术后,无法脱离呼吸机,术后45d又行狭窄气管切除、气管重建术,但效果不佳,机械通气治疗78d后死亡。例8行PAS矫治、气管成形和右肺中下叶切除术,术中死亡。例19 PAS矫治术成功,但术后出现腹膜炎,最终因多脏器功能衰竭死亡。例25因呼吸衰竭术前进行机械通气治疗11d,PAS矫治术后机械通气治疗41d,因无法脱离呼吸机,家属放弃治疗而死亡。
2.5 预后分析 10例死亡(术中或术后死亡4例),3例出院后失去联系。21例患儿呼吸衰竭或PAS矫治术后接受机械通气治疗。表2显示,26例有明确预后结局的患儿中,发现机械通气时间>72h、手术时年龄≤5月龄或体外循环时间>100 min的PAS患儿病死率高,与无上述影响因素的患儿比较,差异有统计学意义((P<0.05))。而性别、合并其他心血管畸形、气道畸形类型、发病年龄(≤6月龄)、诊断年龄(≤6月龄)等因素对PAS患儿病死率影响不显著((P>0.05))
3 讨论
PAS是一种少见的先天性心血管畸形,中国台湾学者[2]2001至2004年对186 213名学龄期儿童进行二维超声心动图筛查中共发现11例PAS,推测发病率为0.059%。
本研究29例患儿中26例因反复喘息、呼吸道感染等症状由门诊收入内科住院治疗后最终确诊PAS,提示呼吸道症状是PAS患儿就诊的首要原因。
本研究13例心脏彩超检查时间早于增强CT心血管重建,5例诊断为PAS,漏诊和误诊率为61.5%。国内有学者报道超声心动图对PAS的诊断准确率超过85%[3,4]。
回顾性分析本文漏诊加尔误诊的8例病例,主要原因为:PAS发病率低,认识不足,在胸骨旁大动脉短轴切面、剑下肺动脉长轴切面未能扫查肺动脉分叉及左肺动脉走行,彩色多普勒超声检查时将升主动脉远端误认为左肺动脉,或在正常左肺动脉起源处未见左肺动脉时认为左肺动脉缺如。因此加强对PAS的认识,在左肺动脉显示不清时,多切面检查肺动脉分叉及左右肺动脉走行,可提高诊断准确率[5]。但心脏彩超检查主观性强,检查窗受肺部病变及心脏位置影响,且对复杂血管畸形的探查有局限性,故在临床工作中必须强调结合增强CT、MRI等检查以减少误诊和漏诊。X线胸片对PAS诊断无特异性提示。
本文13例增强CT心血管重建+气道重建检查时间早于心脏彩超,均明确PAS诊断及气道畸形,心脏彩超检查漏诊和误诊的患儿,经增强CT检查也最终得以明确诊断。16例行手术治疗,术中证实PAS诊断及气道病变情况与增强CT检查结果高度吻合,验证了增强CT的准确性。多层螺旋CT既可以清晰显示主、肺动脉及其分支的解剖结构,又可清晰显示气管及左右支气管有无畸形,还可显示大血管与气道间的关系。本文增强CT心血管重建+气道重建检查均清楚显示左肺动脉起源于右肺动脉,并清楚地显示了气道病变情况,而且发现1例罕见的特殊类型PAS。增强CT心血管重建+气道重建检查是诊断PAS的理想方法[6~9]。

表2 肺动脉吊带患儿死亡相关因素分析[n(%)]Tab 2 Factorsassociated with mortality in patientswith pulmonary artery sling[n(%)]
本文29例患儿的增强CT气道重建结果均提示气道畸形,本文共发现气道畸形1A型9例,2型20例(2A型7例,2B型13例),气道畸形2型多于1型,未发现1B型,这与韩国学者的报道较相似[10]。CT检查能显示支气管桥等复杂气道病变,但气管或支气管的局部病变情况需进行纤维支气管镜检查。本文13例行纤维支气管镜检查,纤维支气管镜的优点在于能直观地显示气管狭窄的程度、管壁搏动及有无完全性气管软骨环等畸形[11],与CT气道重建相互补充,可获得更为具体的气道病变情况。因此,进行手术前必须对PAS患儿进行增强CT、心脏彩超及纤维支气管镜检查[12],以尽可能详细地掌握病情,制定精确的手术计划。
有症状的PAS患者均需手术治疗,通过手术能矫正左肺动脉的异常起源,解除其对气管的外源性压迫,改善呼吸道症状。Fiore等[13]研究显示PAS矫治术患者的存活率为70%。气管是否需要进行手术处理与气管的狭窄程度相关。Kwak等[14]认为多数PAS伴气管狭窄的患儿通过术后精心的气道管理可以避免进行气管成形术。本文16例患儿中14例进行了PAS矫治术并对合并心脏畸形进行相应手术治疗,未对气管行手术处理,存活12例(75%),存活患儿呼吸道症状不同程度的改善,说明多数PAS患儿不需行气管手术治疗。
当然对于气管严重狭窄,尤其伴有长段狭窄的患儿,若不进行手术治疗可因呼吸衰竭而早期死亡,但单纯的左肺动脉矫治手术并不能在短时间内改善气管狭窄程度,可造成患儿术后无法脱离呼吸机。本文死亡的4例患儿增强CT气道重建均显示气管严重狭窄,且狭窄距离长,3例为气道畸形2B型,均有气管软骨环病变,其中2例虽然进行了气管手术治疗,但最终死亡;另1例为气道畸形1A型,但是增强CT气道重建显示气管从第2~4胸椎长段畸形,狭窄严重,双侧主支气管也狭窄(图1B),术后无法脱离呼吸机,最终死亡。气管手术是导致患儿死亡的高风险因素。Yong等[15]报道21例PAS患儿的手术治疗结局,其中12例行气管手术,最终死亡的3例均施行了气管手术。可见气管狭窄的程度和长度是决定PAS患儿预后的关键。
本文发现机械通气时间>72h、手术年龄≤5月龄或体外循环时间>100 min的PAS患儿病死率高。呼吸机治疗时间的长短可以反映患儿气道病变的严重程度,术后如果反复脱机失败、长时间呼吸机治疗往往提示预后不良;手术年龄越小提示患儿呼吸道症状越重,需在早期手术干预,通常比能代偿并在5月龄后进行手术的患儿预后差;体外循环时间可间接提示病变轻重和手术难易程度,长时间体外循环往往提示预后不良。而性别、有无合并其他心血管畸形、气道畸形类型、发病年龄(≤6月龄)、诊断年龄(≤6月龄)等因素对PAS患儿病死率无显著影响。有关血管环(35例血管环,包含8例PAS)的研究[16]发现合并复杂心脏畸形是患儿死亡的危险因素,但本研究发现与单纯PAS患儿相比,合并心血管畸形对早期诊断PAS并无帮助,而且对患儿的病死率无影响,这可能是研究对象不完全相同所致。
本文的部分患儿的诊治过程颇引人思考。如例4,年龄2月余时因“反复咳喘18d”入我院呼吸科治疗,查体可及三凹征,肺部可闻及哮鸣音及中细湿啰音,心前区未及杂音,内科治疗效果差,心脏彩超提示ASD,CT气道重建检查示气管下段明显变细(图2C),再次行增强CT心血管重建+气道重建检查明确诊断PAS,直径2.8 mm的纤维支气管镜无法通过其气管狭窄处,入院16d后行手术治疗,术中发现气管狭窄处外直径约0.5cm,长度约为2cm,最终因气道畸形严重,无法脱离呼吸机,虽经再次气管重建术治疗,但效果不佳,放弃治疗后死亡。例4的诊治过程提示合并气管病变严重的PAS患儿预后不佳。
综上所述,对反复喘息发作内科治疗效果不佳的婴幼儿需警惕PAS的可能,增强CT心血管重建+气道重建检查是目前诊断PAS的理想方法。纤维支气管镜检查有助于详细明确气道情况,有呼吸道症状者应尽早进行手术治疗,多数患儿的气道畸形不需手术处理。
致谢:感谢我院心脏彩超室计晓娟老师给予的帮助。
[1]WellsTR, Gwinn JL, Landing BH, et al.Reconsideration of the anatomy of sling left pulmonary artery:the association of one form with bridging bronchus and imperforate anus.Anatomic and diagnostic aspects.J Pediatr Surg, 1988, 23(10):892-898
[2]Yu JM, Liao CP, Ge S, et al.The prevalence and clinical impact of pulmonary artery sling on school-aged children:a large-scale screening study.Pediatr Pulmonol, 2008,43(7):656-661
[3]Chong M(崇梅), Li W, Han L,et al.Diagnosis and treatment of congenital vascular ring in 12 cases.Chin J Evid Based Pediatr(中国循证儿科杂志), 2012,7(3):205-209
[4]Wang JH,Ding GC, Zhang MY, et al.Clinical and imaging features of pulmonary artery sling in infants without significanthemo dynamic changes.Chin Med J(Engl), 2011, 124(20):3412-3414
[5]Zhang YQ, Sun K, et al.Thediagnosis of pulmonary artery sling by Doppler echocard iography.J Med Imaging(医学影像学杂志),2006,16(3):237-239
[6]Zhong YM, Jaffe RB, Zhu M,et al.CT assessment of tracheobronchial anomaly in left pulmonary artery sling.Pediatr Radiol, 2010, 40(11):1755-1762
[7]Hu XH, Pa ME, Shen QL, et al.Multi-detector computed tomography evaluation of tracheobronchial anomaly in pediatric patients with left pulmonary artery sling.Chin Med J(Engl),2013,126(14):2790-2792
[8]Zhang L(张琳), Li X, Liu JG.MultisHce spiral CT of left pulmonary artery sling with tracheobronchial anomaly.Chin J Radiol(中华放射学杂志), 2012,46(2):124-126
[9]Baden W, Schaefer J,Kumpf M,et al.Comparison of imaging techniques in the diagnosis of bridging bronchus.Eur Respir J, 2008, 31(5):1125-1131
[10]Lee KH, Yoon CS, Choe KO, et al.Use of imaging for assessing anatomical relationships of tracheobronchial anomalies associated with left pulmonary artery sling.Pediatr Radiol,2001,31(4):269-278
[11]McLaren CA, Elliott MJ, Roebuck DJ.Vascular compression of the airway in children.Paediatr Respir Rev,2008,9:85-94
[12]Backer CL, Russell HM, Kaushal S, et al.Pulmonary artery sling:current results with cardiopulmonary bypass.JThorac Cardiovasc Surg,2012, 143(1):144-151
[13]Fiore AC, Brown JW, WeberTR, et al.Surgical treatment of pulmonary artery sling and tracheal stenosis.Ann Thorac Surg,2005;79(1):38-46
[14]Kwak JG, Kim WH, Min J, et al.Is tracheoplasty necessary for all patients with pulmonary artery sling and tracheal stenosis?Pediatr Cardiol, 2013, 34(3):498-503
[15]Yong MS,d'Udekem Y, Brizard CP, et al.Surgical management of pulmonary artery sling in children.JThorac Cardiovasc Surg,2013, 145(4):1033-1039
[16]Suh YJ, Kim GB, Kwon BS, et al.Clinical course of vascular rings and risk factors associated with mortality.Korean Circ J,2012,42(4):252-258

